Drei sinnvolle Indikationen für das Kardio-MRT
 Frühzeitige Untersuchung bringt mehr als nur schöne Bilder.
© Fotolia/eyetronic
Frühzeitige Untersuchung bringt mehr als nur schöne Bilder.
© Fotolia/eyetronic
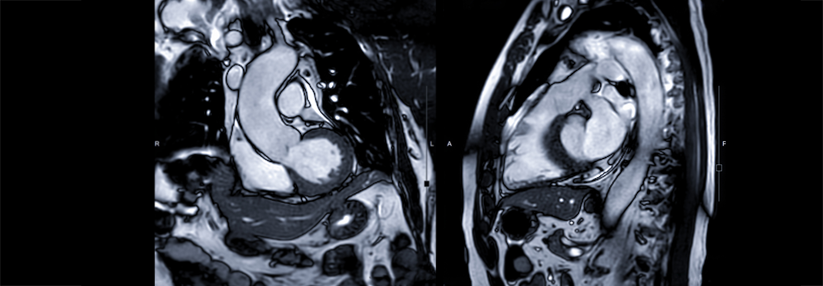
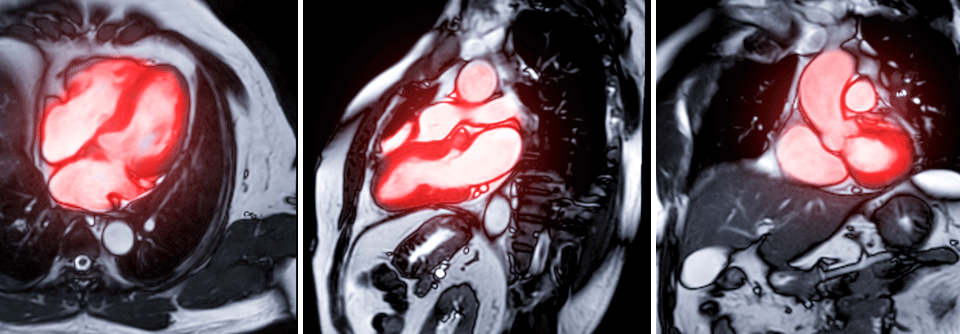
„Um Bildgebung richtig zu nutzen, ist es wichtig, die Indikation korrekt zu stellen“, betonte der Kollege vom Universitären Herzzentrum Lübeck. Drei Indikationen hat er ausgemacht, bei denen er die Kernspintomographie als besonders hilfreich ansieht: die stabile koronare Herzkrankheit, das akute Koronarsyndrom (ACS) und Kardiomyopathien.
Stabile koronare Herzerkrankung:
Gemäß den Leitlinien sollte der apparativen Diagnostik eine Abschätzung der Vortest-Wahrscheinlichkeit vorangehen, in die Alter, Geschlecht und Symptomatik einfließen. Beim Gros der Patienten kommt dabei ein Wert zwischen 15 und 85 % heraus, was als intermediäres Risiko eingestuft wird und weitere Abklärung erfordert. „Die Belastungsergometrie ist da nicht immer hilfreich. Die Sensitivität gleicht der eines Münzwurfs“, meinte Dr. Stiermaier.
Die Leitlinie rät auch zur Stress-Bildgebung und gibt dem Stress-MRT eine Klasse-IA-Empfehlung. Sie stützt sich dabei auf die prospektiven Studien CE-MARC und CE-MARC 2, in denen das MRT mit der Myokardszintigraphie verglichen wurde und sehr gut abschnitt. Sensitivität und Spezifität betrugen etwa 85 % und der negative Vorhersagewert fiel mit über 90 % hoch signifikant besser aus.
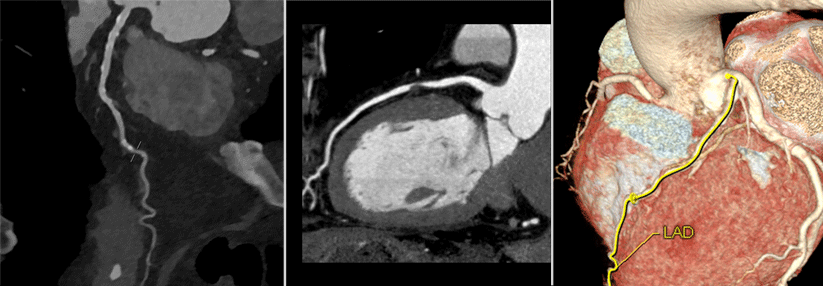
Stress-MRT kann Angiographien vermeiden
CE-MARC 2 ergab zudem, dass sich mit dem Stress-MRT viele unnötige Angiographien vermeiden lassen, ohne dass die Patienten ein höheres Ereignisrisiko haben.
Eine weitere, beim amerikanischen Kardiologiekongress vorgestellte Studie namens MR-INFORM verglich die Perfusionsmessung per Stress-MRT mit der invasiv ermittelten fraktionellen Flussreserve (FFR). Mit dieser lässt sich beurteilen, ob Stenosen hämodynamisch wirksam sind. Das MRT identifiziert Kandidaten für eine Revaskularisierung ebenso zuverlässig wie die FFR und vermeidet somit, dass Patienten ohne interventionspflichtige Stenosen angiographiert werden müssen.
Akutes Koronarsyndrom bei negativem Katheterbefund:
Eine wichtige diagnostische Indikation ist der vor einigen Jahren aus der Taufe gehobene MINOCA, der Myokardinfarkt mit nicht obstruierten Koronararterien. Er findet sich bei bis zu 15 % der Patienten, die mit einer klassischen Infarktsymptomatik und hohem Troponin notfallmäßig versorgt werden. „Das Sterberisiko dieser Patienten liegt zwar etwas niedriger als beim echten Infarkt, ist aber nicht unerheblich“, sagte Dr. Stiermaier. In einem Review wurden die Daten von 1800 MINOCA-Patienten analysiert: Bei jedem vierten förderte das MRT doch noch einen Infarkt zutage, bei jedem dritten eine Myokarditis. „Das MRT kam letztlich bei 75 % der Patienten zu einer Diagnose“, betonte Dr. Stiermaier.
Unverzichtbar ist das MRT ferner, um ein Tako-Tsubo-Syndrom in der Akutphase von der Myokarditis und von einem Myokardinfarkt mit spontaner Thrombolyse abzugrenzen. Das MRT zeigt hier eine gestörte Kinetik, aber keine Narben oder Ischämieareale.
Kardiomyopathie:
Hinter einer linksventrikulären Hypertrophie kann sich eine hypertrophe Kardiomyopathie (HCM) verbergen, aber auch eine Amyloidose oder eine hypertensive Herzkrankheit. „Die Unterscheidung ist für den Patienten essenziell“, so Dr. Stiermaier. Bei der HCM folgen daraus direkte Entscheidungen – Defi implantieren, ja oder nein?
Im Netz gibt es einen Risikorechner für den plötzlichen Herztod.* Zu Dr. Stiermaiers Leidwesen fehlt darin der Parameter spätes Kontrastmittel-Enhancement im MRT, das er als prognostisch extrem wichtig erachtet. Vielleicht wird eine künftige Version des Risikorechners das berücksichtigen.
Heute günstiger und ohne Kontrastmittel in die Röhre
Für Professor Dr. Eike Nagel, Chef der Abteilung Kardiovaskuläre Bildgebung am Universitätsklinikum Frankfurt, sind therapeutische Implikationen ein wichtiger Aspekt: „Jede Diagnostik macht nur Sinn, wenn wir Konsequenzen daraus ableiten. Dazu dürften wir uns nicht nur darauf beschränken, zu beschreiben, was wir sehen, sondern wir sollten auch Empfehlungen ableiten. Das wird noch zu selten gemacht.“
Vielleicht sollte man Patienten mit nicht ischämischer Kardiomyopathie zügig zur Kernspintomographie schicken und nicht unbedingt auf die Echo-Befunde warten, meinte Prof. Nagel. „Wir haben heute Techniken, die Untersuchung kontrastmittelfrei zu machen, und das MRT ist auch nicht mehr so teuer“, sagte der Kardiologe. Auch regelmäßige Blutabnahmen und Biomarkerbestimmungen kosten schließlich Geld. „Da kann man sich überlegen, früh ein MRT zu machen, statt es quasi ans Ende einer eskalierenden Diagnostik zu stellen“, meint Prof. Nagel.
*www.doc2do.com/hcm/webHCM.html
Quelle: 83.Jahrestagung der Deutschen Gesellschaft für Kardiologie –Herz- und Kreislaufforschung (DGK)
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).