eNose schnüffelt wohl in ein paar Jahren auch in Ihrer Praxis
 Der Therapiealgorithmus für Sarkoidose ist nur teilweise evidenzbasiert.
© magicmine – stock.adobe.com
Der Therapiealgorithmus für Sarkoidose ist nur teilweise evidenzbasiert.
© magicmine – stock.adobe.com
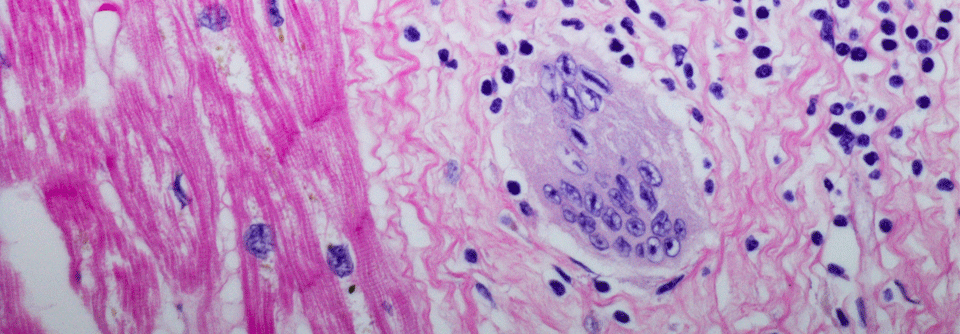
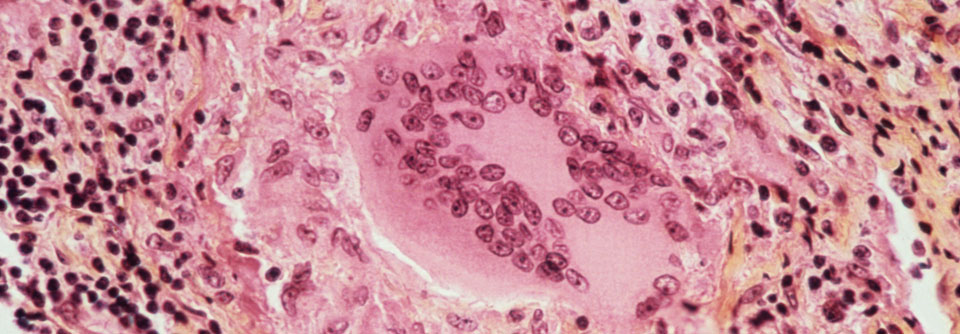
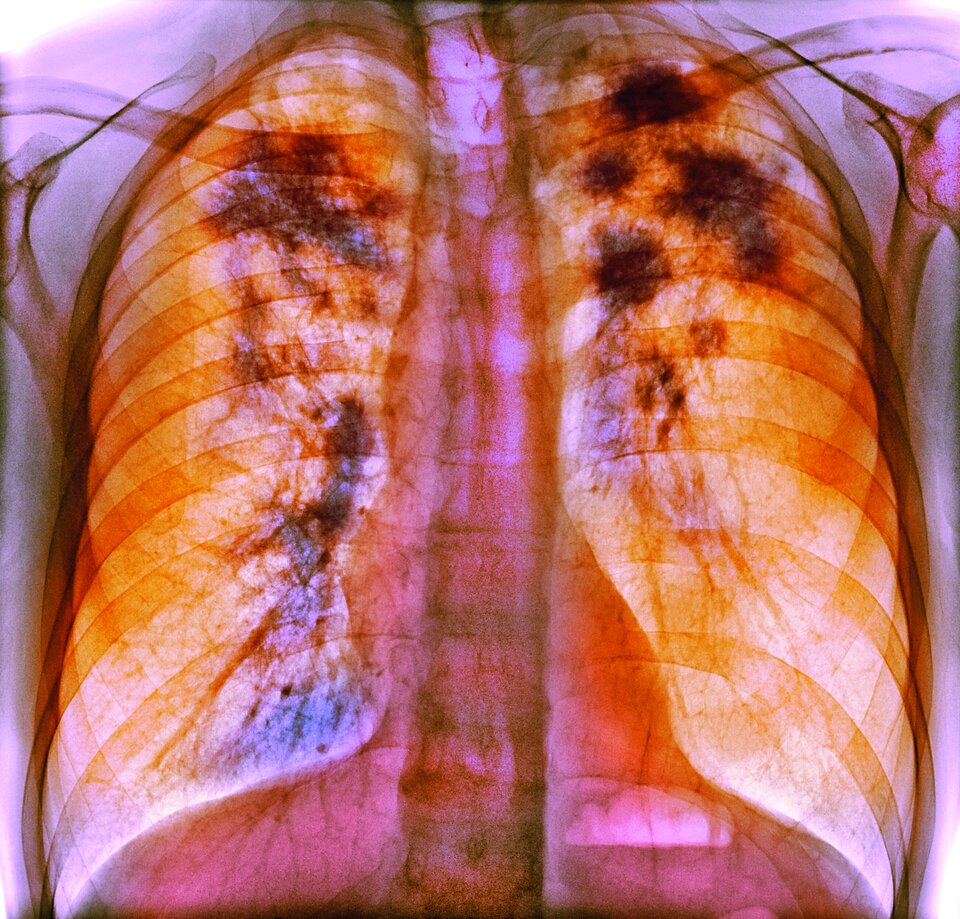
In manchen Fällen reichen klinische und radiologische Befunde aus, um die Diagnose Lungensarkoidose zu stellen, erklärte Prof. Dr. Michael
Kreuter von der Thoraxklinik der Universität Heidelberg. In anderen muss ergänzend ein histologischer Befund her. Doch auch wenn der Pathologe epitheloidzellige Granulome beschreibt: Wirklich sicher sein, dass es sich um eine Sarkoidose handelt, kann man sich nicht. Mehr diagnostische Zuverlässigkeit verspricht offenbar die elektronische Spürnase eNose. Sie wurde kürzlich erfolgreich erprobt, berichtete der Kollege.
Die eNose arbeitet relativ simpel: Das Gerät fängt das Exhalat auf, analysiert es und erzeugt anhand der Profile volatiler Komponenten Diagramme. In einer Studie aus Rotterdam war es in der Lage, Sarkoidosekranke mit hoher Sicherheit von Gesunden, aber auch von Patienten mit interstitiellen Lungenerkankungen (ILD) zu unterscheiden.1 Teilgenommen hatten 252 Patienten mit einer Sarkoidose unterschiedlicher Lokalisation, 317 mit verschiedensten ILD und 48 gesunde Kontrollen. Kleiner Wermutstropfen: Was mit der eNose (noch?) nicht gelingt, ist die Abgrenzung der pulmonalen Sarkoidose von extrathorakalen Manifestationen sowie die Feststellung, ob eine Fibrose vorliegt oder bereits eine immunsuppressive Therapie erfolgt.
In einer noch nicht publizierten Nachfolgestudie konnten die niederländischen Kollegen zeigen, dass die eNose dabei hilft vorherzusagen, ob ein Patient mit Sarkoidose oder einer anderen ILD auf eine immunmodulatorische oder antifibrotische Therapie ansprechen wird. „Ich bin überzeugt, dass Sie eNose in zehn Jahren in Ihren Praxen stehen haben werden“, meinte Prof. Kreuter.
Für die Therapie der verschiedenen Sarkoidoseformen gibt es seit 2021 eine Leitlinie, die auch die Behandlung relevanter Begleiterscheinungen abdeckt.2 Vor allem die Fatigue kostet die Patienten wahrscheinlich mehr Lebensqualität als Ärzte annehmen. Schenkt man der Literatur Glauben, „ist Fatigue für 90 % unserer Patienten ein relevantes Problem“, betonte Prof. Kreuter. Er erhebt daher seit einigen Jahren routinemäßig die Fatigue Assessment Scale – ein einfacher und schnell auszuwertender Fragebogen.
Patienten zum Sport und zur Reha schicken
Schwerer als das verbreitete diagnostische Defizit fällt ins Gewicht, dass keiner so recht weiß, was gegen die Fatigue zu tun ist. Medikamentöse Therapien, v. a. Steroide, helfen überhaupt nicht. Die Leitlinienempfehlung für die Alternativen, Methylphenidat und Amodafinil, „steht auf extremst tönernen Füßen“, so der Pneumologe. Die Substanzen würden relativ viele Nebenwirkungen hervorrufen, zudem bekomme man Amodafinil in Deutschland nur sehr schlecht. Besser sei es, Patienten zum Sport und zur Rehabilitation zu schicken.
Der Algorithmus zur medikamentösen Behandlung der Sarkoidose stützt sich im Wesentlichen auf Steroide, Immunsuppressiva und TNF-α-Inhibitoren. Er weist jedoch viele weiß hinterlegte Felder auf, was bedeutet, dass die Empfehlung auf Konsens statt Evidenz fußt. Ein Schönheitsfehler? Nicht unbedingt, befand Prof. Kreuter und verwies auf den Nestor der Sarkoidoseforschung, Prof. Dr. Athol Wells vom Royal Brompton Hospital, London. Dieser betont, dass Pneumologen weder Röntgenbilder noch Biomarker behandeln, sondern Patienten und deren drei Hauptprobleme: reduzierte Lebensqualität, durch die Sarkoidose hervorgerufene Läsionen und Funktionsstörungen sowie erhöhte Mortalität. Trotzdem attestierte Prof. Kreuter der Leitlinie einige Schwächen. So fehlen u.a. klare Angaben zur Therapiedauer und Aussagen zum Einsatz von
Antifibrotika.
Es gibt Ansätze, die noch zu neu und zu wenig erprobt sind, um Eingang in die Leitlinie gefunden zu haben. Dem aus der COPD-Therapie bekannten Roflumilast werden antiinflammatorische und antifibrotische Eigenschaften nachgesagt. In einer nicht eben hochrangig publizierten Studie hat man die Substanz über zwölf Monate bei 38 Patienten mit fibrosierender Sarkoidose und mindestens zwei Exazerbationen im Vorjahr getestet.3 Die Studie war klein, wies erhebliche methodische Schwächen und mit dem „Anteil klinischer Konsultationen ohne klinisches Event“ einen windelweichen Endpunkt auf. Dennoch deutet sie nach Auffassung von Prof. Kreuter an, dass Roflumilast Potenzial bezüglich Lungenfunktionserhalt und Lebensqualität haben könnte.
Auf der Tatsache, dass die Sarkoidose bei Rauchern signifikant seltener vorkommt, basiert die Idee, Nikotinpflaster als Therapie zu nutzen. Auch das wurde in einer Studie geprüft.4 49 Patienten erhielten transdermal Nikotin (21 mg/Tag) oder Placebo.
Malignomrisiko im Blick behalten
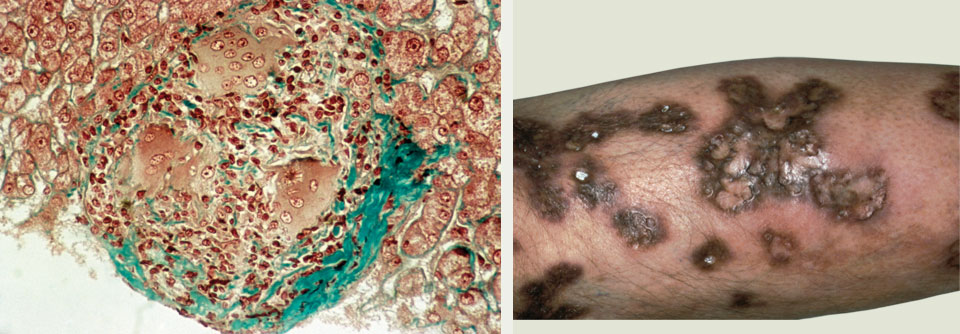
Bei Sarkoidosepatienten muss mit einer deutlich erhöhten Malignominzidenz gerechnet werden. Dies zeigt eine dänische Registerstudie.5 Das Risiko für hämatologische Neoplasien ist demnach zwei- bis dreimal so hoch wie in der Allgemeinbevölkerung, das für nicht-melanotische Hauttumoren doppelt so hoch. Ob die Sarkoidose oder die immunmodulatorische Therapie das Risiko steigert, bleibt zu klären. Bestimmte Medikamente, vor allem Azathioprin und Mycophenolatmofetil, werden immer wieder mit malignen Erkrankungen in Verbindung gebracht. Unabhängig von der Kausalität bleibt für Prof. Kreuter als praktische Konsequenz: „Wir müssen unseren Patienten regelmäßig auf die Haut schauen, Blutbild und körperliche Untersuchung machen.“
Nikotintherapie könnte Abhängigkeit erzeugen
Innerhalb von 24 Wochen stieg die FVC in der aktiv therapierten Gruppe, während sie in der Placebogruppe zurückging. Der Unterschied betrug am Ende beachtliche 140 ml. Auch diese Arbeit hat Schwächen, „und als Pneumologe fühle ich mich bei dem Gedanken an Nikotin als Therapie nicht sehr wohl“, meinte Prof. Kreuter. Schließlich sei unklar, ob man durch diese Behandlung eine Nikotinabhängigkeit induzieren kann. Immerhin deute die Studie auf potenziell neue Wege für die Sarkoidosetherapie.
Kongressbericht: 19. Pneumologie-Update-Seminar
Quellen: 1. van der Sar IG et al. Chest 2022; 161: 738-747; DOI: 10.1016/j.chest.2021.10.025 / 2. Baughman RP et al. Eur Respir J 2021; 58: 1004079; DOI: 10.1183/13993003.04079-2020 / 3. Baughman RP et al. Sarcoidosis Vasc Diffuse Lung Dis 2021; 38: e2021035; DOI: 10.36141/svdld.v38i3.11684 / 4. Crouser ED et al. Chest 2021; 160: 1340-1349; DOI: 10.1016/j.chest.2021.05.031 / 5. Faurschou M et al. J Rheumatol 2022; 49: 186-191; DOI: 10.3899/jrheum.210588
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).