Granulome in Lunge, Haut und Herz erträglicher machen
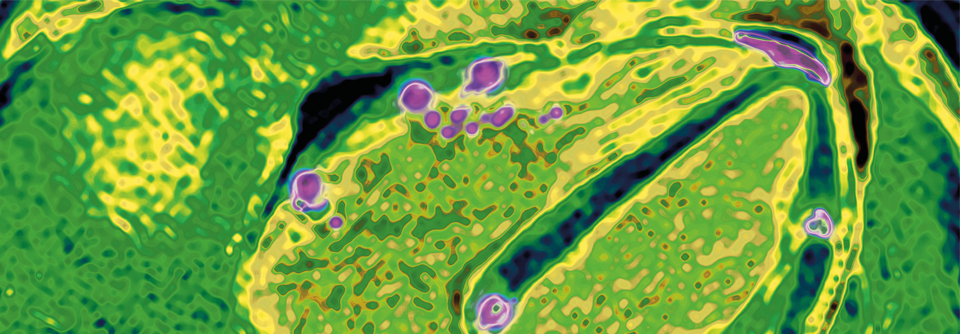
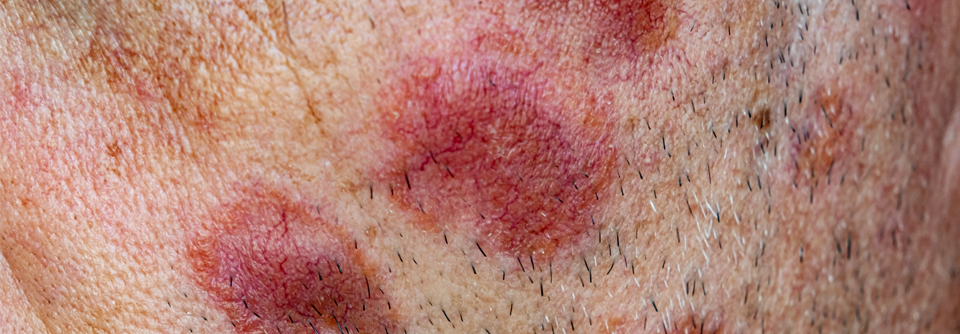
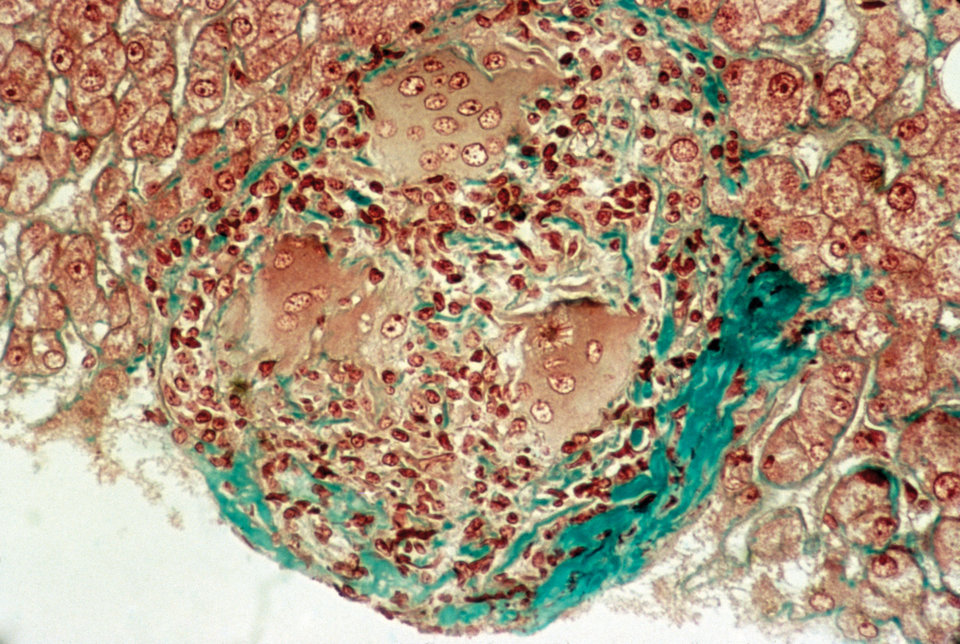
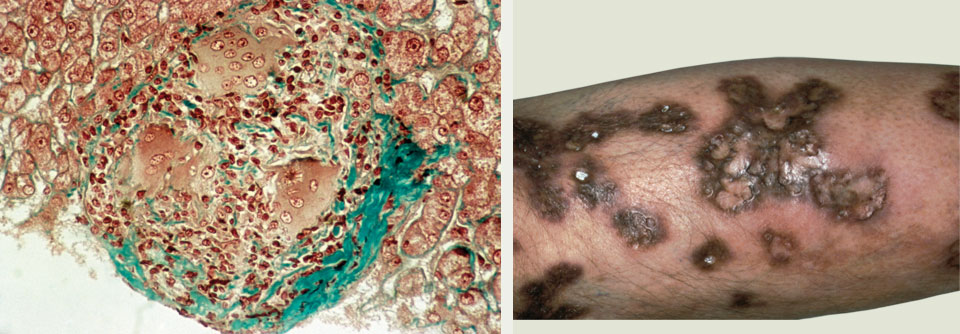 Die Sarkoidose kann unterschiedlichste Regionen des Körpers betreffen. So zum Beispiel die Haut (rechts) oder auch die Leber (links).
© Science Photo Library/CNRI; Science Photo Library/Clinical Photography
Die Sarkoidose kann unterschiedlichste Regionen des Körpers betreffen. So zum Beispiel die Haut (rechts) oder auch die Leber (links).
© Science Photo Library/CNRI; Science Photo Library/Clinical Photography
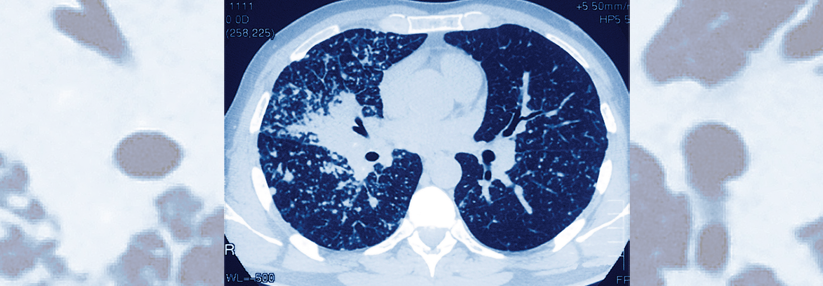
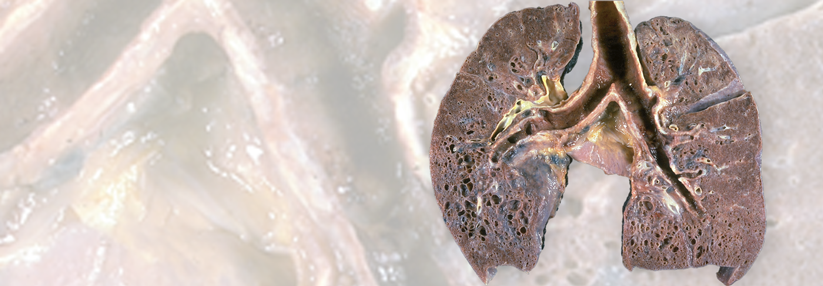
Lunge
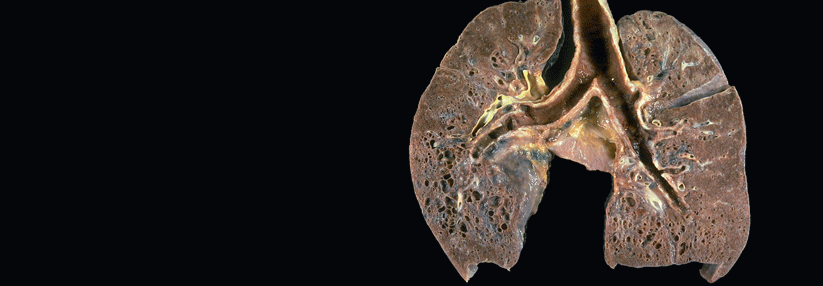
Viele Sarkoidosepatienten leiden unter einer unzumutbar eingeschränkten Lebensqualität. Gründe dafür sind eine dauerhaft verminderte Belastbarkeit und quälende Symptome wie Dyspnoe, Husten, Thoraxschmerz und Arthralgien. Erkrankte mit eingeschränkter Lungenfunktion (FVC, DLCO), mittelschwerer bis schwerer Fibrose oder präkapillärem Lungenhochdruck tragen zudem ein erhöhtes (Langzeit-)Risiko für eine bleibende Behinderung sowie ein höheres Mortalitätsrisiko. Etwa 5 % der Sarkoidosepatienten sterben an ihrer Erkrankung, vornehmlich aufgrund interstitieller Lungenschäden oder einer pulmonalen Hypertonie.
Für Patienten mit pulmonaler Sarkoidose empfiehlt die neue Leitlinie der ERS* eine systemische Steroidbehandlung. Voraussetzung ist allerdings der Nachweis, dass sonst zu einer dauerhaften Einschränkung kommen würde, die Lungenbeteiligung per se genügt als Indikation noch nicht. Therapieziel ist eine Remission oder zumindest die Stabilisierung der Erkrankung.
In der Initialbehandlung haben sich 20 mg/d Prednisolonäquivalent bewährt, eine höhere Dosis erzielt keinen stärkeren Effekt. Auch der Einsatz inhalativer Glukokortikoide als Add-on zur systemischen Therapie vermag die Wirksamkeit nicht zu steigern. Wegen der Risiken einer langfristigen Steroidbehandlung (Osteoporose, Diabetes etc.) sollte die Dosis bei gutem Ansprechen schrittweise reduziert werden.
Bei unzureichendem Therapieerfolg oder intolerablen Nebenwirkungen schlagen die Leitlinienautoren um Dr. Robert Baughman vom University Medical Center in Cincinnati für Risikopatienten die Kombination mit Methotrexat (MTX) vor, für die ein steroidsparender Effekt nachgewiesen wurde. Ersatzweise kommen Azathioprin, Leflunomid, Mycophenolatmofetil (MMF) und eventuell Hydroxychloroquin (HCQ) in Betracht.
Bei fortgesetzter Entzündungsaktivität oder Rezidiven unter konventionellen Immunsuppressiva lässt sich die Erkrankung eventuell durch die Hinzunahme eines TNF-Inhibitors ausbremsen. Die besten Daten liegen bisher für Infliximab vor. Auch Adalimumab wird aufgrund seiner guten Verträglichkeit häufig eingesetzt. Rituximab, JAK-Inhibitoren und steroidsparende Corticotropin-Injektionen bleiben Einzelfällen vorbehalten. Der Stellenwert der Antifibrotika ist noch unklar, heißt es.
Haut
Ein knappes Drittel der Patienten mit chronischer Sarkoidose entwickelt einen kutanen Befall, der sich meist mit Papeln, Plaques oder Knötchen manifestiert, seltener auch mit Geschwüren, Vitiligo oder Alopezie. Kosmetisch besonders störend und schwer zu behandeln ist der großknotige Lupus pernio an Nase, Wangen und Ohrläppchen.
Falls sich solche hartnäckigen Hautläsionen nicht topisch kontrollieren lassen, kann eine orale Glukokortikoidtherapie für Abhilfe sorgen. Im Falle einer längeren Therapiedauer sollte man aber steroidsparende Alternativen wie MTX oder HCQ erwägen. Bei fortbestehender Krankheitsaktivität darf zusätzlich Infliximab eingesetzt werden, falls der Patient mit einer parenteralen Therapie einverstanden ist.
Herz
Zu den gefährlichsten Folgen der chronischen Sarkoidose zählt die Herzbeteiligung, die sich typischerweise mit Reizleitungsstörungen, Tachyarrhythmien und einer Kardiomyopathie bemerkbar macht. Ein besonders hohes Sterberisiko tragen Patienten mit eingeschränkter linksventrikulärer Funktion. Bei relevanten kardialen Einschränkungen plädiert die Leitlinie für den Einsatz von systemischen Steroiden – allein oder in Kombination mit anderen Immunsuppressiva wie MTX, Azathioprin, MMF und Leflunomid. Bleibt der Erfolg aus, stehen als weitere Option Infliximab und Adalimumab zur Verfügung. Die Daten hierzu genügen jedoch noch nicht für eine Empfehlung. Gegebenenfalls sollte auch die Implantation eines Schrittmachers bzw. Kardioverter/Defibrillators mit den Kollegen aus der Kardiologie besprochen werden.
Nervensystem
Die Neurosarkoidose kann sich prinzipiell in allen Körperregionen ausbreiten, besonders häufig betroffen sind kraniale Nerven, Gehirn und Leptomeningen. Die Folgen reichen daher von Gesichtslähmung, Optikusneuritis und Psychosen bis zum Hydrozephalus. Zur Prävention irreversibler Schäden setzt man in der Leitlinie primär auf systemische Kortikoide, bei unzureichendem Ansprechen ergänzt durch MTX. Auch Azathioprin, HCQ und MMF kommen als Zweitlinientherapie in Betracht. Bei fortbestehender Erkrankung sollte eine TNF-Inhibition mit Infliximab (oder Adalimumab) erwogen werden.
Small-Fiber-Neuropathie
Fatigue
Zu den quälendsten Symptomen der Sarkoidose zählt mit einer Prävalenz von bis zu 90 % die chronische Erschöpfung. Sie muss nicht mit einer Organbeteiligung assoziiert sein und kann auch nach einer Remission der aktiven Entzündung noch viele Jahre fortbestehen. Differenzialdiagnostisch sollte man andere Ursachen wie Diabetes, Schilddrüsenerkrankungen, neuroendokrine sowie psychische Erkrankungen (Depression) ausschließen. Bei starker Beeinträchtigung präferieren die Leitlinienautoren eine pulmonale Rehabilitation bzw. ein gezieltes Training der Atemmuskulatur. Führt dies nicht zum Erfolg, kann sich ein Therapieversuch mit Stimulanzien wie Methylphenidat lohnen. Ob in besonders hartnäckigen Fällen eventuell eine niedrig dosierte Steroidbehandlung (ggf. plus MTX) helfen könnte, bleibt aufgrund der Datenlage unklar. Viele Patienten sprechen gut auf eine antiinflammatorische Medikation an, heißt es in der Praxisleitlinie abschließend. Allerdings komme es bei zu frühem Absetzen der „Sarkoidose-modifizierenden Therapie“ häufig zu Rezidiven. Mindestens 25 % der Kranken müssen länger als zwei Jahre behandelt werden.* European Respiratory Society
Quelle: Baughman AP et al. Eur Respir J 2021; DOI: 10.1183/13993003.04079-2020
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).