Hypertrophen Narben und Keloiden zu Leibe rücken
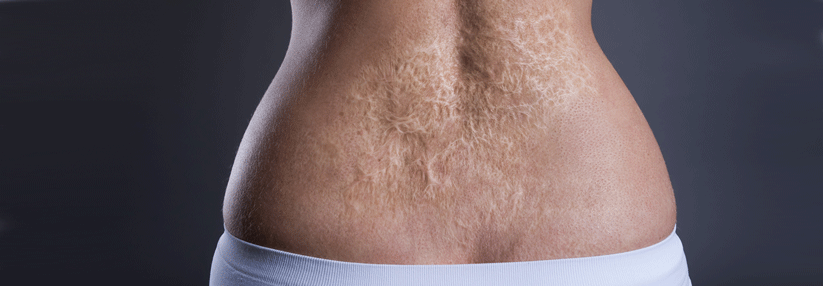
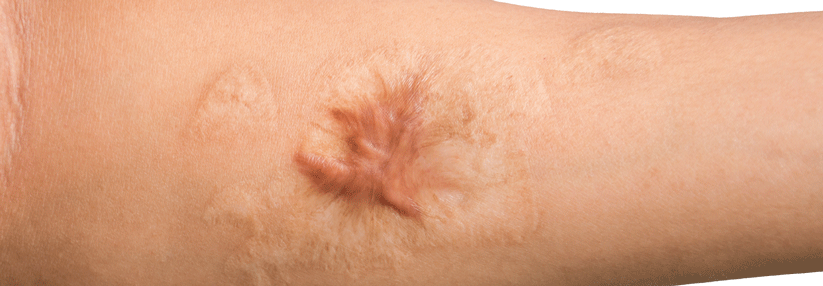 Nicht operieren: In 45–100 % der Keloid-Fälle droht ein Rezidiv.
© istock/ Prompilove
Nicht operieren: In 45–100 % der Keloid-Fälle droht ein Rezidiv.
© istock/ Prompilove
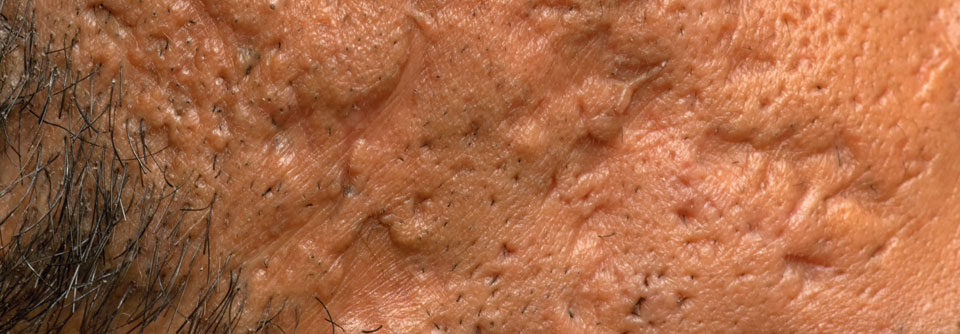
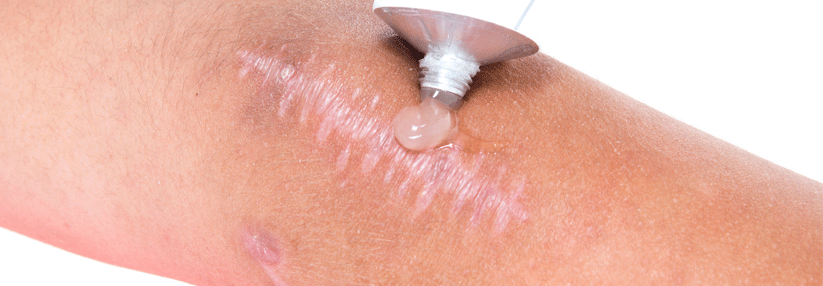
Eine Narbe ist an sich eine gutartige Veränderung. Doch sie kann Beschwerden wie Juckreiz oder Schmerzen verursachen oder funktionelle Beeinträchtigungen, z.B. Kontrakturen oder mechanische Irritationen. Nicht zuletzt schränkt der ästhetische Aspekt die Lebensqualität oft deutlich ein. Die DDG hat mit sieben weiteren Fachgesellschaften eine Leitlinie zur Therapie pathologischer (hypertropher) Narben und Keloide veröffentlicht.
Ein allgemeingültiges Behandlungskonzept gibt es nicht, erläutern die Autoren unter Leitung von Professor Dr. Alexander Nast, Klinik für Dermatologie, Venerologie und Allergologie der Charité – Universitätsmedizin Berlin. Und es lässt sich auch mit allen…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.