Kutanes T-Zell-Lymphom: Progressionsfreies Überleben mehr als verdoppelt
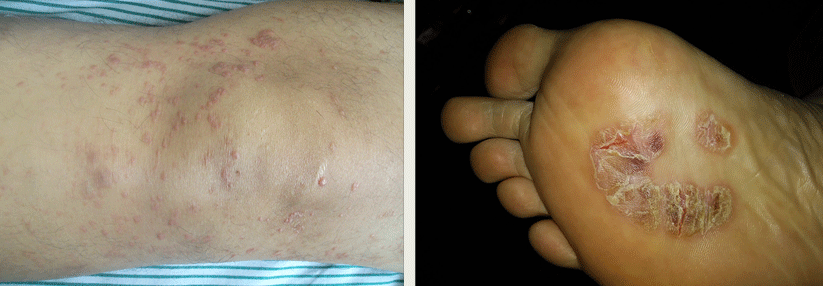
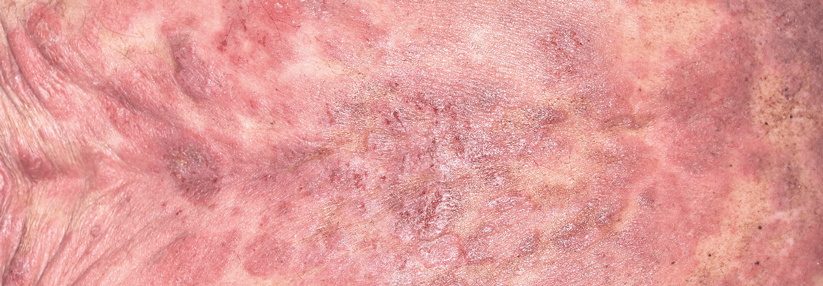 Zu den T-Zell-Lymphomen zählt u.a. die Mycosis fungoides. Mit einer Mykose hat sie trotz des Namens nichts gemein.
© Science Photo Library/Tanielian, Dr. Harout
Zu den T-Zell-Lymphomen zählt u.a. die Mycosis fungoides. Mit einer Mykose hat sie trotz des Namens nichts gemein.
© Science Photo Library/Tanielian, Dr. Harout
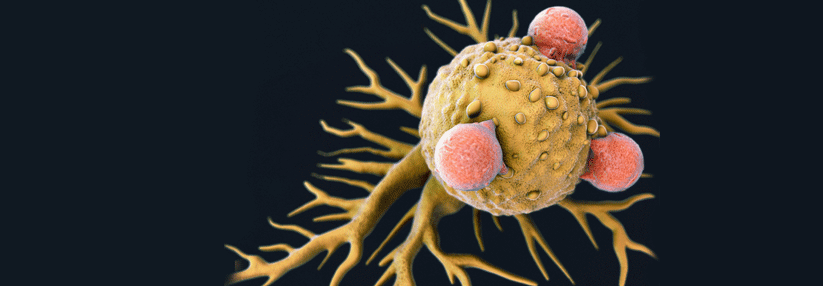
Zwei neue, zielgerichtet wirkende Therapeutika wurden in den letzten Jahren für die Therapie der kutanen T-Zell-Lymphome (CTCL) zugelassen. Das Antigen CD30 ist dabei die Tumorzielstruktur des Antikörper-Wirkstoff-Konjugats Brentuximab Vedotin. Dies ist für die Therapie von vorbehandelten Patienten mit CD30-positiver Mycosis fungoides (MF) und CD30-positivem kutanem anaplastisch-großzelligem Lymphom (ALCL) zugelassen.
Über die Hälfte spricht mindestens vier Monate an
Der Wirkstoff besteht aus einem Anti-CD30-Antikörper, der mit Monomethyl-Auristatin E fusioniert wurde. So wird das Zytostatikum zielgerichtet zur Tumorzelle gebracht, berichtete Professor Dr. Dr. Jan P. Nicolay,…
Liebe Leserin, lieber Leser, aus rechtlichen Gründen ist der Beitrag, den Sie aufrufen möchten, nur für medizinische Fachkreise zugänglich. Wenn Sie diesen Fachkreisen angehören (Ärzte, Apotheker, Medizinstudenten, medizinisches Fachpersonal, Mitarbeiter der pharmazeutischen oder medizintechnischen Industrie, Fachjournalisten), loggen Sie sich bitte ein oder registrieren sich auf unserer Seite. Der Zugang ist kostenlos.
Benutzeranmeldung
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.
Bei Fragen zur Anmeldung senden Sie bitte eine Mail an online@medical-tribune.de.