Mikroskopische Kolitis: Endoskopisch unauffällig
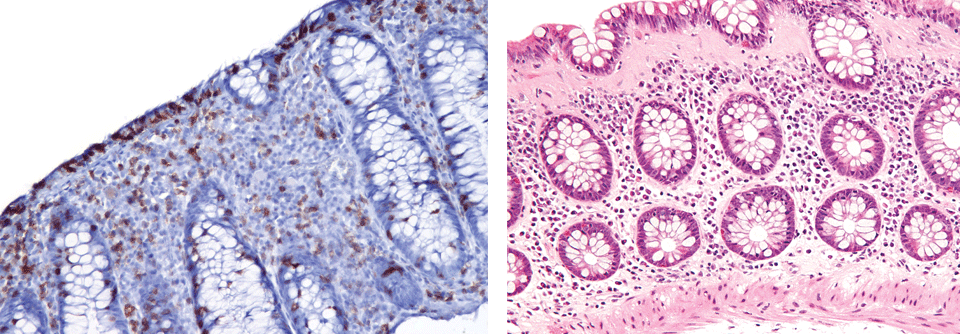 Lymphozytäre Kolitis (links) mit vielen T-Zellen (braun) im Epithel und der Lamina propria. Die Krypten sind intakt, aber das Oberflächenepithel dünn und ohne Schleim. Typisch für die kollagenöse Form (rechts) ist ein verdicktes subepitheliales Kollagenband.
© wikimedia/CoRus13, wikimedia/Nephron
Lymphozytäre Kolitis (links) mit vielen T-Zellen (braun) im Epithel und der Lamina propria. Die Krypten sind intakt, aber das Oberflächenepithel dünn und ohne Schleim. Typisch für die kollagenöse Form (rechts) ist ein verdicktes subepitheliales Kollagenband.
© wikimedia/CoRus13, wikimedia/Nephron
Die mikroskopische Kolitis (MC) zählt zu den chronischen entzündlichen Darmerkrankungen, ist aber noch längst nicht so bekannt wie die beiden „Klassiker“ Colitis ulcerosa und M. Crohn. Charakteristisch für die MC ist, dass das Kolon bei der Darmspiegelung normal oder annähernd normal aussieht, die Biopsien jedoch Auffälligkeiten zeigen. Histologisch unterscheidet man drei Subtypen: die kollagene Kolitis (CC), die lymphozytäre Kolitis (LC) und inkomplette Formen der mikroskopischen Kolitis (MCi).
Die Pathogenese scheint komplex und multifaktoriell zu sein, wobei luminale Faktoren, eine Immunfehlregulation und genetische Faktoren beteiligt sein können. Viele Details sind jedoch noch nicht geklärt. Um das Bewusstsein für die Erkrankung zu verbessern und Ärzte bei der Versorgung von Betroffenen zu unterstützen, verfassten Mitglieder der European Microscopic Colitis Group (EMCG) und der United European Gastroenterology kürzlich eine Leitlinie, die Empfehlungen zu verschiedenen Themen rund um die mikroskopische Kolitis enthält.
Frauen erkranken deutlich häufiger als Männer
Epidemiologische Studien dokumentieren eine zunehmende Inzidenz der MC in westlichen Ländern. Die Häufigkeit der MC variiert jedoch je nach geographischer Region erheblich. Die gepoolte Inzidenz liegt bei 11,4 Fällen pro 100 000 Personenjahre, die gepoolte Prävalenz bei 119 pro 100 000 Personen. Die gepoolte Häufigkeit der MC bei Patienten mit ungeklärten chronischen wässrigen Durchfällen wird mit 12,8 % angegeben. In drei großen Studien mit MC-Patienten lag der Frauenanteil mit 72 % auffallend hoch. Die Erkrankung wird meist bei über 60-Jährigen diagnostiziert, sie kann allerdings auch bei jüngeren Menschen auftreten.
Orales Budesonid zur Therapie der kollagenösen Form
Zur Induktion einer Remission wird die orale Gabe von Budesonid empfohlen. Eine gepoolte Analyse ergab, dass eine Behandlung mit 9 mg Budesonid täglich bei 81 % der CC-Patienten zu einem klinischen Ansprechen führte. In der Placebogruppe erreichten dies nur 36 % der Patienten. Entsprechend den Hjortswang-Kriterien für die Krankheitsaktivität liegt eine klinische Remission vor, wenn der Patient durchschnittlich weniger als drei Stühle pro Tag und weniger als einen wässrigen Stuhlgang pro Tag hat. Dies konnte in der Metaanalyse bei 81 % der CC-Patienten aus der Budesonidgruppe gegenüber 26 % der Patienten aus der Placebogruppe erreicht werden. Ähnliche Ergebnisse wurden für LC-Patienten gezeigt. Auch für die Remissionserhaltung wird orales Budesonid bei CC und LC empfohlen. Den Experten zufolge besteht unter Budesonid in der MC-Therapie kein erhöhtes Risiko für schwere unerwünschte Wirkungen.Quelle: Miehlke S et al. United European Gastroenterol J 2021; 9: 13-37; DOI: 10.1177/2050640620951905
Risikofaktoren für eine mikroskopische Kolitis
- Rauchen und früheres Rauchen. Ob ein Rauchstopp den Krankheitsverlauf positiv beeinflusst, kann aufgrund der aktuellen Datenlage noch nicht gesagt werden.
- Die anhaltende oder häufige Einnahme von Medikamenten wie NSAR, PPI und SSRI ist mit einem erhöhten MC-Risiko assoziiert. Allerdings bedeutet das nicht, dass ein kausaler Zusammenhang besteht. Die Leitlinie empfiehlt jedoch, Medikamente mit einer verdächtigen zeitlichen Beziehung zum Auftreten einer MC möglichst abzusetzen.
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).