MS-Medikamente brauchen Sicherheitsmonitoring
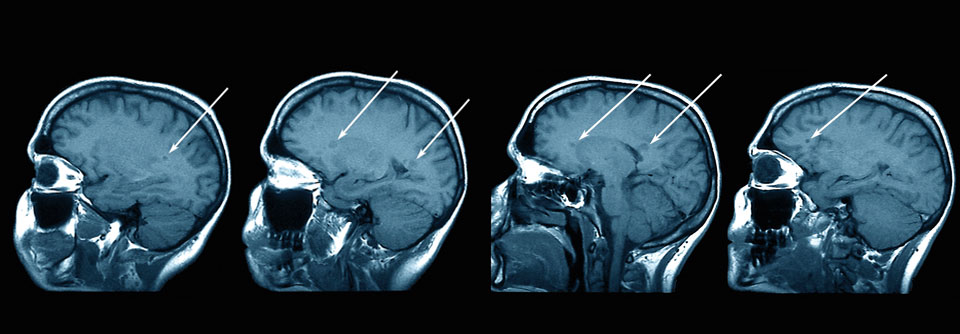
 In der FLAIR-Sequenz ist die PML bei einem 60-jährigen Patienten gut zu erkennen.
© Science Photo Library/Zephyr
In der FLAIR-Sequenz ist die PML bei einem 60-jährigen Patienten gut zu erkennen.
© Science Photo Library/Zephyr
Komplikationen durch die modernen MS-Therapeutika drohen sowohl innerhalb als auch außerhalb des zentralen Nervensystems. Erforderlich ist deshalb ein interdisziplinäres Monitoring. Dr. Martijn Wijburg, Neurologe am MS Center in Amsterdam, und Kollegen haben nun die Rolle der Kernspintomographie in Bezug auf zentralnervöse Nebenwirkungen untersucht. Der MRT kommen in diesem Kontext zwei wesentliche Aufgaben zu:
- Patienten mit hohem Risiko für Komplikationen auf therapiebedingte asymptomatische Läsionen zu screenen
- bei neu auftretenden neurologischen Symptomen rasch zwischen einem Progess der MS und Nebenwirkungen zu unterscheiden.
Der frühe Nachweis von ZNS-Komplikationen erhöht die Chancen, das funktionelle Outcome und Überleben der Patienten mit geeigneten Interventionen zu verbessern.
Die einzige Nebenwirkung, für die ein regelmäßiges MRT-Monitoring sinnvoll erscheint, ist die mit dem JC-Virus assoziierte progressive multifokale Leukoenzephalopathie (PML). Das bei Weitem höchste Risiko für die Erkrankung bringt der monoklonale Antikörper Natalizumab mit sich.
PML-Fälle unter mehreren Therapeutika aufgetreten
Besonders gefährdet sind Patienten mit einem positiven Anti-JCV-Antikörperbefund, bei Vorbehandlung mit älteren Immunsuppressiva wie Azathioprin und nach einer Natalizumab-Behandlung ≥ 18 Monate. PML-Fälle wurden auch für Fingolimod, Dimethylfumarat, Alemtuzumab und Ocrelizumab berichtet, wenngleich sehr viel seltener.
Ein Konzept zum Risikoassessment von MS-Patienten unter Therapie mit Dimethylfumarat besteht in einem Monitoring der absoluten Lymphozytenzahl im peripheren Blut. Sie fällt in der Regel ab, wenn sich eine PML entwickelt. Doch diese kann ebenso ohne signifikante Lymphopenie auftreten.
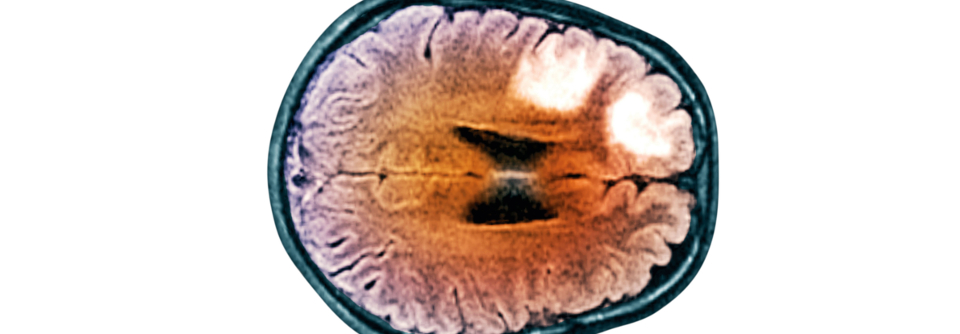
Im MRT sind PML-Herde typischerweise als hyperintense subkortikale Herde in T2- und fluid-attenuation-inversion-recovery(FLAIR)-Sequenzen sowie als iso- oder hypointense Läsionen in T1-gewichteten Aufnahmen sichtbar. Am ehesten findet man sie im Frontallappen, gefolgt von Parietal- und Okzipitallappen. Häufig greifen sie auf die graue Substanz über. Als relativ typisch für die PML gelten zudem perivaskulär angeordnete hyperintense Punktläsionen in T2- und FLAIR-Sequenzen. Diffusion-weighted-imaging(DWI)-Sequenzen können dazu beitragen, akute PML-Läsionen von neuen MS-Herden zu unterscheiden, denn sie zeigen eine akute Demyelinisierung. Zusätzlich stützt der Nachweis von JCV-DNA im Liquor die PML-Diagnose.
Für Patienten mit hohem PML-Risiko unter Natalizumab empfehlen die Experten ein höherfrequentes MRT-Monitoring mit T2-, FLAIR- und DWI-Sequenzen alle 3–4 Monate. Denn es hat sich gezeigt, dass rund 80 % aller während dieser Therapie entstandenen PML-Läsionen im MRT bereits fünf Monate vor dem Auftreten von Symptomen auffallen. Allerdings wird über die Kosteneffektivität des regelmäßigen MRT-Monitorings noch diskutiert.
Das Risiko für zentralnervöse Herpesinfektionen steigt unter der Therapie mit Natalizumab und anderen MS-Therapeutika ebenfalls. Häufig liegen die entzündlichen Veränderungen im Temporallappen, können aber ebenso an anderen Stellen auftreten. Da sich diese Infektionen immer sehr schnell entwickeln, ist vor allem klinische Aufmerksamkeit gefragt.
Abseits von Infektionen
Rhombenzephalitis kann auf Listeriose hindeuten
Das gleiche trifft für die Kryptokokken-Meningoenzephalitis zu. Sie führt bei den meisten Patienten zu typischen Veränderungen im MRT, dazu gehören Meningitiszeichen, dilatierte perivaskuläre Räume und Hydrozephalus. Auch ein MRT-Screening auf Listeriose – meist unter Alemtuzumab berichtet – erscheint nicht gerechtfertigt, zumal die Inzidenz insgesamt sehr gering ist. Neben Zeichen einer Leptomeningitis oder Enzephalitis und Abszessbildung zeigt das MRT bei Listeriose manchmal eine typische Rhombenzephalitis vor allem in Hirnstamm und Kleinhirn.Quelle: Wijburg MT et al. J Neurol Neurosurg Psychiatry 2020; DOI: 10.1136/jnnp-2020-324534
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).