OSA-bedingte Tagesschläfrigkeit Muntermacher für Maskenmuffel
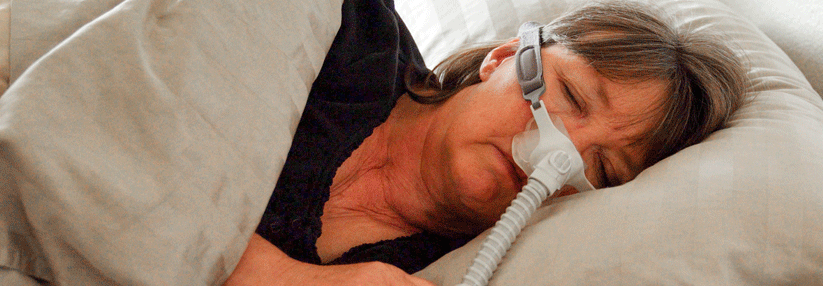
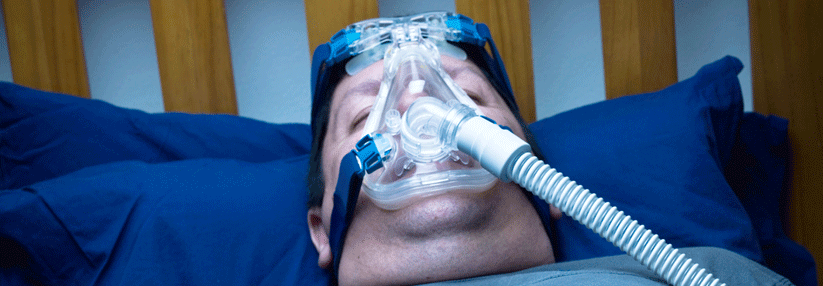
 Beim obstruktiven Schlafapnoesyndrom gilt die nächtliche CPAP nach wie vor als Therapie der Wahl.
© yokaew/gettyimages
Beim obstruktiven Schlafapnoesyndrom gilt die nächtliche CPAP nach wie vor als Therapie der Wahl.
© yokaew/gettyimages
Übermäßige Schläfrigkeit während des Tages (excessive daytime sleepiness, EDS) darf als das klinisch relevanteste Symptom des obstruktiven Schlafapnoesyndroms (OSA) betrachtet werden. Sie beeinträchtigt nicht nur Lebensqualität und Funktionsfähigkeit im Alltag, sondern bringt auch ein erhöhtes Unfallrisiko mit sich, berichten Dr. Sonya Craig vom University Hospital Aintree in Liverpool und Kollegen. Zahlreiche Publikationen sehen in der EDS zudem einen unabhängigen Risikofaktor für kardiovaskuläre Morbidität und Mortalität von OSA-Patienten.
Subjektiv erfassen lässt sich die EDS mit der Epworth Sleepiness Scale (ESS): Für acht beipielhafte Situationen gibt der Patient an, inwieweit er dazu…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.