Nach der Leitlinie ist vor der Leitlinie
 Kaum veröffentlicht, erscheinen Leitlinien zumindest in Teilen bereits veraltet – eine Herausforderung nicht nur für die Kardiologie.
© iStock/Natali_Mis
Kaum veröffentlicht, erscheinen Leitlinien zumindest in Teilen bereits veraltet – eine Herausforderung nicht nur für die Kardiologie.
© iStock/Natali_Mis
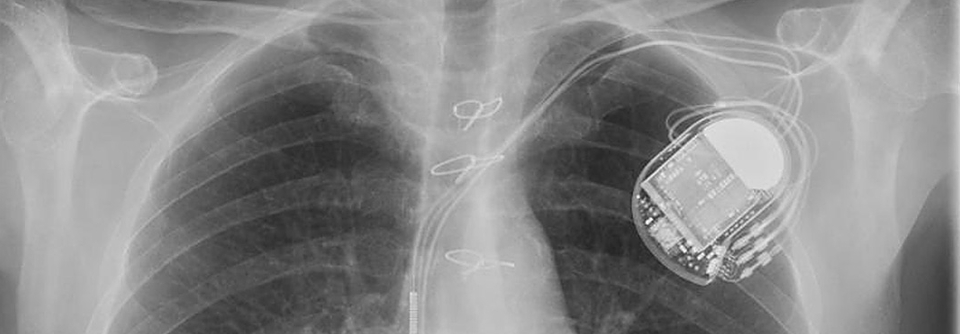
Schrittmacher, CRT und Leitungssystemstimulation
In der Schrittmachertherapie mangelt es nicht an Innovationen. Für Aufsehen sorgt z.B. ein Device ohne Sonde, das direkt im Ventrikel liegt. Prof. Dr. Dirk Böcker vom St. Marien-Hospital in Hamm präsentierte eine Studie, in der das Micra™-System mit einem transvenös implantierten Einkammerschrittmacher verglichen wurde. 5.746 von ca. 15.400 Patienten hatten das kabellose System erhalten.
Nach der Adjustierung auf verschiedene Patientencharakteristika fanden sich keine wesentlichen Unterschiede in der Rate an Akutkomplikationen. Perikardergüsse und/oder -perforationen binnen 30 Tagen gab es signifikant öfter in der kabellosen Gruppe (0,8 vs. 0,4 %), die Komplikationsrate nach sechs Monaten war allerdings signifikant geringer (3,2 vs. 4,1 %). Laut Prof. Böcker hat sich das elektrodenfreie Device damit als nicht-unterlegen erwiesen und könnte herkömmliche Modelle ablösen. Allerdings kosten die Geräte etwa 10- bis 20mal so viel wie die klassischen.
Erfolgreich verlief auch eine Studie zur Kombination aus AV-Knoten-Ablation und CRT. Bekannt war, dass diese Therapie im Vergleich zur medikamentösen bei Patienten mit Vorhofflimmern und Herzinsuffizienz insuffizienzbedingte Hospitalisierungen verringert. Ob sich das auch in der Mortalität niederschlägt, wurde in der APAF-CRT-Studie untersucht. 133 Patienten nahmen daran teil, in der interventionell versorgten Gruppe lag die Mortalität nach medianen 29 Monaten bei 11 %, in der medikamentös behandelten bei 29 %, woraufhin man die Studie vorzeitig stoppte.
Auf dem diesjährigen Kongress der European Heart Rhythm Association (EHRA) wurde schließlich noch die MELOS-Studie vorgestellt, die den Effekt der Linksschenkelstimulation an 2533 Teilnehmern mit Herzinsuffizienz oder Bradyarrhythmie untersuchte. Die Stimulation war bei 91,6 % der Bradyarrhythmiepatienten und bei 76,8 % der Herzschwachen Vergleich zur Pharmakotherapie. Die Insuffizienz galt – neben breitem QRS-Komplex und verminderter Ejektionsfraktion – selbst als einer der Prädiktoren für ein Versagen der Methode. Komplikationen ereigneten sich in 8,2 % aller Fälle „Die Erfolgsrate hängt wohl davon ab, wie krank die Patienten sind und offenbar funktioniert die Methode bei denjenigen am schlechtesten, die sie am nötigsten hätten“, erklärte Prof. Böcker.
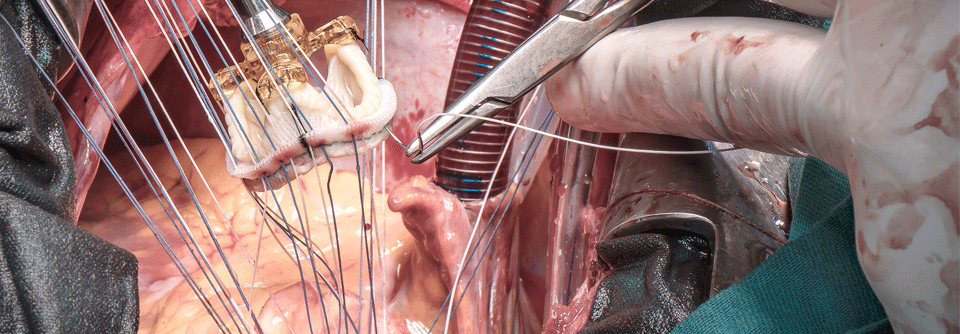
Klappenerkrankungen
Lohnt sich ein operativer Klappenersatz auch bei asymptomatischer Aoretenstenose? Zu dieser Frage gibt es erste Daten, die eine klare Sprache sprechen. Wie Prof. Dr. Volker Rudolph vom Herz-und Diabeteszentrum NRW in Bad Oeynhausen berichtete, wurde in der AVATAR-Studie bei 157 Patienten mit schwerer, aber asymptomatischer Aortenstenose ein chirurgisches mit einem konservativen Vorgehen verglichen.
Der primäre Endpunkt setzte sich aus Gesamtmortalität, Herzinfarkt, Schlaganfall und Hospitalisierung wegen Herzinsuffizienz zusammen. Im medianen Follow-up von 32 Monaten ereignete er sich bei 13 Patienten aus der operierten und 26 aus der konservativ behandelten Gruppe (15,2 vs. 37,7 %), womit die Chirurgie überlegen war.
Keine wesentlichen Unterschiede beim primären Endpunkt zeigten sich in einem Langzeitvergleich zwischen TAVI und Klappen-OP bei Patienten mit Aortenstenose und niedrigem chirurgischem Risiko. Beide Verfahren lagen in Bezug auf Gesamtmortalität, Herzinfarkte oder Schlaganfälle nach acht Jahren gleichauf. Des weiteren ergab eine gepoolte Analyse zu den Raten struktureller Klappendegenerationen nach TAVI oder offener OP klare Vorteile für das transkutane Verfahren (2,6 vs. 4,4 % nach fünf Jahren).
Weg von der Aortenklappe: Ob sich eine begleitende Trikuspidalklappenanulopastie im Rahmen der Reparatur einer degenerativen Mitralinsuffizienz auszahlt, wurde an 401 Patienten geprüft. Der primäre Zweijahresendpunkt bestand aus Re-OP wegen Trikuspidalregurgitation, Progression dieser Insuffizienz um mehr als zwei Grade, Vorhandensein einer schweren Insuffizienz oder Tod. Er betraf 3,9 % aus der doppelt operierten Gruppe vs. 10,2 % derer mit isolierter Mitralklappenversorgung. Ein Progress des Verschlussdefektes fand sich deutlich seltener nach der Anuloplastie (0,6 % vs. 6,1 %).
Darüber hinaus wurden auf dem Meeting des American College of Cardiology kürzlich Ergebnisse der CLASP-TR-Studie präsentiert. An ihr hatten 65 Patienten mit Trikuspidalklappeninsuffizienz teilgenommen und sich einer Transkatheterreparatur mit dem PASCAL-System unterzogen. Es zeigte sich, dass diese Edge-to-egde-Reparatur die Regurgitation und die Lebensqualität nach einem Jahr bei geringer Komplikationsrate signifikant besserte.
Herzinsuffizienz
„Offenbar ist der ARNI-Effekt im Endstadium einer Herzinsuffizienz nicht mehr vorhanden“, kommentierte Prof. Dr. Johann Bauersachs, Medizinische Hochschule Hannover, eine aktuelle Studie.Darin wurde Sacubitril/Valsartan bei HFrEF im NYHA Stadium IV gegenüber Valsartan getestet. Es fand sich kein signifikanter Unterschied im Einfluss auf die NT-proBNP-Spiegel. Deshalb sollte man das Präparat bei diesen Patienten laut dem Experten nicht mehr neu ansetzen – allerdings auch nicht absetzen, wenn es gut vertragen wird.
Negativ fiel die GUIDE-HF-Studie zur hämodynamisch geführten Herzinsuffizienztherapie aus. 1000 Patienten in den NYHA-Stadien II–IV waren eingeschlossen. Das Monitoring des pulmonalarteriellen Drucksa mithilfe eines implantierten Devices führte nicht zu einer Reduktion von Mortalität und Hospitalisierungen. Lediglich in der Prä-COVID-Zeit verzeichnete man im überwachten Kollektiv eine geringere Hospitalierungsrate. Eine genauere Auswertung dieser Tatsache ließ erkennen, dass COVID-spezifische Ereignisse (Arztkontakte, Einweisungen) nichts damit zu tun hatten. Vielmehr schienen patientenbezogene Faktoren verantwortlich gewesen zu sein (Bewegung, Essverhalten).
Den Einfluss von Komorbiditäten verdeutlichte Prof. Bauersachs anhand neuer Daten zum kardiale Myosinaktivator Omecamtiv Mecarbil. In GALACTIC-HF hatte der Wirkstoff bei HFrEF-Patienten das Risiko für herzinsuffizienzbedingte Ereignisse und kardiovaskulären Tod senken können. Einer Subgruppenanalyse zufolge sprechen Patienten mit Vorhofflimmern schlechter auf den Myosinaktivator an. Das betraf insbesondere diejenigen, die unter einer Digoxintherapie standen.
Und schließlich noch ein Erkenntnis aus der „echten Welt“: Im Real-World-Vergleich von Eplerenon und Spironolacton bei HFrEF ergab sich ein Vorteil für Eplerenon. Darunter traten u.a. weniger Hypotonien und weniger Gynäkomastie auf. Zudem war Eplerenon mit einer geringeren kardiovaskulären und Gesamtmortalität assoziiert.
Kongressbericht: 88. Jahrestagung der DGK
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).