Neue Erkenntnisse, neues Kürzel
 Bei einer MASLD ist die Lebensstilveränderung am wirksamsten.
© Sebastian Kaulitzki – stock.adobe.com
Bei einer MASLD ist die Lebensstilveränderung am wirksamsten.
© Sebastian Kaulitzki – stock.adobe.com
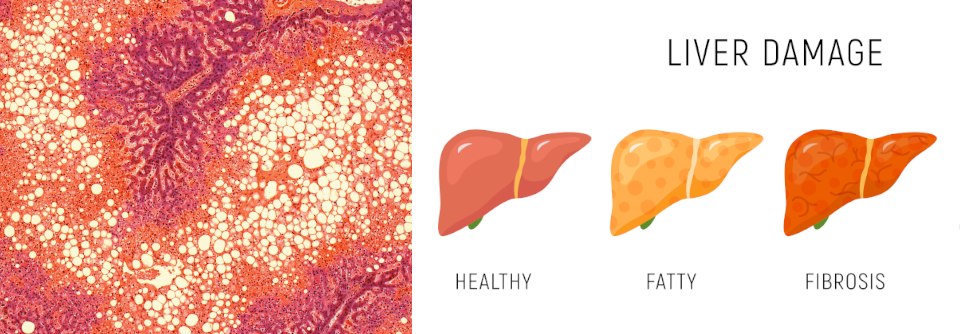
Das früher als NAFLD bezeichnete Krankheitsbild heißt heute MASLD (manchmal auch MAFLD). Die Abkürzung steht für metabolic dysfunction-associated steatotic liver disease und wird damit der Komplexität der Störung besser gerecht, schreiben Prof. Dr. Giovanni Targher von der Universität Verona und Kollegen. Die MASLD ist heute weltweit bereits die häufigste Lebererkrankung – man geht davon aus, dass bis zu 38 % aller Erwachsenen betroffen sind. In den nächsten zehn Jahren ist mit einem weiteren Anstieg zu rechnen – parallel zur Zunahme von Adipositas und Typ-2-Diabetes. Die MASLD wird heute als Multisystemerkrankung verstanden, bei der Insulinresistenz und begleitende metabolische Dysfunktion eine wesentliche Rolle spielen.
In mehreren epidemiologischen Studien hat sich die MASLD als unabhängiger Risikofaktor für Myokardinfarkte, ischämische Schlaganfälle, Herzinsuffizienz und kardiovaskulären Tod erwiesen, wobei das Risiko mit zunehmendem Leberschaden steigt. Unabhängig von anderen Risikofaktoren wie Hypertonie oder Typ-2-Diabetes ist z.B. einer Studie zufolge das Risiko für eine neu auftretende Herzinsuffizienz um das 1,5-Fache erhöht.
Ein weiteres Damoklesschwert für Menschen mit MASLD ist die erhöhte Krebsrate. Dies gilt vor allem für das hepatozelluläre Karzinom (HCC), das bei MASLD häufiger auch ohne vorausgehende Zirrhose auftritt. In diesen Fällen entgehen die Betroffenen den üblichen Überwachungsprogrammen. Aber auch das Risiko für extrahepatische Karzinome ist bei MASLD deutlich höher als in der Allgemeinbevölkerung. Höhere Inzidenzen wurden u.a. für Lungenkrebs, kolorektale Karzinome, Prostata- und Brustkrebs und gynäkologische Tumoren gefunden. Extrahepatische Karzinome sind sogar hauptverantwortlich für die Exzessmortalität bei MASLD, gefolgt von Zirrhose, kardiovaskulären Ereignissen und HCC. Um das Krebsrisiko für Patienten zu senken, sollten für die Betroffenen Präventionsstrategien entwickelt und angewandt werden, betonen die Autoren.
80–90 % der Patienten mit MASLD sind adipös
Der entscheidende Treiber der hepatischen und extrahepatischen Komplikationen scheint nach heutigem Verständnis die geringgradige chronische Inflammation zu sein – zusammen mit metabolischer Dysfunktion und atherogener Dyslipidämie. Bei 80–90 % der Patienten mit MASLD liegt eine Adipositas vor, die allein für sich betrachtet ebenfalls die systemische Entzündung fördert.
Eine weitere Rolle bei der Pathogenese könnten Veränderungen des Darm-Mikrobioms spielen. Bei Patienten mit fortgeschrittener Leberfibrose findet man eine tiefgreifende Dysbiose mit Vermehrung von Pathobionten wie E. coli. Tatsächlich ließ sich in einer prospektiven Studie aus Deutschland anhand der Zusammensetzung des Mikrobioms sogar die Entstehung einer metabolischen Lebererkrankung vorhersagen. Eine proinflammatorische Ernährung mit viel ungesunden Fetten und hohem Salzanteil scheint eine Inflammation und eine Dysbiose zu begünstigen.
Alle Patienten mit MASLD sollten auf zusätzliche kardiovaskuläre Risikofaktoren untersucht werden, so die Empfehlung. Bei einem Zehnjahresrisiko ab 10 % für kardiovaskuläre Ereignisse ist eine Statintherapie indiziert. Bei sehr hohem Risiko oder Statinintoleranz sollte zusätzlich der Koronararterien-Kalzifizierungs-Score bestimmt werden. Ist dieser hoch, können weitere spezifische Therapien wie Metformin ± GLP1-Rezeptoragonist ± Pioglitazon ± SGLT2-Inhibitoren und bei Hypertonie RAS-Inhibitoren erwogen werden.
Der beste Weg zur Risikoreduktion bei MASLD ist eine Lebensstilveränderung, vor allem mit Umstellung auf eine gesunde Ernährung. Dazu gehört die Reduktion von Transfetten, rotem oder verarbeitetem Fleisch, raffinierten Kohlenhydraten, Zucker, Fruktose und gesüßten Getränken. Rauchverzicht und Alkoholabstinenz wirken sich ebenfalls günstig aus. Durch eine Gewichtsabnahme lassen sich hepatische Steatose, Inflammation und Fibrose oft verbessern und die Patienten profitieren auch hinsichtlich der anderen kardiovaskulären Risikofaktoren.
Quelle: Targher G et al. Gut 2024; DOI: 10.1136/gutjnl-2023-330595
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).