Melanombehandlung Neoantigene sollen pushen
 Auch beim sekundären Endpunkt metastasenfreies Überleben ergab sich ein Benefit für die Kombinationstherapie.
© MangKangMangMee – stock.adobe.com
Auch beim sekundären Endpunkt metastasenfreies Überleben ergab sich ein Benefit für die Kombinationstherapie.
© MangKangMangMee – stock.adobe.com
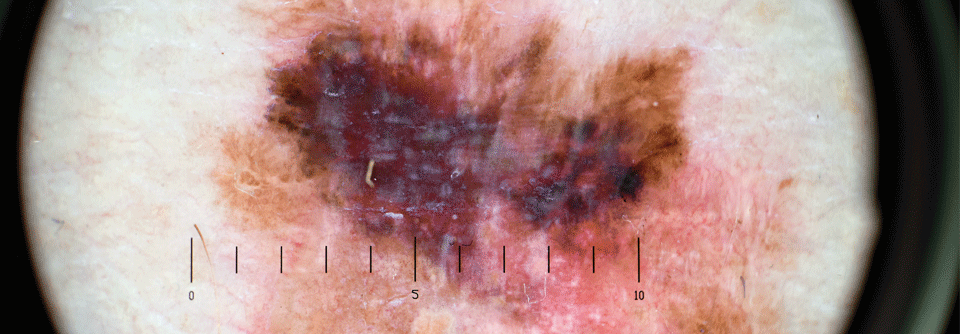
Checkpoint-Inhibitoren werden standardmäßig als adjuvante Therapieoption für resezierte Melanome der Stadien IIB–IV eingesetzt, so auch Pembrolizumab. Da jedoch weiterhin viele Erkrankte ein Rezidiv entwickeln, sollen neue Kombinationen für Verbesserung sorgen. Forschende um Prof. Dr. Dr. Jeffrey S. Weber, Perlmutter Cancer Center, New York, prüften deshalb die Addition einer individualisierten Neoantigentherapie zu adjuvantem Pembrolizumab.
157 Patient:innen waren in die Phase-2b-Studie KEYNOTE-942 eingeschlossen. Randomisiert erhielten sie entweder mRNA-4157 plus Pembrolizumab (n = 107) oder den PD1-Hemmer allein (n = 50). Dabei wurde in dreiwöchigen Zyklen die mRNA-Vakzine mit bis zu…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.