Thrombose und Embolie bei Krebskranken verhindern
 Nach einer tiefen Venenthrombose ist die Antikoagulation unstrittig.
© wikipedia/Hellerhoff
Nach einer tiefen Venenthrombose ist die Antikoagulation unstrittig.
© wikipedia/Hellerhoff
Vor vier Jahren hat die SOME-Studie mit über 850 Patienten gezeigt, dass ein Tumorscreening mit Abdominal-CT und virtueller Koloskopie bei Patienten mit unprovozierter venöser Thrombembolie (VTE) weder mehr Malignome zutage fördert als Anamnese und klinische Untersuchung noch die krebsassoziierte Sterblichkeit senkt. Die Frage nach dem Sinn der Tumorsuche per Bildgebung gilt damit als beantwortet, zumal immer auch das Risiko zu berücksichtigen ist, das eine invasive Abklärung mit sich bringt. „Aber wir müssen eine wirklich gute Anamnese machen und gründlich klinisch untersuchen“, betonte Professor Dr. Stefan Andreas, Chefarzt an der Lungenfachklinik Immenhausen.
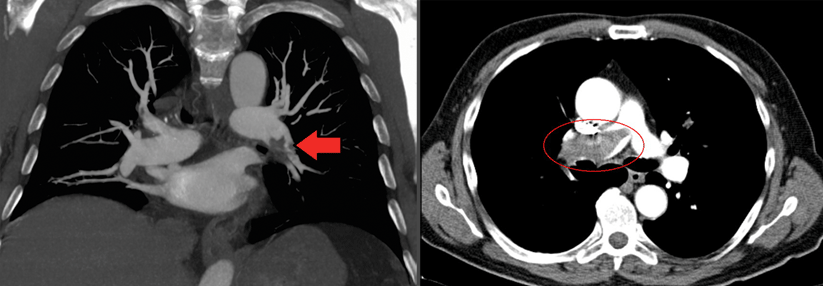
Lungenembolie-Inzidenz von 4 % beim Bronchialkarzinom
Das gilt besonders für das Bronchialkarzinom, bei dem gehäuft Lungenembolien beobachtet werden. Das Risiko ist durch das Karzinom selbst erhöht, aber auch durch spezifische Therapien (vor allem Cisplatin und Bevacizumab), durch Diarrhöen als Nebenwirkung und durch Immobilisierung. Knapp 4 % pro Jahr beträgt die Inzidenz – eine Antikoagulation dürfte also sinnvoll sein, sofern schon eine VTE eingetreten ist. Dagegen steht aber das durch die Krebserkrankung erhöhte Blutungsrisiko.
Bis vor Kurzem wurde bei Tumorpatienten standardmäßig niedermolekulares Heparin (LMWH) eingesetzt, doch aktuelle Daten lassen die neuen Antikoagulanzien (NOAK) als mindestens ebenbürtige Alternative erscheinen. Schon 2015 kam eine erste Metaanalyse heraus, die eine um etwa ein Drittel niedrigere Rate sowohl von VTE-Rezidiven als auch von schweren Blutungen suggerierte, wenn Krebspatienten statt niedermolekularem Heparin oder einem Vitamin-K-Antagonisten ein NOAK erhielten. Allerdings stützte sich die Analyse ausschließlich auf retrospektive Daten.
Inzwischen gibt es aber auch prospektive Studien, die das bestätigen. So eine Studie mit Edoxaban versus Dalteparin, an der über 1000 Patienten teilnahmen. Auch hier zeigten sich unter dem NOAK weniger VTE, allerdings bei etwas höherem Blutungsrisiko. Die europäische Kardiologiegesellschaft ESC hat das in ihrer neuen Praxisleitlinie zum Vorhofflimmern in die Empfehlung umgesetzt, NOAK bei Krebspatienten zumindest in Erwägung zu ziehen und die Entscheidung NOAK versus niedermolekulares Heparin nach Patientenpräferenz zu treffen. „Ich glaube, die meisten Patienten werden die Tablette der täglichen Spritze vorziehen“, meinte Prof. Andreas.
Unter NOAK in die Lunge piksen
JACC 2017; 69: DOI 10.1016/j.jacc.2016.11.024
Besser nur die Anamnese intensivieren?
Die primärprophylaktische Antikoagulation beträfe sehr viele Patienten. Prof. Andreas: „Wir haben das in unserer Klinik überlegt und werden es erst einmal nicht umsetzen, aber verstärkt darauf achten, ob eine Thrombose oder Lungenembolie in der Anamnese vorliegt.“ Quellen:
60. Kongress der DGP*
1. Agnelli G. N Engl J Med 2019; 380: 781-783
* Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).