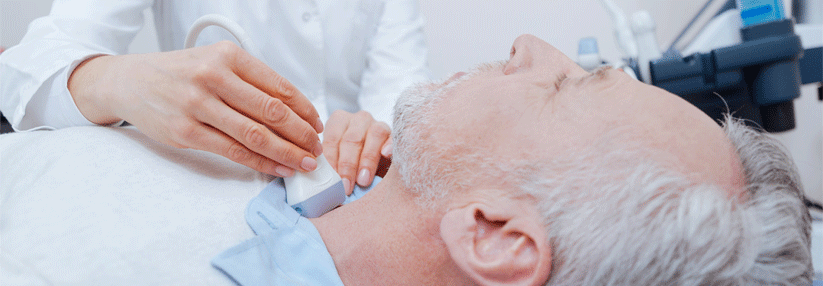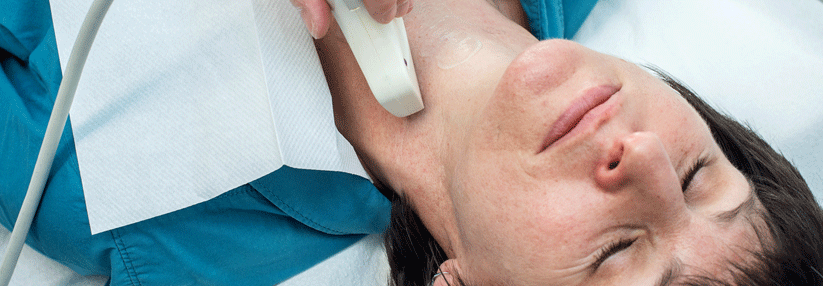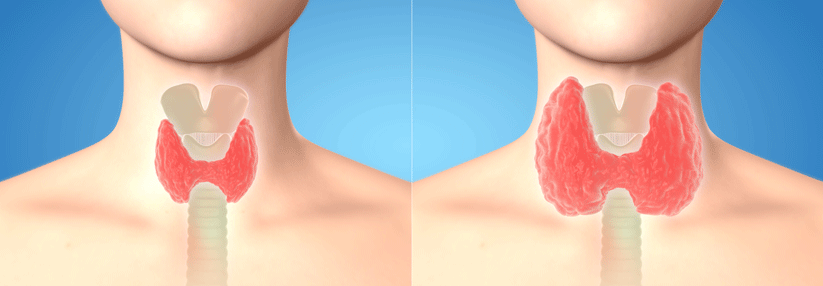
TSH auf Anschlag?
 DEGAM-Leitlinie hält bei Hypothyreose die Kelle raus.
© fotolia/Aliaksei Smalenski
DEGAM-Leitlinie hält bei Hypothyreose die Kelle raus.
© fotolia/Aliaksei Smalenski
Als Auslöser einer erworbenen primären Hypothyreose kommen endogene Faktoren wie der Untergang von Schilddrüsengewebe oder exogene Faktoren wie Schilddrüsenoperation, Radiojodtherapie, Medikamente – etwa Zytokine, Thyreostatika – oder extremer Jod- bzw. Selenmangel infrage. Viele Patienten weisen keine oder nur unspezifische Symptome auf, z.B. Müdigkeit, Kälteintoleranz, Gewichtszunahme, Konzentrationsschwäche, Menstruationsstörungen, Haut- sowie Haar-Veränderungen und Obstipation.
Blut immer zur gleichen Uhrzeit abnehmen
Die körperliche Anamnese erfolgt symptomorientiert und umfasst die Suche nach Ursachen und potenziellen Komorbiditäten. Da das Hormon im Tagesverlauf…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.