Typisch atopisch
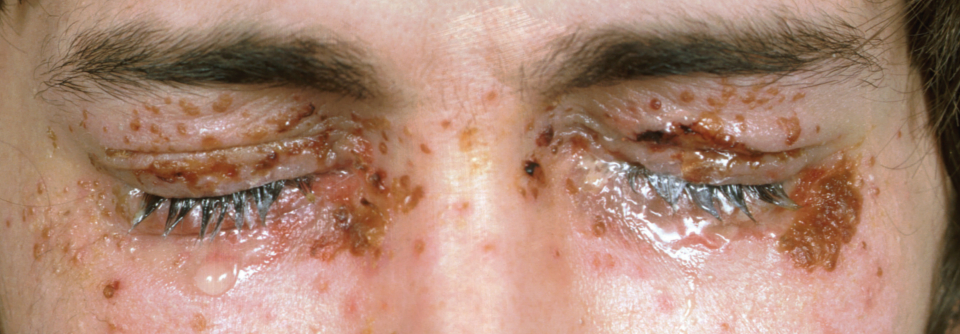
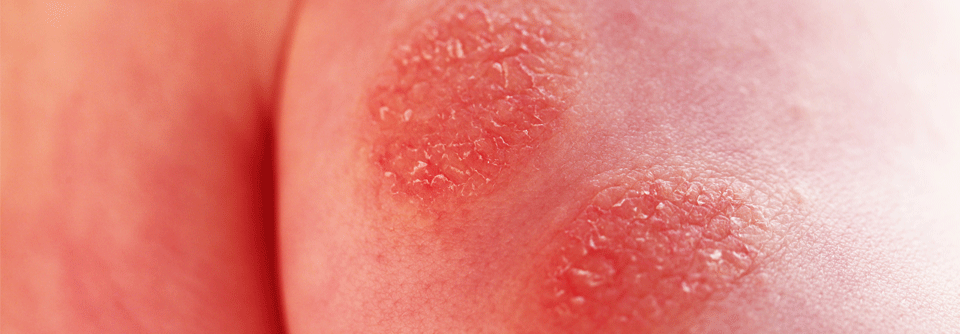
 Während sich das atopische Ekzem bei Säuglingen oft über den ganzen Körper ausbreitet, zeigen ältere Kinder typischerweise Läsionen im Bereich der Lider sowie der Beugeseiten von Armen und Beinen. In Akutphasen entstehen zumeist Bläschen mit Krustenbildung, chronisch kommt es zur Lichenifikation.
© iStock/Eik Scott
Während sich das atopische Ekzem bei Säuglingen oft über den ganzen Körper ausbreitet, zeigen ältere Kinder typischerweise Läsionen im Bereich der Lider sowie der Beugeseiten von Armen und Beinen. In Akutphasen entstehen zumeist Bläschen mit Krustenbildung, chronisch kommt es zur Lichenifikation.
© iStock/Eik Scott
Die Pathophysiologie des atopischen Ekzems (AE) zeichnet sich durch ein komplexes Zusammenspiel zwischen einer epithelialen, immunologischen und neuronalen Störung sowie unterschiedlichen Umweltfaktoren aus. So begünstigt eine hereditäre epitheliale Barrierestörung sowohl den gesteigerten transepithelialen Wasserverlust als auch das Eindringen von Allergenen, mikrobiellen Bestandteilen oder Irritanzien.
Das Immunsystem reagiert darauf mit der Freisetzung von pro-inflammatorischen Botenstoffen wie Interleukin(IL)-25 und -33 bzw. Thymic-Stromal-Lipoprotein. Diese fördern wiederum die Ausschüttung von weiteren Entzündungsmediatoren wie IL-4 und IL-13 aus T-Helfer-2-Lymphozyten, was die epitheliale Barriere weiter schwächt. Zudem regen IL-4 und IL-13 B-Zellen zur Synthese von IgE-Antikörpern an.
Auslöser meist Lebensmittel, Pollen oder Hausstaub
Eine wesentliche Ursache für eine IgE-vermittelte Sensibilisierung ist die transkutane Aufnahme von Allergenen, erklären Dr. Victoria Mortasawi und Prof. Dr. Wolfgang Pfützner von der Klinik für Dermatologie und Allergologie am Universitätsklinikum Marburg. Dabei sind insbesondere relevant:
- Hausstaubmilben
- Pollen
- Hühnerei
- Kuhmilch
- Soja
- Erdnuss
Etwa jeder fünfte Erkrankte weist jedoch ein intrinsisches atopisches Ekzem auf, bei dem keine vermehrte Bildung von IgE-Antikörpern beobachtet werden kann. In den meisten Fällen tritt das AE bzw. die Neurodermitis erstmalig bereits im Kleinkindalter auf. Es kann bis ins Erwachsenenalter persistieren oder rezidivieren. Es existiert aber auch eine Late-Onset-Variante, bei der es erst im höheren Alter zur Erstmanifestation kommt.
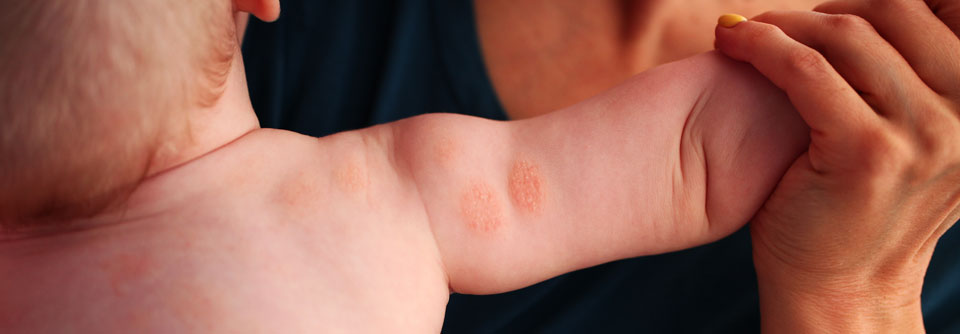
Im Säuglingsalter sind die Hauterscheinungen häufig diffus über den ganzen Körper verteilt, mit Aussparung in der Windelregion. Bei Kleinkindern sind vorwiegend die Beugeseiten der Extremitäten betroffen. Im Jugend- und Erwachsenenalter können verschiedenste Erscheinungsformen auftreten, unter anderem auch das atopische Lid- oder Handekzem. Erodierte Bläschen mit Krusten sind typisch für ein akutes Ekzem, während verdickte und exkoriierte Plaques auf einen subakuten Verlauf hindeuten. Chronische Formen sind häufig von Lichenifikation und Hyperpigmentierungen geprägt. In nahezu allen Fällen tritt eine ausgeprägte Hauttrockenheit (Sebostase) auf.
Ein AE kann sekundäre mikrobielle Infektionen (z.B. mit Herpes simplex, Molluscum contagiosum) nach sich ziehen. In sehr seltenen Fällen treten Augenerkrankungen (z.B. Glaukom, Keratokonus), Alopecia areata oder Wachstumsverzögerungen auf. Zu den klassischen atopischen Komorbiditäten zählen Asthma bronchiale (10,7 %), allergische Konjunktivitis (14,1 %) und allergische Rhinitis (22,4 %). Auch Nahrungsmittelallergien stehen mitunter in Zusammenhang mit einem AE. Darüber hinaus mindern Juckreiz, Schlaflosigkeit und sozialer Rückzug die Lebensqualität und begünstigen die Entwicklung von Depressionen, Angststörungen und Verhaltensauffälligkeiten.
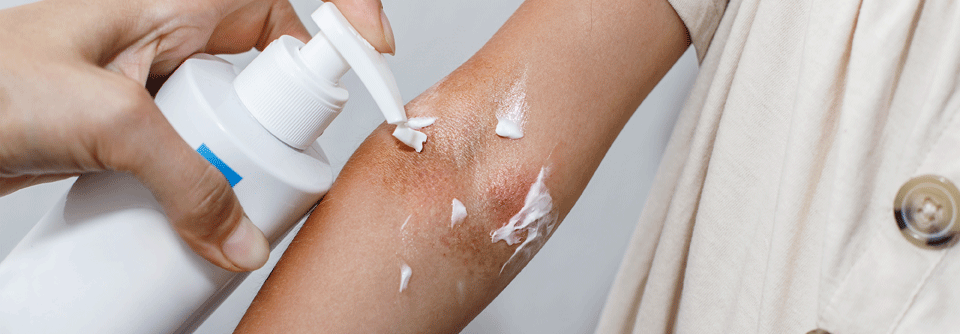
Die in der S2k-Leitlinie „Atopisches Ekzem“ empfohlene Stufentherapie orientiert sich in erster Linie am Schweregrad der Erkrankung und zielt auf die Reduktion des Juckreizes sowie die Verringerung von Anzahl und Dauer der Schübe ab. Die Basistherapie umfasst die Elimination bzw. Reduktion von Triggerfaktoren und die Behandlung mit rückfettenden Topika. Bei akuten Schüben gelten topische Kortikosteroide (TKS) als Therapie der ersten Wahl. Bei längerfristigem Einsatz können TKS allerdings eine Hautatrophie hervorrufen und sind deshalb für manche Hautpartien, beispielsweise im Gesicht, nicht geeignet. Als Alternative stehen in diesen Fällen die topischen Calcineurin-Inhibitoren Pimecrolimus und Tacrolimus zur Verfügung. Sie haben zudem einen positiven Effekt auf die Hautbarriere.
Ergänzend kann eine antipruriginöse Therapie mit Polidocanol oder Gerbstoffen (z.B. tamolhaltige Externa, schwarzer Tee) sinnvoll sein. Diese Empfehlung basiert auf Erfahrungswerten und wurde bislang nicht durch kontrollierte Studien untermauert. Bei sekundären bakteriellen Infektionen bietet sich zudem eine Behandlung mit lokalen Antiseptika wie Polyhexanid oder Triclosan an. Topische Antibiotika sollten aufgrund des Risikos einer Resistenzentwicklung vermieden werden. Zeigt die Lokaltherapie nicht die erwünschte Wirkung, so kann zusätzlich eine UVA-1- oder UVB-311-Lichttherapie durchgeführt werden.
Systemische Therapie bei Versagen von Topika
Bei moderaten bis schweren chronischen Formen, die resistent gegenüber lokalen Therapien sind und die Lebensqualität stark beeinträchtigen, kommt eine systemische Therapie infrage. Mit dem monoklonalen Antikörper Dupilumab steht für Erwachsene und Kinder ab zwölf Jahren eine effektive und gut verträgliche Behandlungsoption zur Verfügung.
Darüber hinaus kann seit Oktober 2020 auf den oralen Januskinase-Inhibitor Baricitinib in Kombination mit topischen Kortikosteroiden zurückgegriffen werden. Bei sehr schweren, therapierefraktären Verlaufsformen kommt mitunter Ciclosporin zum Einsatz. Die kumulative Anwendungsdauer sollte ein bis zwei Jahre nicht überschreiten. Systemische Kortikosteroide empfehlen sich nur in akuten Notfällen und über einen kurzen Zeitraum.
Quelle: Mortasawi V, Pfützner W. Hessisches Ärzteblatt 2021; 82: 478-484 © Deutscher Ärzteverlag, Köln
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
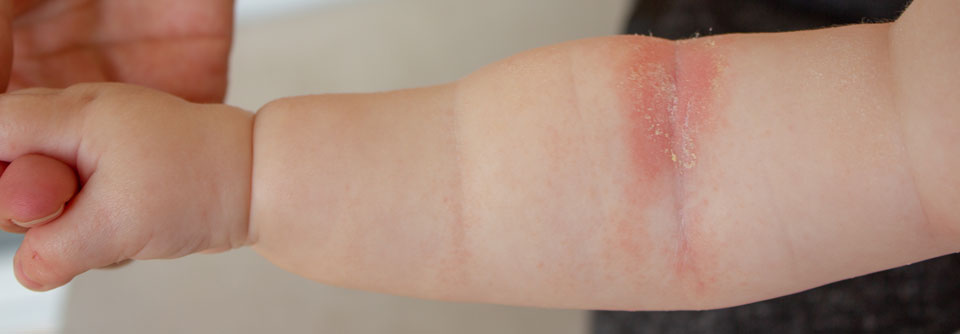
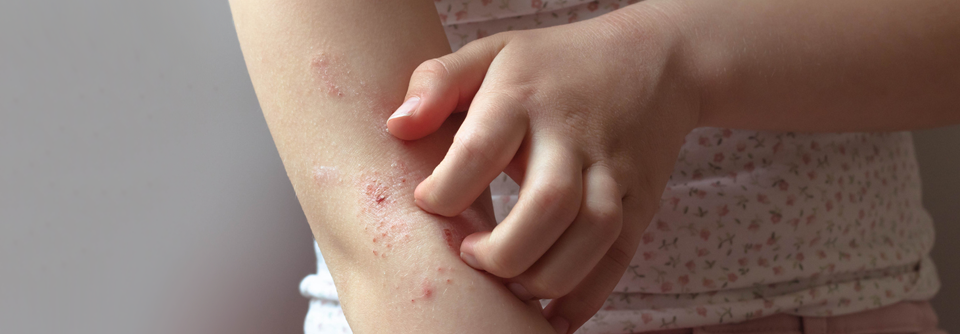
 Während sich das atopische Ekzem bei Säuglingen oft über den ganzen Körper ausbreitet, zeigen ältere Kinder typischerweise Läsionen im Bereich der Lider sowie der Beugeseiten von Armen und Beinen. In Akutphasen entstehen zumeist Bläschen mit Krustenbildung, chronisch kommt es zur Lichenifikation.
© iStock/Eik Scott
Während sich das atopische Ekzem bei Säuglingen oft über den ganzen Körper ausbreitet, zeigen ältere Kinder typischerweise Läsionen im Bereich der Lider sowie der Beugeseiten von Armen und Beinen. In Akutphasen entstehen zumeist Bläschen mit Krustenbildung, chronisch kommt es zur Lichenifikation.
© iStock/Eik Scott