Wenn das beste Stück glüht, ist schnelle Hilfe gefragt
 Die neue Leitlinie soll dabei helfen, anormale Erscheinungen am Genital richtig einzuordnen.
© SENTELLO – stock.adobe.com
Die neue Leitlinie soll dabei helfen, anormale Erscheinungen am Genital richtig einzuordnen.
© SENTELLO – stock.adobe.com
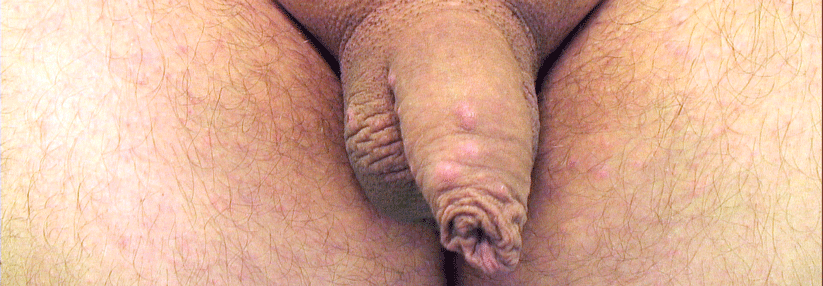
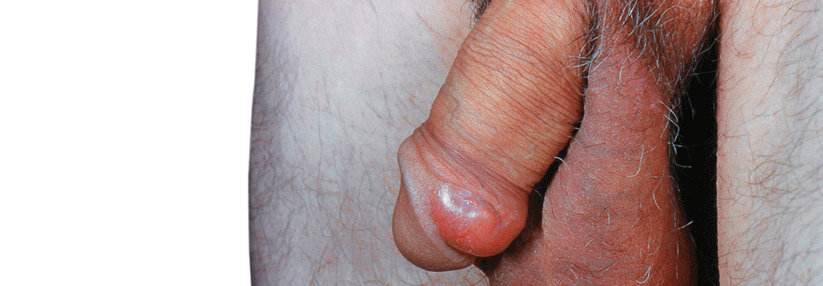
Die Balanoposthitis fasst Balanitis und Posthitis zusammen – weil beides häufig zusammen auftritt. Ist die Vorhaut krankhaft verändert, kann das eine Entzündung der Eichel begünstigen. Entsprechend kommt es nach Zirkumzision eher selten zu einer Balanoposthitis. Als Ursachen kommen Infektionen infrage, aber auch Dermatosen, allergische und maligne Erkrankungen (siehe Tabelle). Manchmal treffen auch verschiedene Faktoren zusammen: So kann eine Dermatose sekundär zu einer Infektion führen.
| Ursachen der Balanoposthitis und empfohlene Behandlung (Auswahl) | |
|---|---|
| Candida | Clotrimazol Creme 1 %, 2-mal täglich, |
| Aerobier | topische Antibiotika, z.B. Mupirocin Creme 2 bis 3-mal pro Tag für 7–10 Tage, |
| Anaerobier | Metronidazol 400-500 mg 2-mal pro Tag über eine Woche |
| STI, z.B. Syphilis, HPV, Herpes simplex; Chlamydien, Trichomonas vaginalis | siehe jeweilige Leitlinie |
| Lichen sclerosus | Hygienemaßnahmen (seifenfreie Waschlösung, Hautkontakt mit Urin vermeiden), Körpergewicht reduzieren, topische Kortikosteroide |
| Lichen planus | mittelpotente bis ultrapotente topische Steroide, ggf. Calcineurininhibitoren, in sehr schweren Fällen systemische Steroide |
| Psoriasis | mittelpotente Steroide 1–2-mal täglich, ggf. Systemtherapie, je nach Krankheitsschwere |
| Allergie, Irritation | auslösendes Agens (z.B. Seife) meiden, Emollienzien, topisches Hydrocortison (1 %) |
Bei der Anamnese sollte insbesondere nach dem Sexualverhalten gefragt werden, da dieses schon wichtige Hinweise auf mögliche sexuell-übertragbare Erkrankungen (STI) gibt. Die Erregerdiagnostik per Abstrich hilft auch dabei, anderen infektiösen Erregern auf die Spur zu kommen. In manchen Fällen wird auch eine Biopsie nötig.
Im Allgemeinen sollten Betroffene einige Hygieneregeln beachten: Das tägliche Waschen mit seifenhaltigen Produkten kann vor allem bereits entzündete Haut noch weiter reizen. Der Patient sollte die Vorhaut beim Waschen zurückziehen und so lange so belassen, bis die Glans getrocknet ist (Cave: Paraphimose-Risiko). Lässt sich die Vorhaut nicht zurückziehen, ist das ebenso wie ein Diabetes ein Risikofaktor für Entzündungen. Essenziell ist die Aufklärung des Patienten zum einen darüber, ob es sich um eine ansteckende Variante der Erkrankung handelt, und zum anderen, dass einige topische Therapien die Sicherheit der Verhütung von Kondomen beeinträchtigen können.
Infektiöse Auslöser
In den meisten Fällen handelt es sich bei der Balanoposthitis um eine Intertrigo. Es kommt zu einer Entzündung mit Überwucherung von Pilzen- oder Bakterien. Candida werden bei Abstrichen relativ häufig identifiziert, sind aber insgesamt für unter 20 % der Entzündungen verantwortlich und daher oft Beiwerk einer anderen Erkrankung. Letzteres ist vor allem bei älteren Menschen oder Diabetikern der Fall. Typisch für die Candidose ist eine schmerzhafte, juckende Rötung, klassischerweise fleckig, mit kleinen, teils aufgeplatzten Papeln. Die Infektion kann allerdings auch als trockene, matte Haut erscheinen.
Anaerobier-Infektionen fallen durch eine Entzündung mit übelriechenden Sekreten auf, bisweilen mit geschwollenen inguinalen Lymphknoten. Der typische Aspekt reicht dem geübten Auge für die Diagnose häufig aus. Die Erreger identifiziert man entweder per Abstrich bzw. über einen DNA-Test bei Verdacht auf Trichomonas vaginalis oder bei Ulzera ggf. mit einen Test auf Herpes simplex.
Streptokokken der Gruppe A gehören zu den aeroben Auslösern der Balanitis, die auch sexuell übertragen werden. Beim Nachweis von Streptokokken der Gruppen B und D oder Staph. aureus im Abstrich handelt es sich oft um Hautkommensalen oder eine Superinfektion. Klinisch zeigt sich die Infektion als Rötung mit oder ohne Ödem. Lässt der Aspekt eine Allergie, eine Dermatose oder eine Neoplasie vermuten, gehört der Patient auf jeden Fall in die Hände des Facharztes.
Allergie, Dermatose, Neoplasie
Beim Lichen sclerosus klagt der Patient über Symptome wie Jucken und Schmerzen, es treten u.a. kleine blutige Blasen, Dyspareunie oder Mikroinkontinenz auf. Die typischen lichenoiden, weißlichen, umschriebenen Veränderungen auf Glans und Vorhaut können von einer Superinfektion begleitet werden. Als Komplikationen drohen Phimose und Karzinome.
Der Lichen Planus mit seinen lilafarbenen, umschriebenen Plaques betrifft in der Regel nicht nur die Glans. Es lohnt sich daher auch einen Blick in den Mund zu werfen, wo sich in der Regel die typischen Wickham-Streifen zeigen. Im Gegensatz zum Lichen sclerosus ist eine assoziierte Onkogenese nur selten der Fall.
Typische silbrig schuppende Plaques deuten auf eine Psoriasis hin, die bei vielen Patienten auch im Genitalbereich auftritt. Auf der Vorhaut können die Schuppen allerdings fehlen und die Haut erscheint lediglich gerötet und glänzend.
Vertreter aus dem ekzematösen Bereich sind das irritative Kontaktekzem, z.B. als Reaktion auf das häufige Waschen mit Seife oder eine verspätete Hypersensitivitätsreaktion, z.B. auf Duftstoffe oder Kondome. In diesen Fällen können Patch-Tests oder, wenn nötig, Biopsien weiterhelfen. Allerdings sollte auch eine Superinfektion per Abstrich ausgeschlossen werden.
Des Weiteren können multiple andere Erkrankungen am Penis für Unruhe sorgen:
-
seborrhoische Dermatitis: Sie resultiert aus einer Überempfindlichkeit gegen Malassezia furfur. Sie tritt in der Regel auch an anderen Bereichen wie den Nasolabialfalten auf und wird antimykotisch behandelt, ggf. kombiniert mit einem milden bis moderaten Steroid.
-
Balanitis circinata: Die sich post-infektiös als gräulich-weiße Areale mit unregelmäßigem weißen Rand auf der Glans manifestiert und u.a. im Rahmen einer reaktiven Arthritis auftritt. Sie wird mit topischen Steroiden behandelt.
-
Zoon-Balanitis (bei unbeschnittenen Männern): Sie tritt als Folge einer Irritation (z.B. auf Urin) auf und begleitet häufig andere Dermatosen und (Prä-)Kanzerosen mit punktförmigen Veränderungen, deren orangerote Färbung an Cayennepfeffer erinnert. Als Therapie kommen u.a. Hygienemaßnahmen, die Behandlung der zugrunde liegenden Erkrankung, Steroide, Calcineurininhibitoren, antibakterielle Cremes sowie eine Zirkumzision infrage.
Präkanzerosen stehen häufig in Verbindung mit humanen Papillomviren oder Lichen sclerosus. Besonders gefährdet sind Immunsupprimierte, ob durch eine unbehandelte HIV-Infektion oder Medikamente. Ein Plattenepithelkarzinom erscheint meist als asymmetrischer, weicher, schmerzhafter und ggf. ulzerierter Knoten. Warzenähnliche Plaques, rote, samtige umschriebene Veränderungen oder auch schuppige, erythematöse Flecken sollten ebenfalls aufmerken lassen. Bei Verdacht auf eine maligne Genese sollte zudem ein Urologe hinzugezogen werden.
Quelle: Edwards SK et al. J Eur Acad Dermatol Venereol. 2023; DOI: 10.1111/jdv.18954
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).