Wie vorgehen bei einer Nierensteinkolik?
 Die früher übliche extrakorporale Stoßwellentherapie kommt inzwischen auch aufgrund der technisch immer weiter entwickelten endoskopischen Verfahren seltener zum Einsatz.
© staras – stock.adobe.com, Science Photo Library / Zephyr
Die früher übliche extrakorporale Stoßwellentherapie kommt inzwischen auch aufgrund der technisch immer weiter entwickelten endoskopischen Verfahren seltener zum Einsatz.
© staras – stock.adobe.com, Science Photo Library / Zephyr
Typisch für eine Nierensteinkolik ist eine einseitige Symptomatik mit konstant dumpfen Schmerzen seitlich der Wirbelsäule unterhalb der Rippen in Kombination mit bohrenden, in den Dammbereich ausstrahlenden Schmerzen. Die Erkrankung macht 5−10 % der Fälle in der Notaufnahme aus.
Komplikationen bis hin zur Sepsis möglich
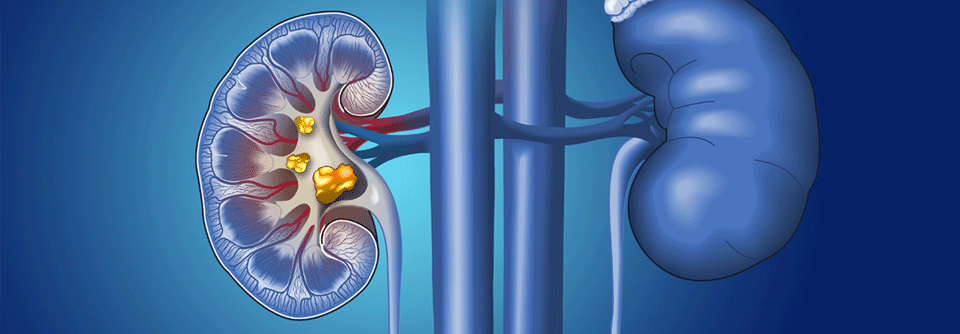
An Urolithiasis als zugrunde liegender Erkrankung leiden in Ländern mit hohem Lebensstandard > 10 % der Bevölkerung. Das Steinleiden kann asymptomatisch sein, aber auch zu schmerzhaften Koliken bis hin zu lebensbedrohlichen Komplikationen, wie einer Sepsis, führen. Das bei Verdacht auf Nierenkolik notwendige Vorgehen beschreiben Dr. Francois Leboutte und Prof. Dr. Andreas Neisius vom Krankenhaus der Barmherzigen Brüder Trier.
Anamnestisch ist zunächst der Schmerz genauer zu beschreiben. Neben dem Beginn der Beschwerden sollten auch Charakter und Schweregrad erfragt werden. Bei jeder Erkrankung eines inneren Organs lässt sich ein somatischer von einem viszeralen Schmerz unterscheiden: Ersterer wird als deutlich lokalisiert, dauerhaft und dumpf bis scharf beschrieben und veranlasst die Betroffenen, ruhig liegen zu bleiben. Ganz anders ist die viszerale Komponente: Diesen krampfartig bohrenden Schmerz versuchen die Erkrankten durch Bewegung zu lindern. Bei der Nierenkolik kann er in den Unterbauch, die Labien, das Skrotum oder bis in die Penisspitze ausstrahlen.
Anhand der Beschwerden lässt sich auf den Ort des Steins rückschließen: Konstante oder kolikartige Flankenschmerzen sprechen für das Nierenbecken, während Steine im proximalen oder mittleren Ureter ähnlich wie bei einer Appendizitis zur Ausstrahlung in den Unterbauch führen. Hat sich der Stein prävesikal verfangen, strahlt der Schmerz noch weiter nach distal aus, es kann auch zu Pollakisurie kommen.
Möglicherweise berichten die von einer Steinkolik Betroffenen auch über eine Makrohämaturie. Wichtige zusätzliche Informationen sind Vorerkrankungen, familienanamnestische Angaben und eingenommene Medikamente.
Neben dem Bauch ist bei der körperlichen Untersuchung auch das männliche Genital zu beurteilen und zu prüfen, ob ein suprapubischer Druckschmerz vorliegt. Bleibt die Lokalisation unklar, kann eine rektal digitale Untersuchung weiterhelfen. Bei Fieber sind zum Ausschluss einer Sepsis die Messung von Blutdruck und Atemfrequenz sowie eine Einschätzung mithilfe der Glasgow Coma Scale wichtig. Ein ausführlicher Laborbefund einschließlich der Nieren- und Leberwerte ist grundsätzlich erforderlich.
Differenzialdiagnosen von Ischämie bis Infektionen
Die Steinlokalisation kann bereits per Ultraschall gelingen; im Verlauf sind auch radiologische Verfahren angezeigt. Goldstandard ist wegen der hohen diagnostischen Genauigkeit die Low-Dose-Computertomografie. Die MRT spielt lediglich bei bestehender Kontraindikation für ionisierende Strahlung (z. B. Schwangerschaft) eine Rolle und ist bei einem Steinleiden recht ungenau.
Differenzialdiagnosen umfassen zahlreiche weitere Erkrankungen, darunter Blutungen oder Ischämien der Nieren sowie Milz- oder Myokardinfarkt. Auch Infektionen der Nieren, Leber, Gallenblase, des Appendix oder der Pleura gilt es auszuschließen, ebenso systemische Erkrankungen wie eine Porphyrie oder Kollagenose.
Therapeutisch ist zunächst eine effektive Schmerztherapie mit nicht-steroidalen Antirheumatika, Metamizol oder Opioiden indiziert. Falls nötig, wird anschließend eine Harnableitung per Ureterschiene oder Nephrostoma durchgeführt, um die Niere zu entlasten. Dies ist insbesondere essenziell bei Vorliegen einer obstruktiven Pyelonephritis. Diese Notfallsituation ist zunächst auch per kalkulierter Antibiose zu therapieren, bevor der verursachende Stein entfernt wird.
Ansonsten können kleinere Steine im Verlauf spontan bzw. mit medikamentöser Unterstützung abgehen, während größere Konkremente interventionell entfernt werden müssen. Die früher übliche extrakorporale Stoßwellentherapie kommt inzwischen auch aufgrund der technisch immer weiter entwickelten endoskopischen Verfahren seltener zum Einsatz.
Entfernung größerer Steine erfolgt meist endoskopisch
Steine werden daher meist im Rahmen einer Ureterorenoskopie oder perkutanen Nephrolitholapaxie entfernt. Ist der Stein geborgen, hilft eine genaue Konkrementanalyse und Abklärung der Stoffwechselsituation des Betroffenen bei der Entscheidung, ob eine Metaphylaxe angezeigt ist.
Quelle: Leboutte F, Neisius A. Urologie 2024; 63: 551-556; DOI: 10.1007/s00120-024-02337-z
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).