Mpox-Viren Affenpocken machen sich als STI einen Namen
 Die Mpox 2022 werden primär von Mensch zu Mensch übertragen.
© TuMeggy – stock.adobe.com
Die Mpox 2022 werden primär von Mensch zu Mensch übertragen.
© TuMeggy – stock.adobe.com
Die Affenpocken gab es bisher als humane Erkrankung nur sporadisch. Beschrieben wurde der erste Fall 1970 bei einem neunjährigen Jungen im Kongo. Kam es zu Fällen außerhalb Afrikas, waren dies Reiseerkrankungen, erklärte Prof. Dr. Mario Fabri von der Klinik und Poliklinik für Dermatologie und Venerologie, Uniklinik Köln. Die mittlerweile in Mpox umbenannte Erkrankung ist traditionell eine Zoonose. Trotz des Namens gelten Affe und Mensch als Fehlwirte, wobei der Hauptwirt (das natürliche Reservoir) nicht klar definiert ist. „Es sind manchmal irgendwelche Erdhörnchen, es sind ‚Squirrels‘, es sind Ratten und so weiter“, gab Prof. Fabri einige Beispiele.
Vom Herrchen auf den Hund
Ein Bericht aus Frankreich zeigt, dass bei Patienten mit Mpox evtl. auch auf Haustiere geachtet werde sollte. Der Fall dreht sich um ein Paar, das sich im August 2022 mit dem Erreger infiziert hatte. Zwölf Tage später traten allerdings auch beim Hund Symptome auf. Die Männer gaben an, dass dieser mit ihnen im Bett schlief. Der PCR-Nachweis aus den mukokutanen Läsionen des Hundes bestätigte, dass es sich um denselben Mpox-Virus handelte. Bisher gilt das zwar als der erste publizierte Fall einer Übertragung von Mensch auf Haustier. Allerdings ergab sich daraus eine Diskussion darüber, ob Haustiere von Infizierten auch isoliert werden müssen.
Für die frühere überschaubare Anzahl an Infektionen war eine Tier-zu-Mensch-Übertragung in den afrikanischen Endemiegebieten verantwortlich. Die Mensch-zu-Mensch-Übertragung sah man bisher als nebensächlich an, da es sich um wenige Fälle und immer um Angehörige aus dem gleichen Haushalt handelte – ein deutlicher Unterschied zu der aktuellen Mpox-Variante, betonte Prof. Fabri.
Fallzahlen stiegen schon seit einigen Jahren deutlich an
Mittlerweile spielen die Tiere nur eine untergeordnete Rolle, da sich die Mpox von Mensch zu Mensch weiterverbreiten. Die sprunghafte Evolution, die das Virus auch zu einem Problem außerhalb Afrikas werden ließ, kam allerdings nicht so plötzlich wie von vielen angenommen. Eine aktuelle Studie belegt, dass die Fallzahlen bereits zwischen 2000 und 2019 deutlich anstiegen.1 Das betraf sowohl die Bewohner der endemischen Gebiete (Kongo und angrenzende Länder) als auch Reisende (u.a. aus den USA).
Auf welchem Weg die aktuelle Mpox-Variante nach Europa kam, ist mittlerweile wieder weniger klar. Retrospektive Untersuchungen wiesen den Erreger in Proben vor dem vermeintlichen Indexpatienten am 09. Mai 2022 nach. Aktuell geht man davon aus, dass es davor schon eine Zirkulation des Virus gegeben hat, so Prof. Fabri. Zumindest kam es aber nach diesem Stichtag zu einer drastischen Zunahme der Fälle, was sich durch Tools verdeutlichen lässt. Aus den Daten läst sich eine gute Nachricht ableiten: Der bisher größte Ausbruch der Geschichte scheint vorbei zu sein, da die Zahlen stagnieren.
Steckbrief Mpox 2022
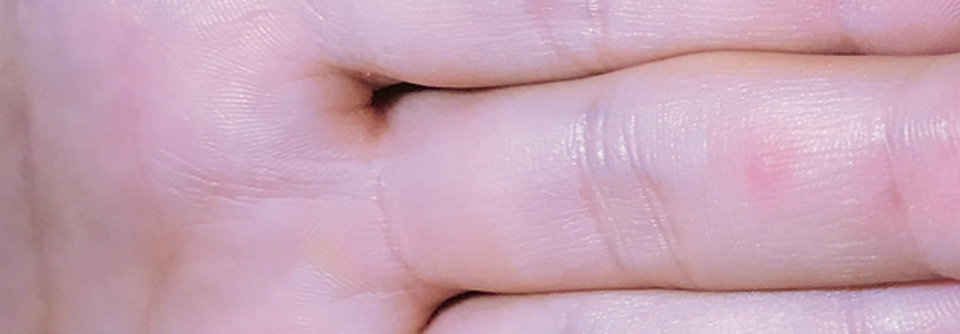
Mpox-Viren gehören zu den Doppelstrang-DNA-Viren. Die Infektion manifestiert sich als tiefe, ca. 1–2,5 cm große Vesikel und Pusteln. Einzelläsionen durchlaufen die klassische Abfolge von Erythem, Papel, Vesikel und Pustel. Sie sind in der Regel schmerzhaft und weisen einen charakteristischen weißen Rand auf. Allerdings kann die für ältere Varianten typische monomorphe Ausprägung fehlen, was die Verwechslungsgefahr mit Windpocken erhöht. 2022er-Mpox treten vermutlich v.a. an der Stelle der primären Inokulation auf: dem Ort der sexuellen Aktivität (z.T. ausschließlich), so Prof. Fabri. Ursprünglich war bei älteren Fällen ein typischer Befall von Gesicht, Extremitäten und Rumpf mit einer zentrifugalen Ausbreitung beschrieben.
Eine aktuelle Auswertung mit 500 Patienten hilft dabei, die 2022er-Mpox weiter zu charakterisieren. 98 % der Infizierten waren Männer, die Sex mit Männern haben, bzw. Männer, die Sex mit Frauen und Männern haben: Sie bilden daher die wichtigste Risikogruppe. 95 % der Patienten zeigten einen Hautbefall, allerdings hatten zwei von drei Infizierten weniger als zehn Läsionen. Neben typischen Infektionssymptomen (Fieber, Kopfschmerzen, Lethargie, Myalgie) trat eine Lymphadenopathie verhältnismäßig häufig auf (Abgrenzungsmöglichkeit zu Windpocken). Jeder zweite Patient hatte zudem eine HIV-Infektion (33 % eine andere weitere STI). Das mediane Alter lag bei ca. 38 Jahren, was insofern relevant ist, da die jüngere Bevölkerung nicht mehr standardmäßig gegen Pocken geimpft ist. Infiziert hatten sich die Patienten praktisch ausschließlich über sexuelle Aktivität.
Letzteres bestätigt den Unterschied zu den früheren Fällen, bei denen sexuelle Kontakte eine absolut untergeordnete Rolle spielten, erläuterte Prof. Fabri. Die Inkubationszeit liegt zwischen 3 und 20 Tagen. Da man derzeit davon ausgeht, dass die Übertragung nur über direkten Körperkontakt erfolgt, kann man über die empfohlenen Isolationsmaßnahmen (mind. 21 Tage) kritisch diskutieren, so der Experte – u.a. wegen der damit verbundenen starken Stigmatisierung.
Was bedeutet das für die Zukunft? „Die große Sorge ist, dass das Virus Zugang zu Tierreservioren außerhalb Afrikas bekommt [...] Es würde dann immer mal wieder zu sporadischen Ausbrüchen außerhalb Afrikas kommen“, gab Prof Fabri zu bedenken. Was uns allerdings tatsächlich erwarte, könne niemand absehen. „Das ist ein völlig ungeklärtes Kapitel.“ Viele gingen derzeit wohl davon aus, dass Mpox trotz momentaner Beruhigung nicht ganz verschwinde. Positiv ist allerdings, dass die 2022er-Infektion relativ mild verläuft.
Die aktuelle Virusvariante wird daher einer neuen Klade 3 zugeordnet, im Gegensatz zu den früheren, relativ aggressiven Viren der Kladen 1 und 2 mit höherer Mortalität. Hospitalisiert werden mussten Patienten bisher selten und nur zur Schmerzbehandlung oder weil es zu einer bakteriellen Superinfektion kam. Nicht unterschätzen darf man allerdings, dass ein pharyngealer Befall den Patienten die Nahrungsaufnahme deutlich erschweren kann.
Tierisch tolles Tattoo
Autorin: Dr. Dorothea Ranft
Mpox können vermutlich auch beim Tätowieren und Piercen übertragen werden. Kollegen aus Spanien berichten von 21 Infizierten, deren Gemeinsamkeit war, dass sie zwischen dem 6. und 19. Juli 2022 dasselbe Piercing- und Tattoostudio aufgesucht hatten. Das entsprach gemessen an der Kundenzahl von 58 Personen im gleichen Zeitraum einem Anteil von 36 %. Ein riskantes Sexualverhalten ließ sich bei keinem der jungen Patienten eruieren, ebenso wenig ein Kontakt mit anderen Infizierten oder Reisen in Endemiegebiete, schreiben Dr. Myriam Viedma-Martinez von der Universitätsklinik Cadiz und Koautoren.
Die Erkrankung begann im Median etwa eine Woche nach dem Besuch im Studio. Erst schwollen die regionalen Lymphknoten, dann entwickelten sämtliche Patienten entzündliche Hautveränderungen im geschmückten Areal. Die Ärzte entdeckten kutane Nekrosen an der gepiercten beziehungsweise tätowierten Stelle. In der Umgebung bildeten sich genabelte Pusteln auf dem Boden ödematöser und erythematöser Plaques.
14 Patienten entwickelten außerdem einen systemischen Hautausschlag. An Kopf, Stamm und Extremitäten zeigten sich verstreute Flecken mit einzelnen Bläschen, ähnlich dem bei Windpocken typischen Sternenhimmel. Der PCR-Nachweis aus dem Exsudat sicherte die Diagnose. Nach dem ersten Fall wurde das Tattoo-Studio geschlossen. An 15 der 16 zum Tätowieren oder Piercen genutzten Geräte ließ sich das Mpox-Virus nachweisen. Die Patienten selbst, ihre engen Kontaktpersonen und weitere 37 Kunden des Ladens wurden in den folgenden drei Wochen täglich kontrolliert. Die Mutter eines Infizierten erkrankte im weiteren Verlauf. Vom Personal des Studios erkrankte keiner. Der Auslöser der Infektionskette blieb unbekannt. Zu schweren Komplikationen kam es nicht, auch bestand bei keinem der Patienten ein stationärer Behandlungsbedarf.
Quelle: Viedma-Martinez M et al. N Engl J Med 2022; doi: 10.1056/NEJMc2210823
Die PCR-Diagnostik erfolgt aus Abstrichen direkt vom Ort des Geschehens, also aus der läsionalen Haut oder Schleimhaut. Andere (u.a. blind genommene) Abstriche oder Blutproben sind für den Nachweis eher ungeeignet. Allerdings zeigte eine Studie, dass sich bei 29 von 32 untersuchten Männern Mpox-DNA in der Samenflüssigkeit nachweisen ließ. Das belege zwar noch keine Infektiosität, aber es suggeriere es und unterstütze damit die Zuordnung der Mpox 2022 zu den sexuell übertragbaren Infektionen, so Prof. Fabri.
Impfung bisher nur für Sonderfälle
Therapiert wird symptomatisch, z.B. mit Zinkschüttelmixturen. Superinfektionen behandelt man je nach Erreger. Es gibt zwar das Pockenmittel Tecovirimat, allerdings ist dieses aufgrund der gering vorhandenen Mengen für eine Therapie „praktisch nicht verfügbar“, erklärte Prof. Fabri.
Die Impfung mit einem Pockenimpfstoff der dritten Generation wird derzeit nur als Post-Expositionsprophylaxe oder für erwachsene Männer empfohlen, die Sex mit Männern haben und häufig die Partner wechseln. Als zusätzlicher Sonderfall gilt das Personal in Speziallaboren. Impfstellen sowie ggf. Anmeldelinks sind i.d.R. auf der Website des jeweiligen Gesundheitsamtes zu finden.
Quelle:
1. Patalon T et al. Trop Med Infect Dis 2023; 8: 15; doi: 10.3390/tropicalmed8010015
Kongressbericht: 16. Dermatologie-Update-Seminar