Dissektionen und Aneurysmen Bei akutem Thoraxschmerz den Aortenbogen nicht vergessen
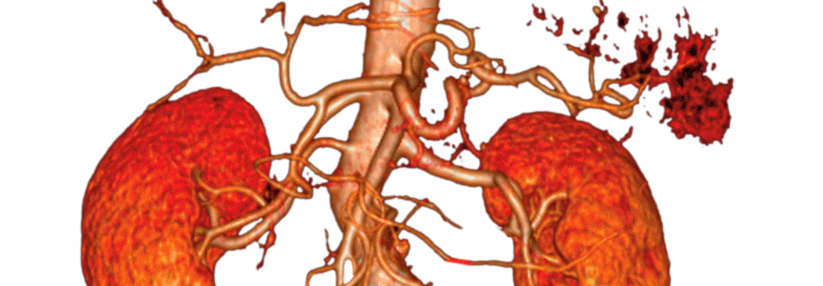
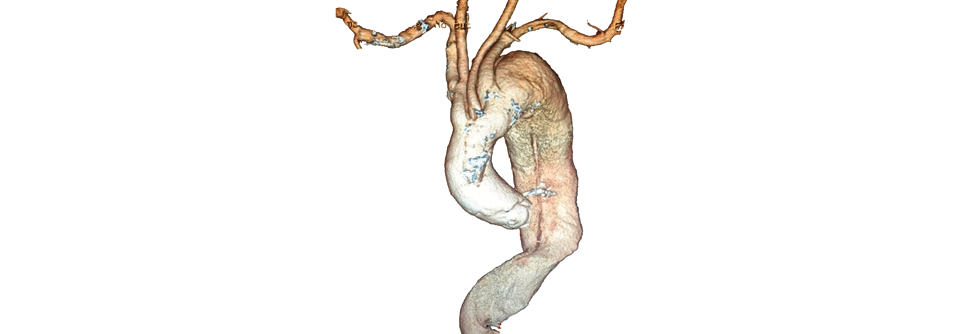 Diese 3D-Rekonstruktion aus der CT-Angiografie zeigt eine ausgedehnte Dissektion der thorakalen Aorta.
© Science Photo Library/Living Art Enterprises
Diese 3D-Rekonstruktion aus der CT-Angiografie zeigt eine ausgedehnte Dissektion der thorakalen Aorta.
© Science Photo Library/Living Art Enterprises
Der Aortenbogen ist ein anatomisch sehr eng begrenztes Gebiet und zentrale Schnittstelle für nahezu alle Pathologien der Hauptschlagader. Akute und chronische Erkrankungen der thorakalen Aorta sind in den letzten Jahren immer häufiger geworden. Ihre Therapie sollte in spezialisierten Zentren erfolgen, die rund um die Uhr offene und endovaskuläre Verfahren anbieten.
Es gab in den letzten Jahren viele Bestrebungen, um diese Krankheiten so präzise wie möglich zu klassifizieren, zum Beispiel Dissektionen. Bei einer Dissektion Typ A nach der Stanford-Klassifikation ist die Aorta ascendens beteiligt. Sie stellt immer einen herzchirurgischen Notfall dar, betonen die Autoren der aktuellen Leitlinie. Dissektionen im Aortenbogen gehören im Prinzip zum Typ B. Doch diese treten überwiegend distal des Abgangs der linken A. subclavia auf, sodass der Aortenbogen selten beteiligt ist. Studienergebnisse mit Typ-B-Dissektionen können daher nicht unbedingt auf Einrisse des Aortenbogens übertragen werden. Für diese wurde der Begriff Non-A-Non-B-Dissektion geschaffen.
In der prospektiven Oxford Vascular Study ermittelte man eine Inzidenz der Aortendissektion von 6/100.000. Etwa 70 % waren Stanford-Typ-A- und 30 % -Typ-B-Dissektionen. Die Inzidenz von symptomatischen bzw. rupturierten Aortenaneurysmen betrug 11/100.000. Als führenden kardiovaskulären Risikofaktor identifizierte die Studie die Hypertonie, und fast zwei Drittel der Patienten waren Raucher.
Starke plötzliche Rücken- oder Thoraxschmerzen von stechendem oder reißendem Charakter durch eine aortale Erkrankung bezeichnet man analog zu den Koronarien als akutes Aortensyndrom. Neben der klassischen Dissektion kann dafür auch ein intramurales Hämatom oder ein penetrierendes Ulkus der Hauptschlagader verantwortlich sein.
Das Management der Patienten mit akuter Dissektion hängt davon ab, ob eher ein komplizierter oder ein unkomplizierter Einriss vorliegt (s. Kasten). Eine komplizierte Typ-B-Dissektion wird gekennzeichnet durch Malperfusionssymptome wie Paraparese, Extremitätenischämie, Abdominalschmerz, Zeichen drohenden Organversagens, refraktäre Hypertonie oder drohende Ruptur. Letztere ist erkennbar an einer Zunahme des hämorrhagischen Pleuraergusses oder periaortalen Hämatoms bzw. des Aortendurchmessers in zwei konsekutiven CT-Untersuchungen.
Wann ist eine akute Aortendissektion kompliziert?
- rasch progredienter Aortendurchmesser
- Aortenruptur und/oder Hypotonie/Schock
- viszerale, renale oder periphere Malperfusion
- Paraplegie/Paraparese
- periaortales Hämatom
- rezidivierende oder refraktäre Hypertonie trotz optimaler medikamentöser Therapie
- Perikardtamponade
- akute Aortenklappeninsuffizienz
- koronare und zerebrale Malperfusion
Rupturrisiko hängt von der Wachstumsrate ab
Eine Malperfusion von aortalen Seitenästen, bedingt durch Kompression oder Verlegung des wahren Lumens, tritt bei einem Viertel bis zur Hälfte der Patienten mit Aortendissektion auf. Die hohe Morbidität und Letalität beruht auf einer schweren Malperfusion mit Folgen wie akutem Nierenversagen, Mesenterialinfarkt oder spinaler Ischämie.
Fast alle Patienten mit thorakalen Aortenaneurysmata sind asymptomatisch, bis das erste akute Ereignis auftritt. Die Wahrscheinlichkeit einer Ruptur hängt von der jährlichen Wachstumsrate ab. Eine Rate von mehr als 5,5 mm ging in einer kleineren Studie mit einem Rupturrisiko von 67 % in 14 Jahren einher, während das Risiko bei geringerem Wachstum nur 8,3 % betrug.
Persistierende therapierefraktäre Schmerzen, hämodynamische Instabilität, ein maximaler Aortendurchmesser von mehr als 5,5 cm, ein periaortales Hämatom und Zeichen einer Intimaläsion bedeuten ein hohes Rupturrisiko. Dann ist eine frühzeitige endovaskuläre oder operative Therapie indiziert.
Der Verdacht auf ein akutes Aortensyndrom beim hämodynamisch instabilen Patienten fordert sofortige Diagnostik mit transthorakaler Echokardiografie und EKG-getriggerter Mehrschicht-CT. Bei hämodynamisch stabilen Patienten ist eine weitere bildgebende Diagnostik indiziert, wenn die Gefahr für ein Aortensyndrom hoch ist. Klinisch sprechen dafür unter anderem:
- anamnestisch bekannte thorakale Aneurysmen/Aortenklappenerkrankungen/Mutationen, positive Familienanamnese, vorausgegangener Eingriff an der Aorta
- plötzlich aufgetretener Schmerz, reißend, in den Rücken strahlend
- Pulsdefizit in der Untersuchung, systolische Blutdruckdifferenz, neu aufgetretenes Herzgeräusch, fokales neurologisches Defizit, Hypotonie oder Schock
Goldstandard in der bildgebenden Diagnostik sind Computertomografie und CT-Angiografie (CTA). Auch eine MRT-Untersuchung leistet gute Dienste.
Zur konservativen Therapie gehören eine Optimierung von Blutdruck und anderen Risikofaktoren. Um rechtzeitig invasiv behandeln zu können, empfehlen sich regelmäßige bildgebende Kontrollen.
Stents verhindern die direkte Perfusion
Vor einer operativen oder interventionellen Therapie im Bereich des Aortenbogens raten die Experten zu einer CTA unter Einschluss von Kopf- und Halsgefäßen. Bei jeder akuten Typ-A-Dissektion sollte präoperativ der GERAADA*-Score ermittelt werden, um das 30-Tage-Letalitätsrisiko einschätzen zu können.
Vor elektiven Eingriffen sehen die Leitlinienautoren eine kardiovaskuläre (Risiko-)Abklärung als obligat an. Die endovaskuläre Therapie von degenerativen Aneurysmata, aneurysmatisch erweiterten oder perforierten Dissektionen zielt darauf ab, die direkte Perfusion durch Einlage von Stentprothesen zu verhindern. Dadurch sinkt der Druck und das Größenwachstum stagniert. Im Falle einer Dissektion geht es zudem darum, die Perfusion von angeschlossenen Stromgebieten zu sichern. Bei offenen Eingriffen am Aortenbogen erhalten die Patienten spezielle Gefäßprothesen. Zudem stehen kombinierte endovaskulär/offene Verfahren zur Verfügung.
Nach operativer oder interventioneller Aortenbogentherapie nehmen die Patienten idealerweise an einem Nachsorgeprogramm in einem spezialisierten Zentrum teil. Im ersten Jahr sollte zweimal eine CTA durchgeführt werden, danach jährlich.
* German Registry for Acute Type A Aortic Dissection
Quelle: S2k-Leitlinie „Behandlungen von akuten und chronischen Erkrankungen der thorakalen Aorta; Fokus Aortenbogen“, AWMF-Register-Nr. 011-023, www.awmf.org