Bypass statt Schlauchmagen: Den Restmagen besser drin lassen?
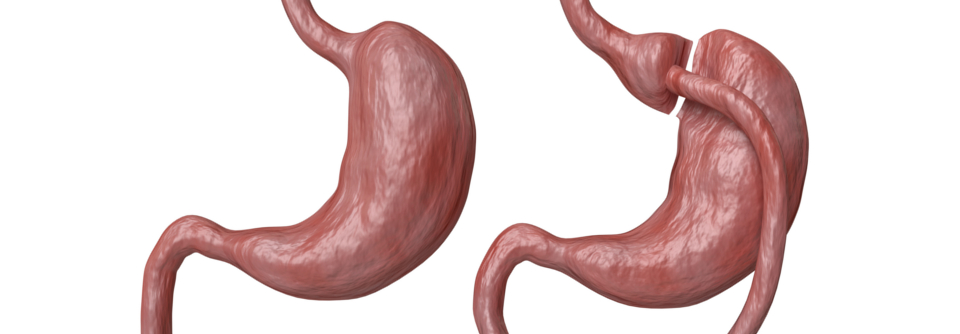
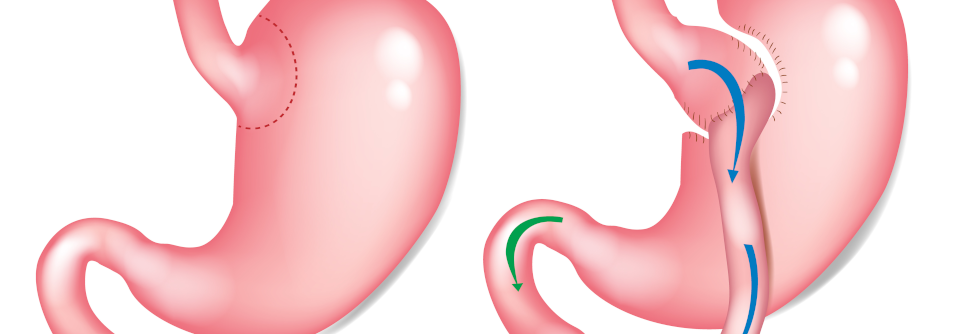
 Beim Magenbypass wird der Vormagen abgetrennt und an eine Dünndarmschlinge genäht. Der Restmagen bleibt.
© Science Photo Library/Schroeder, Monica/ Science Source
Beim Magenbypass wird der Vormagen abgetrennt und an eine Dünndarmschlinge genäht. Der Restmagen bleibt.
© Science Photo Library/Schroeder, Monica/ Science Source
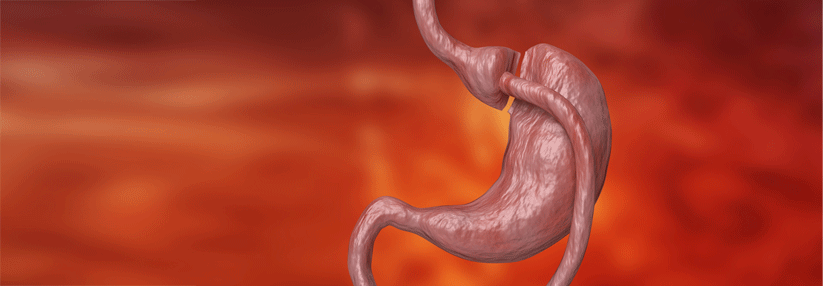
Eine bariatrische Operation ist bei Typ-2-Diabetes häufig sehr viel wirksamer als Medikamente. Im letzten Jahrzehnt war der häufigste derartige Eingriff der Schlauchmagen. Dabei ist ein Magenbypass bei vielen Endpunkten dieser Methode überlegen, so das Ergebnis einer aktuellen großen retrospektiven Analyse aus den USA. Einbezogen in die PCORnet Bariatric Study waren 9710 Patienten mit einem Typ-2-Diabetes, die sich zwischen 2005 und 2015 einer Magenverkleinerung in Form eines Roux-en-Y-Magenbypass oder einer Schlauchmagenbildung unterzogen hatten. Zu Beginn waren sie durchschnittlich 49,8 Jahre alt und hatten einen BMI von 49,0 kg/m2. Die Nachbeobachtungszeit betrug im Mittel 2,7 Jahre.
Unter dem Magenbypass verringerte sich das Gewicht im Vergleich zum Schlauchmageneingriff signifikant in den Jahren 1 und 5 (durchschnittliche Differenz 6,3 Prozentpunkte und 8,1 Prozentpunkte). Die Hazard Ratio für eine Remission betrug für Magenbypasspatienten 1,1 im Vergleich zur Teilgastrektomie, die geschätzten adjustierten kumulierten Remissionsraten lagen ein Jahr nach der OP bei 59,2 % vs. 55,9 % und fünf Jahre später bei 86,1 % vs. 83,5 %. Auch in puncto Reduktion des HbA1c ergab sich nach fünf Jahren ein Vorteil für den Bypass mit einem Unterschied von 0,45 Prozentpunkten.
Daten zu Nebenwirkungen und Komplikationen fehlen
Die in der vorliegenden Studie gefundenen Vorteile stehen allerdings im Widerspruch zu anderen, jedoch kleineren Untersuchungen, die keine signifikanten Unterschiede zwischen beiden Eingriffen ergaben, betonen die Autoren um Professor Dr. Kathleen M. McTigue, Division of General Internal Medicine, University of Pittsburgh. Die Aussicht, dass der Diabetes durch eine bariatrische Operation verschwindet, ist bei Patienten mit präoperativer Insulintherapie, höherem Alter bzw. HbA1c und/oder komplexer Medikation insgesamt geringer. Speziell bei dieser Klientel könnte ein Magenbypass aussichtsreicher sein als eine Schlauchmagenbildung, so die Forscher. Grundsätzlich fehlen jedoch aktuell Daten zu Nebenwirkungen bzw. Komplikationen und damit für die Nutzen-Risiko-Abwägung.
Quelle: McTigue KM et al. JAMA Surg 2020; e200087; DOI: 10.1001/jamasurg.2020.0087