Wechselwirkung Erstes gemeinsames Positionspapier zum Thema „Herz und Diabetes“ erschienen
 Gerät das Herz aus dem Takt, ist Diabetes oft die Ursache.
© Eoneren/gettyimages
Gerät das Herz aus dem Takt, ist Diabetes oft die Ursache.
© Eoneren/gettyimages
„Diabetes mellitus und Herzinsuffizienz gehen ein häufiges, oft unterschätztes und mitunter tödliches Wechselspiel ein“, betont Prof. Dr. Thomas Forst, erster Vorsitzender der AG „Diabetes & Herz“ der DDG. Die Sterblichkeit durch kardiovaskuläre Vorfälle ist um 50 bis 90 Prozent erhöht. Diese Hochrisikopatient*innen müssten deshalb frühzeitig identifiziert und ihre Lebenserwartung durch eine differenzierte Therapie verbessert werden, erklärt der Internist.
Schlechte Prognose für Herzinsuffizienz
„Die Bedeutung einer symptomatischen wird unterschätzt!“, warnt Prof. Dr. Dirk Müller-Wieland, Sprecher des fachübergreifenden DDG Ausschusses „Herz, Diabetes & Hormone der DDG, DGE & DGK“. „Die Prognose ist sehr schlecht und zwar nicht nur bei den Patient*innen mit eingeschränkter linksventrikulärer Herzinsuffizienz, sondern auch bei den Betroffenen, bei denen das Herz ,gut pumpt‘“.
Bei fast einem Drittel aller Diabe-tespatient*innen liegt eine Herzinsuffizienz vor. Umgekehrt geht die Herzinsuffizienz mit einer schlechten Stoffwechsellage einher. Studien zeigen, dass bei 30 bis 40 Prozent aller Herzpatient*innen bereits ein Prädiabetes oder ein manifester Typ-2-Diabetes vorliegt.
Regelmäßige Diabetes-Screenings empfohlen
Patient*innen mit Diabetes mellitus sind zudem, auch schon in jüngeren Jahren, bis zu fünf Mal häufiger von Herzinsuffizienz betroffen als Stoffwechselgesunde. Besonders gefährlich: Die sog. diastolische Herzinsuffizienz (HFpEF) kommt meist klinisch unauffällig daher. Expert*innen gehen deshalb davon aus, „dass die Diagnose dieser Form der Herzinsuffizienz bei Menschen mit Diabetes viel zu selten gestellt wird und es eine hohe Dunkelziffer von bereits Betroffenen gibt“, erklärt die Erstautorin des Positionspapiers Privatdozentin Dr. Katharina Schütt, Sprecherin der DGK-Arbeitsgruppe „Herz und Diabetes“. Bei klinisch symptomatischen Patient*innen ließe sich „eine solche Dysfunktion mittels Echokardiografie“ ermitteln. Eine entsprechende Empfehlung ist auch im Positionspapier enthalten.
Ärzt*innen sollten bei Diabetespatient*innen immer regelmäßig nach den Symptomen einer Herzinsuffizienz fragen. Umgekehrt haben auch Herzinsuffizienzpatient*innen ein signifikant erhöhtes Risiko für einen Typ-2-Diabetes. Die dringende Empfehlung von Prof. Dirk Müller-Wieland: „regelmäßige Diabetes-Screenings, bei denen der Glukose- und HbA1c-Wert gemessen und gegebenenfalls noch der oGTT ermittelt wird.“ Da die chronische Herzinsuffizienz in aller Regel einen progressiven Verlauf habe, „sollten wir die Patient*innen frühzeitig identifizieren sowie behandeln und nicht nur reagieren, wenn Komplikationen oder schlechte Verläufe bereits aufgetreten sind“, betont er.
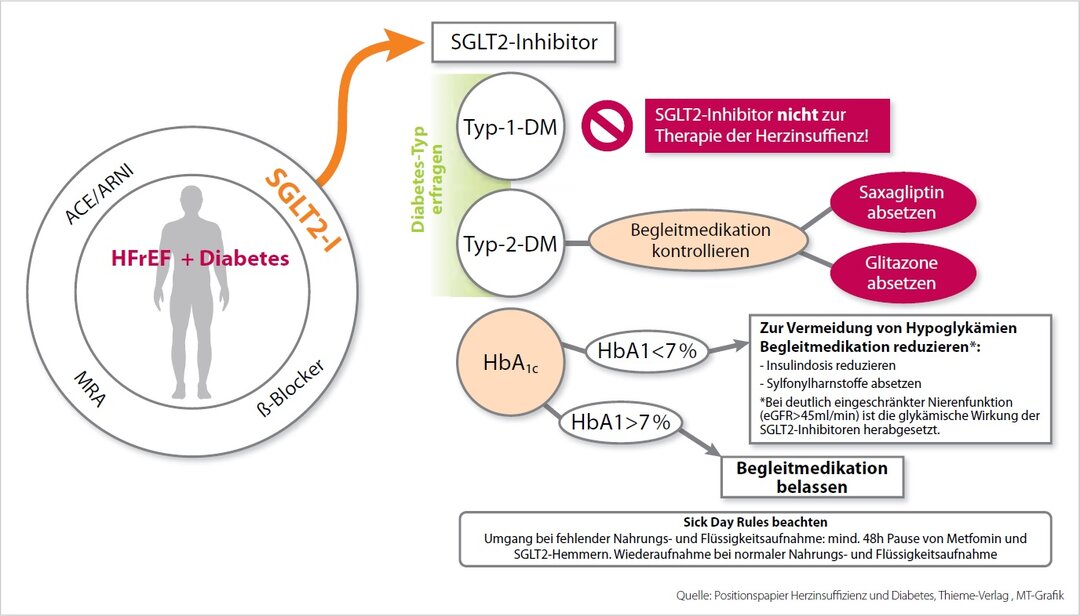
Neben diagnostischen Empfehlungen gibt das Positionspapier auch Therapie-Ratschläge. SGLT2-Inhibitoren gelten aktuell bei Herzinsuffizienz als bevorzugte antidiabetische Strategie: Sie verhindern häufiger unerwünschte kardiovaskuläre Vorfälle, damit verbundene Krankenhausaufenthalte und reduzieren das Sterberisiko. Gleichzeitig schützt diese Wirkstoffgruppe vor Nierenschäden, die bei diesen Patient*innen ebenfalls häufig auftreten. Bei der Therapiewahl sei es wichtig zu verstehen, „dass SGLT2-Hemmer keine alleinigen Diabetes- oder blutzuckersenkende Medikamente sind“, ergänzt Prof. Müller-Wieland. Dies müsse man auch den Patient*innen verständlich machen: SGLT2-Inhibitoren seien bei Vorliegen einer Herzinsuffizienz „Medikamente ,für das Herz‘“.
Für eine optimale Behandlung von Diabetespatient*innen mit Herzproblemen empfiehlt Prof. Forst, „den Stoffwechsel stabil bei einem HbA1c-Wert von 7 Prozent zu halten, um den Teufelskreis zwischen Diabetes und Herzinsuffizienz zu unterbrechen“.
Gefährlicher Auslöser: dauerhaft erhöhte Glukosewerte
Dem engen Wechselspiel zwischen Herzinsuffizienz und Diabetes liegt eine Gesamtstörung des Stoffwechsels zugrunde, die mit einer Verschlechterung der arteriellen und koronaren Beschaffenheit einhergeht. Ein dauerhaft zu hoher HbA1c-Wert verschlechtert etwa chronische Entzündungsprozesse in den Gefäßen. Das Herz pumpt dann zwar noch normal, die Gefäßwände versteifen sich jedoch. Die Folge: Das Herz füllt sich nicht mehr mit ausreichend Blut – der gefährliche Auslöser für eine Herzinsuffizienz. Umgekehrt leitet eine Herzinsuffizienz diabetische Prozesse ein, die den Glukosestoffwechsel negativ beeinflussen, die höheren Werte führen dann zur Insulinresistenz. „Bei einer Herzinsuffizienz überlebt jede/r fünfte Betroffene nach der ersten stationären Einweisung keine 12 Monate“, so die Kardiologin. Werde das Problem „zu spät erkannt oder unterschätzt, endet es oft tödlich“.
Die Aufklärung über die wechselseitigen Zusammenhänge der beiden Krankheitsbilder sollte immer auf allen Ebenen erfolgen, empfiehlt Prof. Müller-Wieland, etwa auch im Rahmen einer Kampagne für Gesundheitsaufklärung.