Chronische Pankreatitis Interventionelle Therapie erfordert sorgsame Selektion
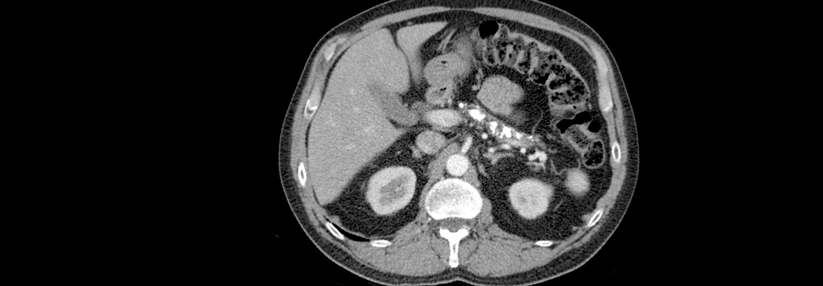
 Bei chronisch kalzifizierender Pankreatitis lagern sich Kalziumsalze im Gewebe ab.
© Science Photo Library/CRNI
Bei chronisch kalzifizierender Pankreatitis lagern sich Kalziumsalze im Gewebe ab.
© Science Photo Library/CRNI
Die chronische kalzifizierende Pankreatitis ist eine progrediente entzündliche Erkrankung. Etwa 50–90 % der Patienten entwickeln im Laufe ihres Lebens Steine. Infolge von Inflammation und Konkrementbildung kommt es zur Obstruktion des Ductus wirsungianus. Der dadurch erhöhte intraduktale Druck gilt als wichtigste Ursache für das Leitsymptom Schmerzen, das bei 85–90 % der Patienten auftritt.
Auch eine inflammatorische Nervenschädigung trägt zur Schmerzsymptomatik bei. Es konnte gezeigt werden, dass bei chronischer Pankreatitis sensorische Nerven im Organ vermehrt und verdickt sind sowie eine pankreatitisassoziierte Neuritis vorliegt. Zudem ist die Konzentration der sensorischen Neurotransmitter erhöht.
Schmerzen sprechen auf Medikamente nur schlecht an
Diese Konstellation spricht für ein resezierendes Therapieverfahren, betonte Prof. Dr. Waldemar Uhl, Allgemein- und Viszeralchirurgie der Ruhr-Universität Bochum. Denn mit Medikamenten lassen sich die Schmerzen kaum kontrollieren.
Zur Wahl stehen chirurgische und endoskopische Verfahren. Für den Nutzen eines frühen chirurgischen Vorgehens (binnen 3–6 Monaten) zur Schmerzlinderung gibt es Evidenz aus der randomisierten ESCAPE-Studie. Demnach verringerte sich der Schmerzscore durch eine OP deutlich stärker als nach endoskopischer Intervention. Zudem erreichte ein größerer Teil der Patienten komplette Steinfreiheit. Andere Studien bestätigen dies. Weitere Therapieziele eines chirurgischen Vorgehens liegen darin, Schübe mit multiplen Hospitalisationen zu verringern und krankheitsbedingte Komplikationen wie Cholestase, Pfortaderkompression und Karzinome zu vermeiden.
In der aktuellen S3-Leitlinie Pankreatitis wird empfohlen, eine schmerzhafte chronische Pankreatitis nicht länger als sechs Monate mit Opiaten zu behandeln, bevor man bei deutlich erweitertem Pankreasgang eine OP durchführt. Operiert werden sollte auch, wenn eine alternative, maximal dreimonatige endoskopische Therapie nicht zur Schmerzfreiheit führt.
Sitzt die Entzündung im Pankreaskopf, stehen verschiedene Möglichkeiten der duodenumerhaltenden Pankreaskopfresektion zur Wahl. Deren Kurzzeitergebnisse sind besser als die der klassischen Whipple-Operation, bei der der Pankreaskopf samt Duodenum reseziert wird, so Prof. Uhl. Auf lange Sicht gibt es jedoch keine signifikanten Unterschiede.
Deutliche Kritik übte Dr. Christian Gerges vom Evangelischen Krankenhaus Düsseldorf an den Studien, die der Chirurgie eine so klare Überlegenheit gegenüber der Endoskopie bescheinigen. In allen genannten Arbeiten sei das Ergebnis der Endoskopie deutlich schlechter ausgefallen als in früheren Publikationen.
Ein Grund dafür könne sein, dass im ERCP*-Arm weder eine extrakorporale Stoßwellenlithotripsie (ESWL) noch ein Stenting durchgeführt wurde. Zudem waren in eine Studie nur Patienten mit fortgeschrittener Erkrankung eingeschlossen, die bereits opioidabhängig waren.
Langfristige Schmerzfreiheit durch Stoßwellen möglich
Jene Teilnehmer der ESCAPE-Studie, bei denen endoskopisch komplette Steinfreiheit erreicht wurde, profitierten in puncto Schmerzen mindestens ebenso wie die chirurgischen Patienten, präzisierte Dr. Gerges. Therapieziel sollte deshalb die Steinentfernung sein. Dies sei wichtiger, als möglichst früh zu operieren. Mittels ERCP/ESWL ließe sich bei 65–90 % der Patienten langfristig Schmerzfreiheit erreichen.
Als Alternative zur ESWL wurde die DSOP** entwickelt. Erste Ergebnisse deuten darauf hin, dass mit dieser Methode mehr Patienten komplette Steinfreiheit erreichen als durch ESWL. Hoch sind die Chancen insbesondere, wenn maximal drei Steine in Pankreaskopf, -knie oder -korpus vorliegen sowie bei starken Schmerzen und dilatiertem Pankreashauptgang.
* endoskopische retrograde Cholangiopankreatikografie
** digital-single operator pancreatoscopy
Quelle: Viszeralmedizin 2022 - Kongress