Mesenteriale Ischämie verursacht postprandiale Beschwerden
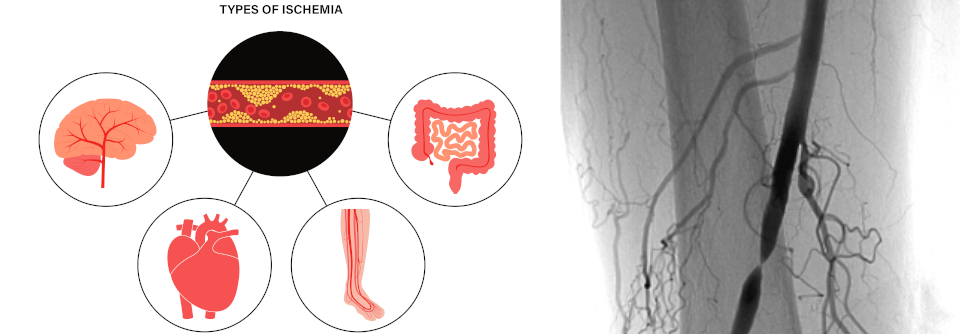
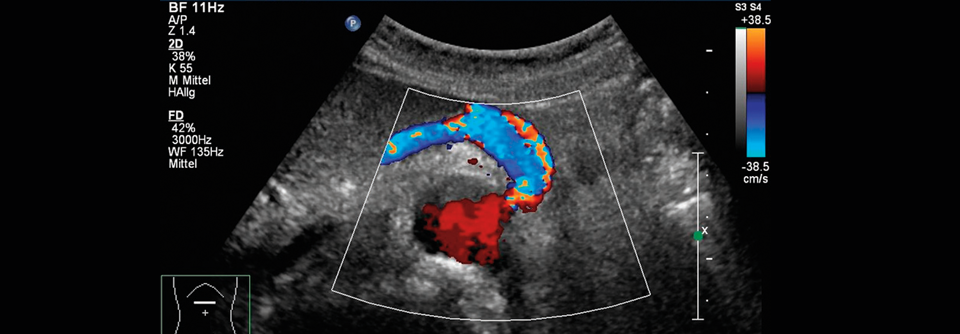 Häufig findet sich die Ursache für die Ischämie in der A. mesenterica superior. Bei diesem Patienten ist der Truncus coeliacus stenosiert.
© sonographiebilder.de/Albertinen-KH Hamburg
Häufig findet sich die Ursache für die Ischämie in der A. mesenterica superior. Bei diesem Patienten ist der Truncus coeliacus stenosiert.
© sonographiebilder.de/Albertinen-KH Hamburg
Eine chronische mesenteriale Ischämie wird meist erst spät erkannt. Das liegt vor allem daran, dass die symptomatische Erkrankung relativ selten ist. In einer niederländischen Studie fand man eine Prävalenz von 0,03 %. Dem steht gegenüber, dass man in Obduktionen bei 70 % der über 80-Jährigen stenosierte Viszeralgefäße findet.
Mitunter kommt es zu einem deutlichen Gewichtsverlust
Treten aber Beschwerden auf, so klagen die meisten der Betroffenen über postprandiale Schmerzen, die zwischen 30 Minuten und zwei Stunden anhalten. Um diese zu vermeiden, nehmen die Patienten eher mehrere kleine Mahlzeiten pro Tag ein und verzichten auf Fett. Nicht selten verlieren sie dadurch (deutlich) an Gewicht. Außerdem können Durchfall, Obstipation, Gastroparese und ischämische Gastritis auftreten. Bei Patienten mit unklaren Bauchbeschwerden sollten zunächst häufigere Ursachen durch gastroenterologische und endoskopische Abklärung ausgeschlossen werden, schreibt Professor Dr. Axel Larena-Avellaneda, Asklepios Klinik Altona, Hamburg, in einem aktuellen Übersichtsartikel.
Als Hinweis auf die viszerale Stenose kann bei der Auskultation ein systolisches Geräusch zu hören sein. In der Diagnostik besitzt die farbkodierte Duplexdopplersonographie eine hohe Sensitivität und Spezifität. Bei einer hämodynamisch relevanten > 50%igen Stenose am Truncus coeliacus liegt die systolische Spitzengeschwindigkeit über 220–250 cm/s – gemessen in Atemmittellage. Bei einer > 50%igen Stenose der A. mesenterica superior werden systolische Spitzengeschwindigkeiten von > 280 cm/s gemessen.
Zur Therapieplanung kommt heutzutage ergänzend die CT-Angiographie zum Einsatz. Die anatomischen Verhältnisse lassen sich mittels 3D-Rekonstruktion sehr detailliert darstellen. Sensitivität und Spezifität der CT-Angiographie betragen 96 % bzw. 94 %. Dieses Verfahren bietet eine bessere Bildqualität als der Ultraschall oder die MR-Angiographie und stimmt in der Einschätzung des Stenosegrads am besten mit der intraarteriellen digitalen Subtraktionsangiographie (DSA) überein. Außerdem macht die CT-Angiographie auch Verkalkungen im Bereich von Anschlussgefäßen sichtbar. In seiner Klinik wird vor jedem Eingriff an den Viszeralgefäßen eine CT-Angiographie durchgeführt, merkt Prof. Larena-Avellaneda an. Mittels intraarterieller DSA kann der Druckgradient an der Stenose ermittelt werden. Ein Unterschied von über 10 mmHg markiert eine relevante Verengung.
Passen die Beschwerden des Patienten und die Bildgebung zusammen, sollte eine Revaskularisierung erfolgen. Dafür besteht eine Klasse-I-Empfehlung, wenn mehrere Gefäße betroffen sind – was bei fast allen symptomatischen Patienten der Fall ist. Bei asymptomatischen Verschlussprozessen ist eine Revaskularisierung in der Regel nicht indiziert.
Offene Operationen bringen bessere Langzeitergebnisse, d.h. weniger Restenosen, als endovaskuläre Therapieverfahren. Dennoch werden Letztere heute wegen ihrer im Vergleich zum offenen Eingriff geringeren Morbidität und Mortalität in den meisten Fällen bevorzugt. Und für den Fall das Restenosen auftreten, können diese problemlos erneut minimalinvasiv behandelt werden.
Die endovaskuläre Therapie wird je nach Lage und Morphologie des Verschlusses über einen transfemoralen oder den komplikationsträchtigeren transbrachialen Zugang durchgeführt. Zu den offenen Techniken gehören Thrombektomie/Thrombendarteriektomie, Transposition von Arterien und verschiedene Bypassverfahren.
Meist genügt Rekonstruktion der oberen Mesenterialarterie
Zielgefäß der endovaskulären Therapie ist fast immer die Arteria mesenterica superior. Deren Behandlung bringt meist einen ausreichenden Effekt, auch wenn weitere Stenosen bestehen. Viele Gefäßchirurgen bevorzugen es jedoch, mehrere Gefäße zu rekonstruieren, auch wenn es dafür keine klinische Evidenz gibt. Auch für die offene Operation ist die obere Mesenterialarterie das Hauptzielgefäß.
Unabhängig von der Art der OP muss der Patient anschließend lebenslang Thrombozytenaggregationshemmer erhalten. Nach endovaskulärer Therapie ist eine duale Plättchenblockade über drei bis zwölf Monate nötig.
Quelle: Larena-Avellaneda A. internistische praxis 2021; 63: 283-295