Was müssen Anwender von Diabetestechnologien beachten?
 Die Prognose im Rahmen der kontinuierlichen Glukosemessung ist nur für die nächsten zehn Minuten verlässlich.
© iStock/AndreyPopov
Die Prognose im Rahmen der kontinuierlichen Glukosemessung ist nur für die nächsten zehn Minuten verlässlich.
© iStock/AndreyPopov
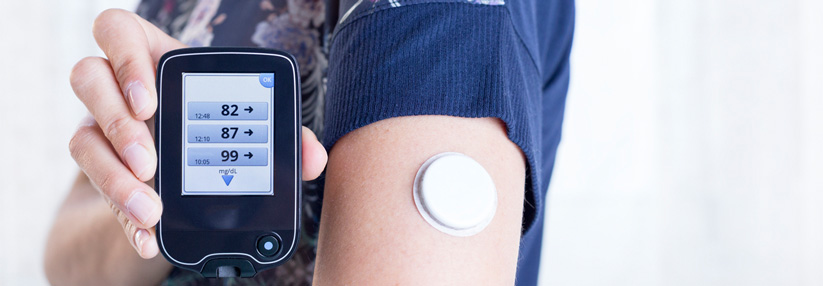
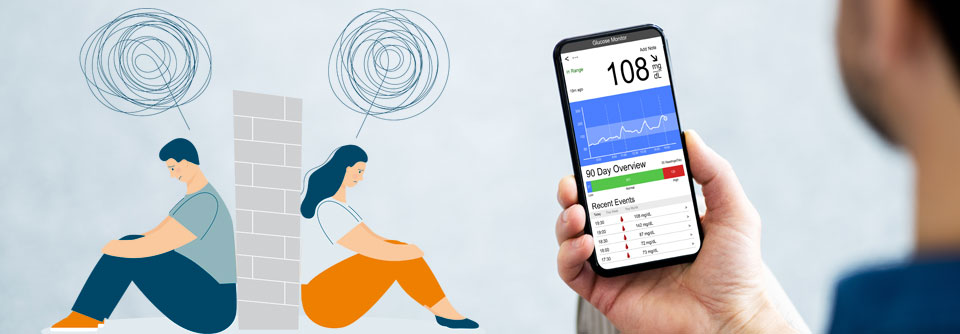
Basis für die kontinuierliche Glukosemessung (CGM) ist der Glukosegehalt des Zwischenzellwassers im Unterhautfettgewebe. Im Umgang mit den Systemen müssen Patienten sich zunächst an den physiologischen Zeitverzug zwischen Blutzucker und Gewebeglukose gewöhnen. „Ein CGM-System zeigt nicht immer den tatsächlich gemessenen, sondern stattdessen einen berechneten Glukosewert an, da der Algorithmus versucht, den Zeitunterschied herauszurechnen“, betonte die Internistin und Diabetologin Sandra Schlüter aus Northeim.
Gewöhnungsbedürftig seien am Anfang auch die Trendpfeile, die den prognostizierten Glukoseverlauf anzeigen. Da sich die Algorithmen der verschiedenen Hersteller unterscheiden, gibt es auch in der Interpretation der Pfeile Unterschiede. Außerdem sei nur in den nächsten zehn Minuten die Aussagekraft verlässlich, betonte die Referentin.
Nutzer müssen auch lernen, ihre ambulanten Glukoseprofile (AGP) zu deuten und Therapieentscheidungen entsprechend anzupassen. Manchmal muss die Internistin die Hoffnungen ihrer Patienten etwas dämpfen. Denn viele erwarten, dass sie mit einem CGM-System auf einmal glatte Glukosekurven ohne jegliche Ausreißer erreichen können. „Dabei haben sogar Menschen ohne Diabetes Blutzuckerspitzen nach dem Essen“, betonte Schlüter.
Erst das CGM-System, dann die Insulinpumpe
Die Diabetologin empfiehlt ihren Kollegen, bei der AGP-Auswertung darauf zu achten, dass mindestens 70–80 % der Daten aus zwei Wochen vorhanden sind. Sie rät, zuerst die ersichtlichen systematischen Fehler wie Basalrate und Kohlenhydratfaktor anzugehen und sich danach der Zeit im Zielbereich (Time in Range) zu widmen. Laut internationalen Empfehlungen sollen sich die Glukosewerte 70 % der Zeit im Zielbereich zwischen 70–180 mg/dl bewegen. „Das ist allerdings recht hoch gegriffen“, fand Schlüter. Denn Typ-1-Diabetiker erreichen
- mit einer intensivierten koventionellen Insulintherapie ca. 50 %,
- mit einer Insulinpumpentherapie rund 60 %,
- mit einer sensorunterstützten Pumpentherapie um die 65 % und
- mit automatisierter Insulinzufuhr ca. 70–80 % an Time in Range.
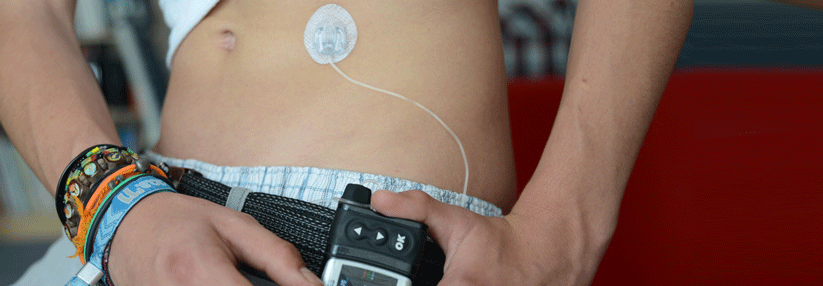
Für die Diabetologin stehen CGM-Systeme bei der Therapieoptimierung an erster Stelle, dann erst sollte bei Bedarf eine Insulinpumpentherapie eingesetzt werden. Typische Indikationen dafür seien eine unbefriedigende glykämische Einstellung unter der intensivierten konventionellen Insulintherapie, häufige und schwere Hypoglykämien, geringer Insulinbedarf, stark schwankende Stoffwechsellage, diabetische Folgeerkrankungen und ein Dawn-Phänomen.
Nicht notierter Snack kann Pumpensystem verwirren
Zu Beginn der Insulinpumpentherapie gelte es nicht nur, die technischen Funktionen der Pumpe (Basalraten, variable Boli) zu erklären, sondern auch ganz praktische Alltagsfragen zu beantworten. Für die erste Zeit mit der Pumpe sollten Betroffene unbedingt einen festen Ansprechpartner in der Praxis haben, der auch über eine Notfallnummer für sie erreichbar ist. Anwender von Insulinpumpen sollten außerdem wirklich alle aufgenommenen Kohlenhydrate eintragen – auch einen kleinen Keks mit 5 g Kohlenhydraten –, denn sonst würde der Algorithmus nicht verstehen, woher der plötzliche kleine Glukoseanstieg kommt.
Quelle: Dialate 2019 Kongress