Zufallsbefund Lungenrundherd Wie weit muss man die Diagnostik treiben?
 Zusätzliche Hinweise auf Malignität liefert eine Thorax-CT in guter Qualität, bevorzugt eine Mehrzeilen-Spiral-CT mit einem Dünnschicht-Protokoll.
© CrazyCloud - stock.adobe.com
Zusätzliche Hinweise auf Malignität liefert eine Thorax-CT in guter Qualität, bevorzugt eine Mehrzeilen-Spiral-CT mit einem Dünnschicht-Protokoll.
© CrazyCloud - stock.adobe.com
Je häufiger aus unterschiedlichen Gründen eine Thorax-CT veranlasst wird, desto häufiger wird man auf pulmonale Rundherde stoßen. Dann steht vor allem die Frage nach deren Benignität im Raum. Das diagnostische Prozedere hängt vom Grad des Malignitätsrisikos ab.
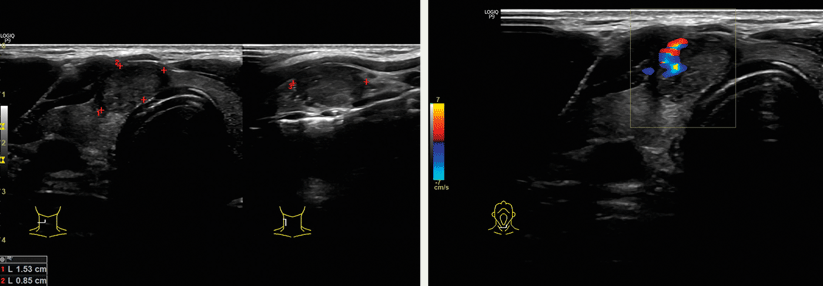
Als Rundherde bezeichnet man gut vom Lungenparenchym abgrenzbare Läsionen mit einem Durchmesser von ≤ 30 mm. Sie sind überwiegend gutartig. Doch 5 % werden als maligne identifiziert. Davon wiederum die Hälfte sind Adenokarzinome der Lunge.
Wenn ein inzidenteller Rundherd auffällt, muss das Malignitätsrisiko eingeschätzt werden. Es steigt mit dem Alter deutlich an und erreicht bei Menschen jenseits der 60 Jahre über 50 %. Weiterhin haben Raucherinnen und Raucher ein erhöhtes Risiko dafür, dass sich ein inzidenteller Rundherd als maligne entpuppt. Auch wer das Rauchen vor weniger als sieben Jahren eingestellt hat, ist noch nicht aus dem Schneider. Als weitere Risikofaktoren kommen familiäre Veranlagung, das weibliche Geschlecht, ein Lungenemphysem, frühere Krebserkrankungen und eine Asbestexposition hinzu.
Zusätzliche Hinweise auf Malignität liefert eine Thorax-CT in guter Qualität, bevorzugt eine Mehrzeilen-Spiral-CT mit einem Dünnschicht-Protokoll. Rundherde < 4 mm sind fast ausnahmslos gutartig. Ein Rundherd zwischen 4 und 7 mm geht mit einem Malignitätsrisiko von 1 % einher. Dieses steigt auf 15 % bei 8–20 mm und auf 75 % bei noch größeren Herden.
Ein wichtiger Anhaltspunkt ergibt sich auch aus der Röntgendichte, die solide von subsoliden Läsionen unterscheidet. Subsolide Läsionen werden weiter unterteilt in reine Milchglasrundherde und gemischt solide Herde. Reine Milchglasherde sind seltener maligne als solide Herde gleicher Größe. Höher als bei den soliden Herden ist das Malignitätsrisiko jedoch bei den gemischt soliden Herden.
Aufschlussreich ist auch das Wachstumsverhalten. Auch deshalb sollten, wenn möglich, immer frühere Computertomografien zum Vergleich herangezogen werden. Maligne Rundherde verdoppeln ihr Volumen innerhalb von 20 bis 400 Tagen. Ein solider Rundherd, der über mehr als zwei Jahre unverändert geblieben ist, ist mit hoher Wahrscheinlichkeit gutartig. Weitere Verlaufsuntersuchungen sind nicht erforderlich. Maligne Milchglasrundherde wachsen sehr langsam. Sie sollten deshalb wenigstens fünf Jahre beobachtet werden, bevor man den Diagnoseprozess beendet.
Es gibt darüber hinaus einige bildmorphologische Kriterien, die für Malignität sprechen. Dazu gehören unregelmäßige Verkalkungen, spikulierte Ränder, pleurale Einziehungen und Kontrastmittel-Anreicherung. Schließlich sind Rundherde im Lungenoberlappen überdurchschnittlich häufig bösartig. Quantitative Prädiktionsmodelle wie das Brock-Modell können die Einschätzung der Malignität erleichtern.
Eine PET-CT als zusätzlicher Untersuchungsschritt vor der histologischen Abklärung ist nicht immer sinnvoll. Solide Rundherde < 8 mm Durchmesser und Milchglasrundherde lassen sich mittels PET-CT nicht zuverlässig beurteilen. Auf der anderen Seite sind solide Herde über 8 mm, die nicht PET-positiv sind, mit großer Wahrscheinlichkeit benigne. Möglicherweise können Biomarker oder eine Liquid Biopsy die Genauigkeit der nicht-invasiven Diagnostik in Zukunft steigern.
Ob für die histologische Sicherung eine CT-gesteuerte transthorakale Nadelbiopsie oder eine bronchoskopische Biopsie gewählt wird, hängt von mehreren Dingen ab, darunter von der Lage des Rundherds, Begleiterkrankungen, der Erfahrung des Untersuchenden und dem Wunsch der oder des Betroffenen. Die Entscheidung sollte immer interdisziplinär getroffen werden.
Neue bronchoskopische Technologien wie die dünne, radiale endobronchiale Ultraschallsonde oder die Navigationsbronchoskopie machen auch periphere Rundherde mit geringem Komplikationsrisiko besser erreichbar und erhöhen die Erfolgsrate auf 70 %. Die Bronchoskopie hat zudem den Vorteil, dass bei Bedarf eine endobronchiale ultraschallgesteuerte transbronchiale Nadelaspiration der bihilären/mediastinalen Lymphknoten durchgeführt werden kann.
Die CT-gesteuerte perkutane transthorakale Nadelaspiration weist eine hohe Sensitivität von bis zu 90 % auf. Allerdings kommt es bei 15–38 % der Patientinnen und Patienten zu einem iatrogenen Pneumothorax.
Bei hohem Malignitätsrisiko wird primär eine chirurgische Resektion des Rundherds empfohlen, vorzugsweise in Form einer videoassistierten thorakoskopischen Keilresektion. So kann nach intraoperativer Schnellschnittdiagnostik sofort eine Lobektomie oder Segmentektomie erfolgen.
Quelle: Daher A „Der Lungenrundherd: Vom Zufallsbefund zur histologischen Diagnosesicherung“, Dtsch Med Wochenschr 2024; 149: 1238-1248; DOI: 10.1055/a-2188-8913 ©Georg Thieme Verlag KG Stuttgart, New York