Auch der dritte Qualitätsmonitor der AOK legt wieder Defizite in der Versorgung offen. Frühchen könnten in einem Perinatalzentrum besser versorgt, Frühgeburten zum Teil verhindert werden. Und manche Brustkrebspatientin hätte bei einer Behandlung in einem Tumorzentrum bessere Therapiechancen.
Es ist insbesondere die schleppende Umsetzung von Mindestmengen und Qualitätsindikatoren für die Krankenhausplanung, welche die Autoren des vom Wissenschaftlichen Institut der AOK (WIdO), der IQM Initiative Qualitätsmedizin und des Vereins Gesundheitsstadt Berlin herausgegebenen Reports kritisch betrachten.
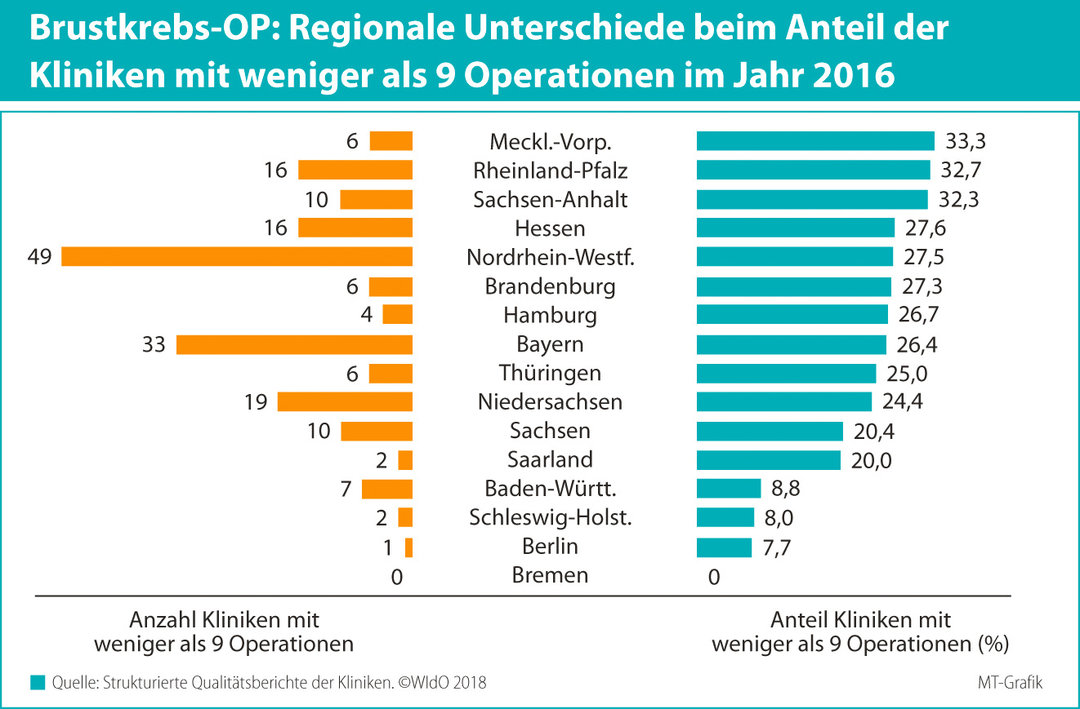
WIdO-Geschäftsführer Jürgen Klauber benannte die Mammachirurgie als ein Problem. Die Deutsche Krebsgesellschaft fordert eine Mindestfallzall von 100 pro zertifiziertem Zentrum. Tatsächlich aber liegen die Fallzahlen zum Teil deutlich darunter. Laut Report führten 2016 von den insgesamt 781 behandelnden Kliniken 187 maximal acht Brustkrebsoperationen im Jahr durch. Ein weiteres Viertel operierte zwischen 9 und 50 Patientinnen, im Mittel wurden 26 Frauen operiert – was etwa einem Eingriff alle zwei Wochen gleichkommt.
Viele Zertifizierungskonzepte nutzen den Parameter Fallzahl
Gemäß der S3-Leitlinie zum Mammakarzinom sollte zur Sicherung abklärungswürdiger Befunde vor der Brustkrebs-OP eine Gewebeentnahme mittels Stanz- oder Vakuumbiopsie erfolgen. „Eine der Leitlinie entsprechende Versorgung gilt bei diesem Qualitätsindikator als erfüllt, wenn bei mindestens 90 % der betroffenen Patientinnen vor der OP eine Stanz- oder Vakuumbiospie durchgeführt wird“, erklärte Klauber. 74 Kliniken erreichten dieses Ziel 2016 nicht, wie der Report verdeutlicht, der bundesweit 1401 Krankenhäuser betrachtet.
Der Vorstandsvorsitzende des AOK-Bundesverbandes, Martin Litsch, bemerkte hierzu, dass solche Qualitätsvorgaben des Krankenhaus-Strukturgesetzes (KHSG) „viel zu langsam und halbherzig“ umgesetzt würden. Dabei nahm er in erster Linie den Gemeinsamen Bundesausschuss (G-BA) in den Blick. Bereits 2017 sei im Qualitätsmonitor auf die fatalen Folgen der „Gelegenheitschirurgie“ bei Krebs-OP hingewiesen worden, doch erst jetzt agiere der G-BA. Dieser habe das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen damit beauftragt, die Zusammenhänge zwischen Leistungsmenge und Qualität bei der Behandlung von Lungen- und Brustkrebs sowie für Stammzelltransplantationen zu überprüfen. „Bis die Mindestmengen für diese Indikationen tatsächlich greifen, werden aber noch einmal vier bis fünf Jahre vergehen“, bemängelte Litsch.
Der AOK-Chef sprach zudem von einer „unheiligen Allianz von Krankenhausvertretern und Bundesländern“. Die beiden versuchten mit aller Kraft, Ausnahmen und Abweichungen für die Kliniken zu erreichen. Krankenhäuser, die schlechte Qualität erbringen, hätten oft keine Konsequenzen zu fürchten, weil die meisten Länder ihre schützende Hand über sie hielten. Litsch setzt auf politische Nachbesserungen: „Die Fristen für die Umsetzung der planungsrelevanten Qualitätsindikatoren sollten mit einem KHSG II deutlich verkürzt und die Prozesse im Gemeinsamen Bundesausschuss beschleunigt werden.“
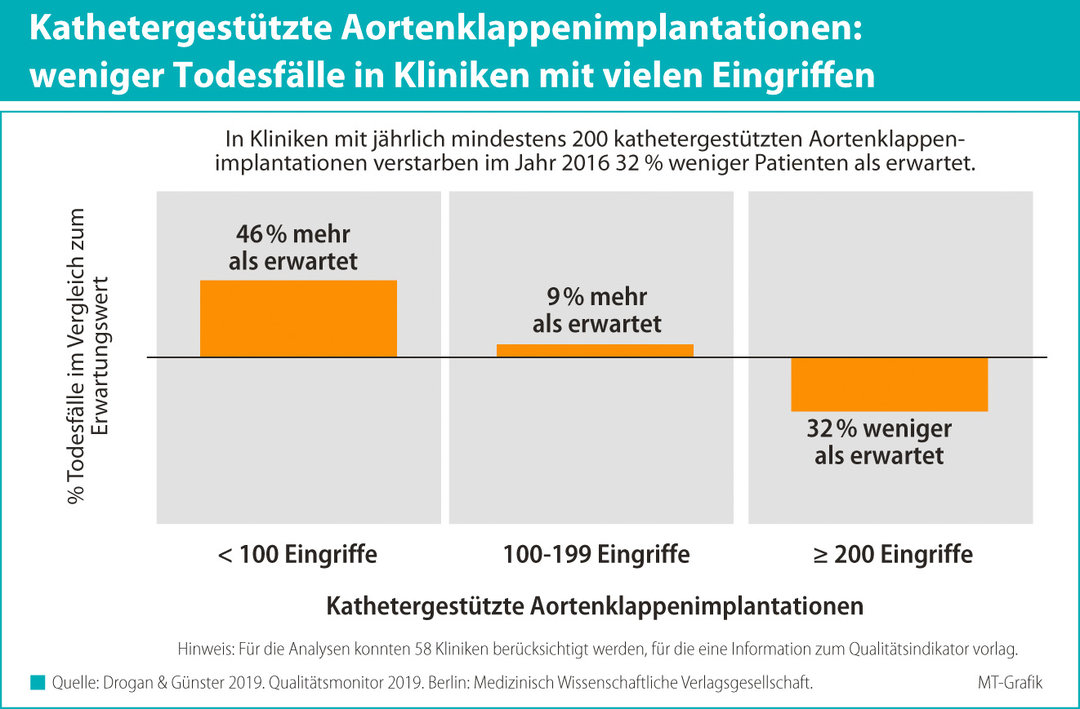
Auch die Transkatheter-Aortenklappen-Implantation wird im Qualitätsmonitor thematisiert. In etwa 30 % der 97 Kliniken, die diese Eingriffe 2016 durchführten, wurden weniger als 100 Fälle pro Jahr behandelt. Dabei liege in Krankenhäusern mit Fallzahlen unter 100 die Zahl der Todesfälle im Vergleich zum erwarteten Wert um 46 % höher; in Kliniken mit mindestens 200 Eingriffen liege sie dagegen um 32 % niedriger, heißt es.
Auch Defizite in der Versorgung werdender Mütter und bei Frühgeborenen sind ein Thema. Die Anzahl der Frühgeburten mit einem Geburtsgewicht unter 1500 Gramm hat zwischen 2008 und 2017 um 21 % zugenommen. Schlechtere Überlebenschancen haben diese Frühchen zudem in Kliniken mit weniger als 34 Fällen pro Jahr. Die Sterblichkeitsrate in diesen Krankenhäusern ist um etwa 50 % höher als in Kliniken mit 91 oder mehr Fällen. Dennoch wird rund ein Fünftel aller Frühgeborenen in Häusern mit weniger als 34 Fällen versorgt.
„Je komplikationsreicher eine Schwangerschaft, desto eher sollte die Versorgung im höchstqualifizierten Zentrum erfolgen“, sagte Professor Dr. Rainer Rossi, Chefarzt der Klinik für Kinder- und Jugendmedizin des Vivantes-Klinikums Berlin. Er verwies auf eine deutlich bessere Versorgung in Nordeuropa als in Deutschland, wo die wohnortnahe Versorgung präferiert wird.
Wird alles für die Sicherheit von Mutter und Kind getan?
Werde wirklich alles für die Patientensicherheit getan, fragte er, wenn eine Geburt in einer Klinik ohne angeschlossene Kinderklinik geplant werde, ggf. eine intensivmedizinische Betreuung von Mutter oder Kind nur durch eine Verlegung sichergestellt werden könne oder wenn in der Betreuung von Hoch-Risiko-Schwangeren keine Erfahrung zur Verhinderung einer zu frühen Geburt bestehe?
Es sei alarmierend, dass der Anteil der Frühgeburten an allen Geburten in Deutschland inzwischen mehr als doppelt so hoch liege wie in Schweden. Prof. Rossi, zugleich Vorstandsmitglied der Deutschen Gesellschaft für Perinatale Medizin, forderte deshalb unter anderem eine Strukturdiskussion für die Geburtshilfe.

 Die Anzahl der Frühgeburten mit einem Geburtsgewicht unter 1500 Gramm hat
zwischen den Jahren 2008 und 2017 um 21 % zugenommen.
© WIdO, Qualitätsmonitor
Die Anzahl der Frühgeburten mit einem Geburtsgewicht unter 1500 Gramm hat
zwischen den Jahren 2008 und 2017 um 21 % zugenommen.
© WIdO, Qualitätsmonitor