Neues Brustkrebsmedikament erfordert sorgfältiges Blutzuckermonitoring
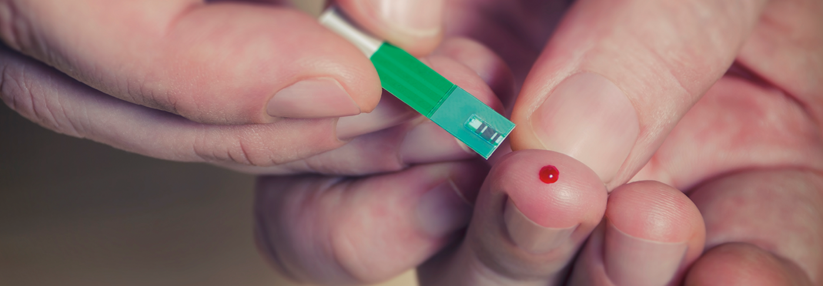 Normalerweise liegt der Blutzuckerspiegel zwischen 60–140 mg/dl. Unter Alpelisib kann er jedoch auf mehr als 500 mg/dl ansteigen.
© iStock/natasaadzic
Normalerweise liegt der Blutzuckerspiegel zwischen 60–140 mg/dl. Unter Alpelisib kann er jedoch auf mehr als 500 mg/dl ansteigen.
© iStock/natasaadzic
Frau Professor Lüftner, wie schätzen Sie den Stellenwert von Alpelisib ein?
Prof. Dr. Diana Lüftner: Etwa 40 % der hormonrezeptorpositiven Mammakarzinome tragen eine PIK3CA-Mutation in der PI3-Kinase, dem Zielmolekül des neuen Inhibitors. Mit der Einführung von Alpelisib haben wir endlich eine zielgerichtete Behandlungsoption für diese Tumoren. Wir werden in Zukunft leitliniengerecht auf die PIK3CA-Mutation testen und in der passenden Sequenz therapieren.
Genauso wie in der SOLAR-1-Studie müssen die Patienten gemäß der Zulassung im Vorfeld eine endokrine Monotherapie erhalten haben. Eines hat sich seit der Entwicklung des Studiendesigns jedoch verändert: CDK4/6-Inhibitoren werden routinemäßig eingesetzt. Für die aktuelle Praxis bedeutet dies, dass in der Erstlinie meist ein Duo aus Aromatasehemmer und CDK4/6-Inhibitor indiziert ist. In der Zweitlinie dürfte bei den PIK3CA-mutierten Tumoren der aktuelle Standard aus Exemestan und Everolimus der Kombination aus Fulvestrant und Alpelisib weichen.
Das Präparat zeigte mitunter starke Nebenwirkungen. Sollte man Alpelisib in so einem Fall absetzen?
Prof. Lüftner: Das ist die Ultima Ratio. Vorher sollten wir supportive Maßnahmen optimieren oder die Dosis reduzieren. In SOLAR-1 wurden beispielsweise zum Studieneinschluss und im zeitlichen Verlauf regelmäßig der Nüchternglukosespiegel sowie der HbA1c-Wert bestimmt. Ab definierten Glukosegrenzwerten musste Alpelisib reduziert oder ausgesetzt werden. Werden Einnahmepausen nötig, ist es das Ziel, die Therapie mithilfe antidiabetischer Maßnahmen wieder aufzunehmen. Das ist wichtig, da Alpelisib das progressionsfreie Überleben verlängern kann.
Welche Rolle spielt das Nebenwirkungsmanagement – speziell von Hyperglykämien – in Bezug auf den Therapieerfolg?
Prof. Lüftner: Ein sorgfältiges Nebenwirkungsmanagement ist der Schlüssel zum Erfolg, denn nur so können wir die Dosisdichte aufrechterhalten. Im klinischen Alltag wird deshalb die „großzügige“ Gabe von Metformin eine bedeutsame Rolle spielen. Dabei ist es wichtig, gleich zu Anfang auf die Nebenwirkungen aufmerksam zu machen und zu betonen, dass diese im zeitlichen Verlauf auch ohne weitere Intervention geringer werden.
Was raten Sie Ihren Kollegen, die das Medikament einsetzen?
Prof. Lüftner: Damit der neue Therapieansatz Erfolg zeigt, sind engmaschige Kontrollen wichtig. Persönlich habe ich mir vorgenommen, die Patienten wöchentlich zu sehen und sie sehr gut über diabetesassoziierte Begleitphänomene wie Polyurie und Polydipsie aufzuklären. Das gibt den Patienten und mir eine Rückversicherung und ein „gutes Gefühl“.
Wenn ich das Nebenwirkungsmanagement nicht mehr allein bewältigen kann oder die Gabe von Insulin ansteht, würde ich mit dem Patienten besprechen, wie viel Aufwand und Symptomlast er bereit ist, für die Behandlung in Kauf zu nehmen. Dabei muss berücksichtigt werden, dass die Alternative eine systemische Chemotherapie sein kann. Natürlich steht immer der Wunsch des Patienten im Mittelpunkt.
Zahlen & Fakten zu Alpelisib
- Hyperglykämie (36,6 %)
- Hautausschlag (9,9 %)
- Diarrhö (6,7 %)
Quellen:
1. André F et al. NEJM 2019; 380:1929-40; DOI: 10.1056/NEJMoa1813904
2. Rugo HS et al. Ann Oncol. 2020; 31(8):1001- 1010; DOI: 10.1016/j.annonc.2020.05.001
3. European Medicines Agency
Herr Professor Hamann, wie gefährlich sind die durch Alpelisib hervorgerufenen Hyperglykämien aus diabetologischer Sicht?
Prof. Dr. Andreas Hamann: Sie sind ernst zu nehmen, denn selbst unter Studienbedingungen kam es zu vielen Stoffwechselentgleisungen: Zwei Drittel der Teilnehmer entwickelten eine klinisch relevante Hyperglykämie. Diese verlief etwa zur Hälfte mild und zur anderen Hälfte gravierender – im Extremfall bis hin zu einer lebensbedrohlichen Ketoazidose, die eine Klinikeinweisung erfordert. Ob die Hyperglykämie im Einzelfall gefährlich wird, hängt von zwei Dingen ab: Von dem individuellen Risiko für eine Blutzuckererhöhung, und davon, ob man adäquate Vorbereitungen getroffen hat. Wenn die Onkologen nicht mit einem Partner aus der Diabetologie zusammenarbeiten, könnte jetzt nach der Zulassung einiges schief laufen.
Wie sollte man reagieren, wenn der Blutzucker ansteigt?
Prof. Hamann: Ganz wichtig ist, dass bereits vor Therapiestart das HbA1c und der Nüchternblutzucker des Patienten gemessen werden. Idealerweise sollte man ihm auch vor Therapiebeginn die Blutzuckerselbstkontrolle beibringen, um frühzeitig auf Anstiege reagieren zu können. Da besteht jedoch ein formelles Problem: Eigentlich ist die Verordnung von Blutzuckermessgeräten und Teststreifen in der gesetzlichen Krankenversicherung nur bei Patienten möglich, die Insulin spritzen. Man kann es in diesem Fall jedoch begründen, und ich als Diabetologe hätte keine Bedenken sie zu verordnen. Gerade wegen solcher Aspekte hilft es Onkologen, von Anfang an mit Diabetologen zu kooperieren, so wie wir es bei uns am Klinikum tun.
Was raten Sie Onkologen, die Alpelisib einsetzen werden?
Prof. Hamann: Sie sollten sich möglichst schon vorab einen festen Kooperationspartner suchen. Es geht ja darum, den Betroffenen eine optimale Krebsbehandlung ohne Unterbrechungen zu ermöglichen. Und die Diabetologen müssen sich auf so einen Spezialfall auch erst einmal einstellen. Denn bei der medikamentösen Diabetestherapie gibt es unter Alpelisib etliches zu beachten. Ein Beispiel: Da der PI3K-Inhibitor in den Zellen die Weiterleitung des Signals vom Insulinrezeptor stört, wirken Insulin und Sulfonylharnstoffe vermutlich nicht so gut. Insulin steht zudem im Verdacht, den Therapieerfolg von Alpelisib zu beeinträchtigen. Es sollte daher nur als Rescue-Medikation eingesetzt werden, wenn Alpelisib pausiert wird. Besser eignen sich Metformin und andere Antidiabetika.
Können auch Typ-1 oder Typ-2-Diabetikerinnen Alpelisib erhalten?
Prof. Hamann: Aus meiner Sicht spricht nichts dagegen. Ein vorhandener Diabetes erhöht zwar das Risiko für schwere Entgleisungen, aber dann muss die antidiabetische Therapie entsprechend angepasst werden. Für mich steht im Vordergrund, dass ein Patient mit einem metastasierten Tumorleiden eine Therapieoption erhält, die er anderweitig vielleicht nicht mehr hat. Wir Diabetologen sorgen dafür, dass der Diabetes nicht aus dem Ruder läuft. Im schlimmsten Fall muss Alpelisib pausiert werden, dann erreicht der Glukosestoffwechsel nach wenigen Tagen seinen ursprünglichen Stand.
Medical-Tribune-Interview