Herpes Zoster: Bei neurologischer Beteiligung intensivmedizinisch behandeln
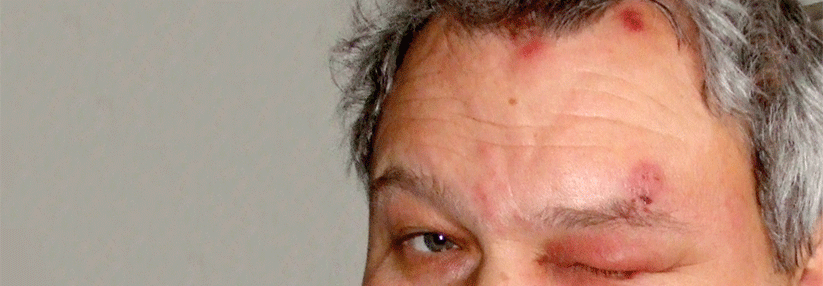
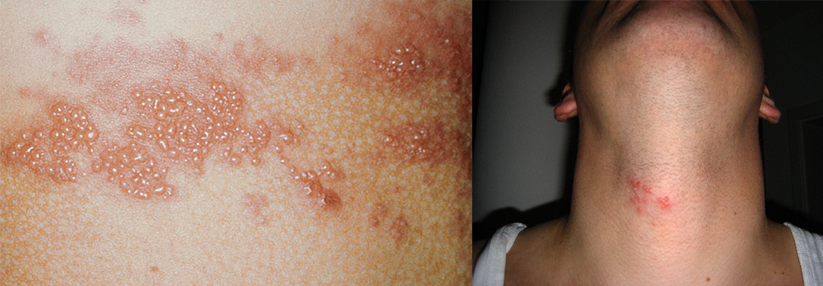
 Neben Hörminderung und Gangataxie litt der Mann unter einer Fazialisparese (Symbolbild).
© Science Photo Library/ MID ESSEX HOSPITAL SERVICES NHS TRUST
Neben Hörminderung und Gangataxie litt der Mann unter einer Fazialisparese (Symbolbild).
© Science Photo Library/ MID ESSEX HOSPITAL SERVICES NHS TRUST
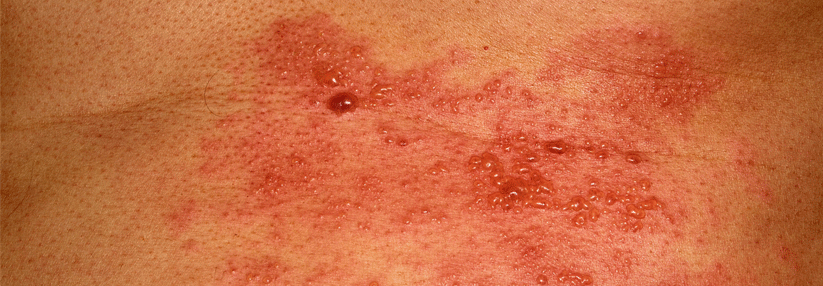
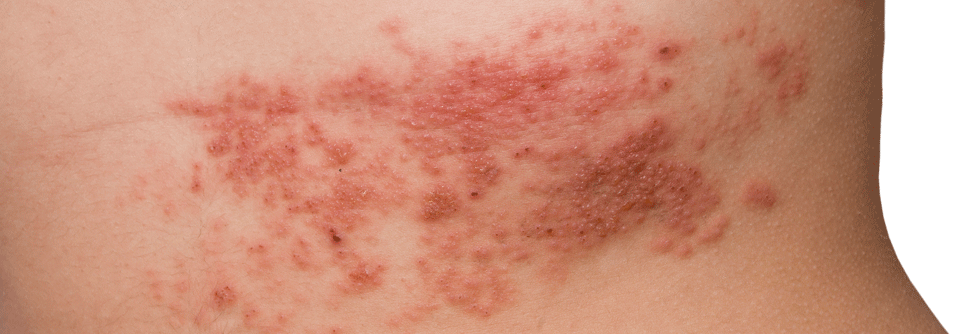
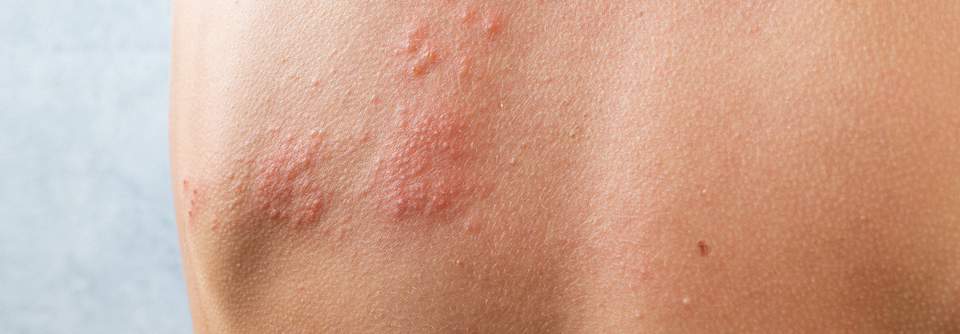
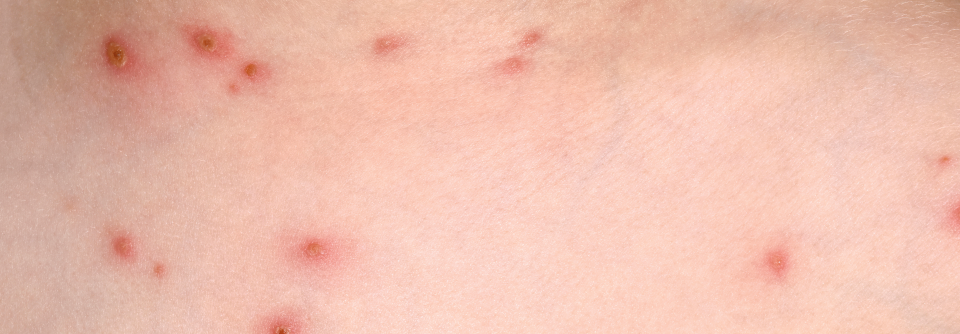
Ein bisher weitgehend gesunder 84-Jähriger hat so heftige rechtsseitige Nackenschmerzen, dass er einen Schiefhals entwickelt. Er behandelt sich mit einem entzündungshemmenden Topikum – vergeblich. Drei Tage nach Schmerzbeginn bilden sich an Hals und Ohr schmerzhafte, nicht juckende erythematöse Hautläsionen, die an eine Verbrennung erinnern. Daraufhin geht der Mann zur Notfallsprechstunde. Der Arzt dort vermutet eine Allergie und verschreibt orales Prednison. Ebenfalls ohne Erfolg: In den Läsionen bilden sich Bläschen.
Sein daraufhin konsultierter Hausarzt schickt ihn in die Notaufnahme der Universitätsklinik Lausanne. Mittlerweile sind fünf Tage vergangen und die Läsionen haben sich mit einem Begleitödem von der rechten Schulter bis zum Ohr ausgebreitet. Zusätzlich klagt der Patient über eine neu aufgetretene Hörminderung, heftigen Schwindel und Kopfschmerzen. Die Ärzte vor Ort bemerken eine psychomotorische Verlangsamung und Gangataxie. Außerdem hängt als Zeichen einer Fazialisparese der rechte Mundwinkel herab, schreiben Dr. Sabine Galland von der Universitätsklinik Lausanne und ihre Kollegen.
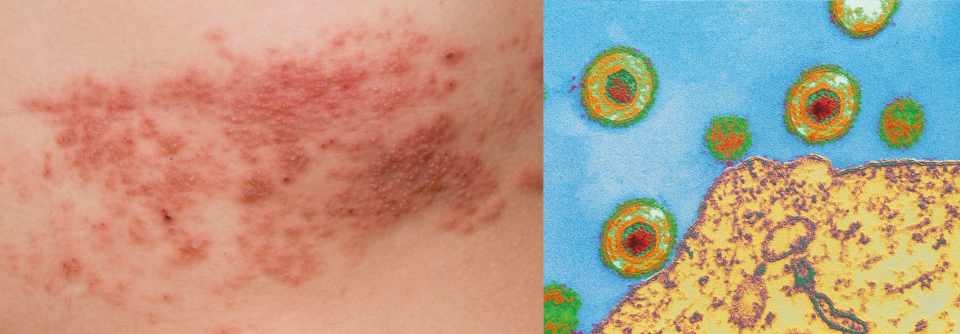
Aufgrund des über mehrere Dermatome (C2–C5) ausgedehnten bläschentragenden und schmerzhaften Exanthems vermuten die Kollegen bei dem Mann eine Gürtelrose. Seine rechte Ohrmuschel ist so stark geschwollen, dass sie den äußeren Gehörgang verschließt. Die neurologischen Symptome werten die Ärzte als typische Komplikation. Bestätigt wird ihre Einschätzung durch einen positiven Tzanck- und PCR-Test.
Der Patient hatte zuvor Anti-Aging-Spritzen erhalten
Das eingangs diagnostizierte allergische Kontaktekzem kann zwar auch Bläschen auslösen, ist aber nicht schmerzhaft. Eine Reaktivierung von HSV-1 als weitere mögliche Differenzialdiagnose ist nicht auf Dermatome begrenzt. Eine Ohrmuschel-Peritonitis lässt sich zwar mit dem diffusen Ödem, Erythem und den starken Schmerzen vereinbaren, zeigt aber keine Bläschenbildung.
Eine gezielte Anamnese ergibt, dass sich der Patient kurz zuvor als „Anti-Aging-Kur“ Stammzellinjektionen verabreichen ließ, die möglicherweise Kortikoide enthielten. Auch die dreitägige Steroidbehandlung unter der Annahme einer Allergie könnte den Zoster-Verlauf verschlimmert haben, vermuten die Schweizer Kollegen. Eine Immunsuppression, nach der man bei starken Beschwerden oder unter 50-Jährigen suchen sollte, besteht nicht.
Ansteckungen verhindern
- Bei einer disseminierten Gürtelrose müssen Vorkehrungen gegen eine Übertragung durch Berührung oder Atemluft getroffen werden. Diese gilt es über mindestens fünf Tage einzuhalten, bis sich keine neuen Bläschen mehr bilden.
- Auch eine lokalisierte Gürtelrose kann bei direkter Berührung der Bläschen mit den Händen übertragen werden, ebenso über indirekten Kontakt mit kontaminierten Gegenständen. Deshalb sollte man die Läsionen abdecken, weitere Schutzmaßnahmen sind allerdings nicht erforderlich.
- Wenn neue Läsionen auftreten, ist die Gürtelrose eventuell länger als sieben Tage ansteckend.
Intravenöse Therapie mit Aciclovir und Prednison
In dieses Ganglion münden die Äste des N. facialis, wodurch sich das reaktivierte Virus auf den N. vestibulocochlearis ausbreiten kann. Behandelt wird das Ramsay-Hunt-Syndrom üblicherweise über 7–10 Tage mit Valaciclovir. In Fällen wie dem des 84-Jährigen mit Schwindel, Tinnitus und Hörverlust greift man auf eine intravenöse Kombinationstherapie zurück. Mittel der Wahl sind Aciclovir (z.B. 3 x täglich 10–15 mg/kgKG) plus Prednison (5 Tage, 1 mg/kgKG). Zentralnervöse neurologische Komplikationen (Meningitis, Enzephalitis, Myelitis) erfordern eine verlängerte intravenöse Therapie über 10–14 Tage. Einige Tage später fällt den Ärzten eine Hypophonie mit Dysarthrie auf, außerdem besteht eine rasch zunehmende Atemdepression. Sie verlegen den Patienten kurzfristig auf die Intensivstation. Als Ursache wird ein Fortschreiten der Polyneuritis angenommen mit Beteiligung der Hirnnerven VII bis X und des Zwerchfells. Es besteht also ein disseminierter Zoster (mehr als drei Dermatome) – bzw. ein Zoster multiplex. Der 84-jährige Patient überlebt dank einer Intensivtherapie. Trotz der einmonatigen stationären Behandlung und einer anschließenden Reha behält er aber schwere Gangstörungen und Neuralgien zurück, die auf Antidepressiva, Gabapentin, Pregabalin und Opioide nur unzureichend ansprechen.Quelle: Galland S et al. Swiss Med Forum 2020; 20: 114-118; DOI: 10.4414/smf.2020.08329
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).