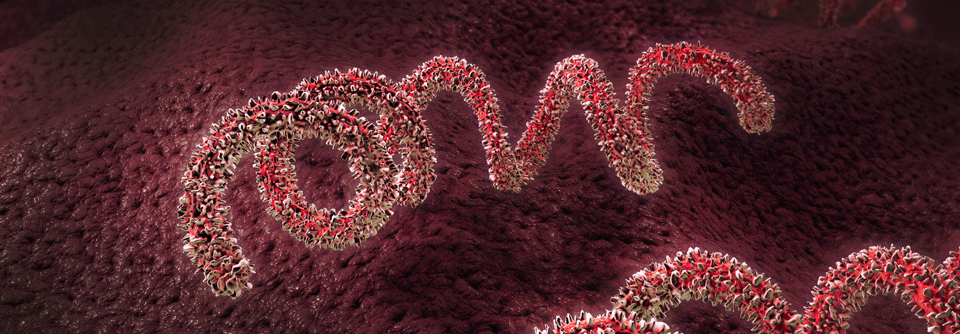
Neurosyphilis: Schlaganfall, Epilepsie und Psychosyndrom als Symptome
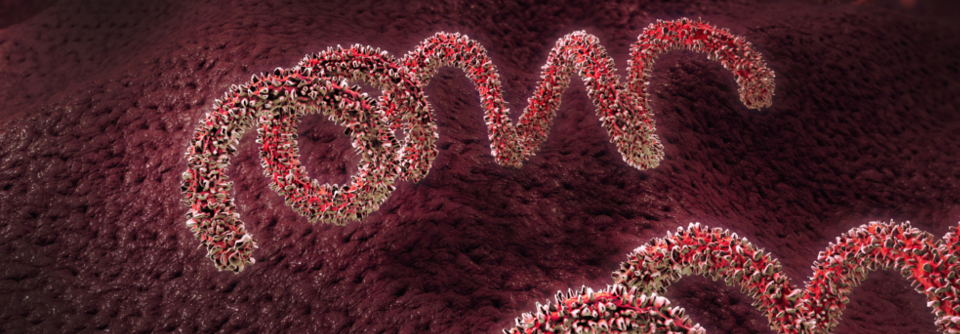
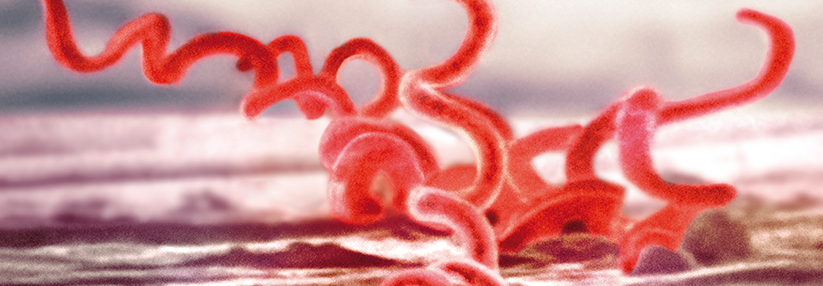 Das schraubenförmig gewundene Bakterium Treponema pallidum ist der Verursacher der Syphilis.
© Science Photo Library/CDC
Das schraubenförmig gewundene Bakterium Treponema pallidum ist der Verursacher der Syphilis.
© Science Photo Library/CDC
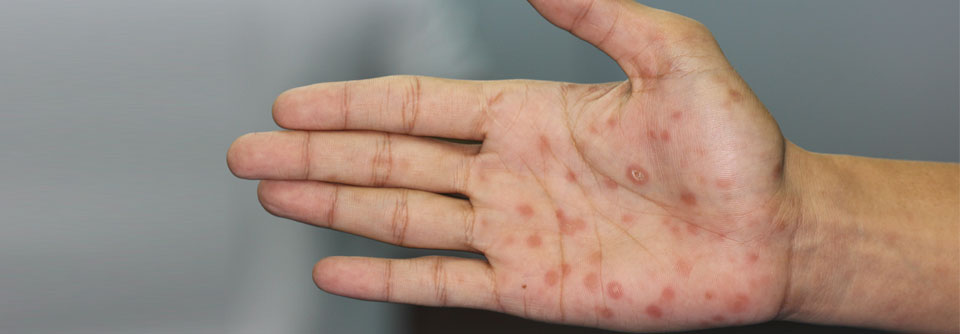
Bei 60–70 % der Patienten mit Syphilis bleibt der Primäraffekt mit schmerzlosem Ulkus und Lymphadenopathie das einzige Krankheitszeichen. Kommt es zu hämatogener und lymphogener Aussaat, spricht man von der Sekundärsyphilis mit einem möglichen Befall zahlreicher Organe. Schon in diesem Stadium kann sich die „frühe Neurosyphilis“ in Form der syphilitischen Meningitis entwickeln, heißt es in der aktuellen Leitlinie der DGN* unter Federführung von Professor Dr. Matthias Klein, Neurologische Klink am Klinikum der Universität München. Typisch dafür sind Kopfschmerzen, Übelkeit/Erbrechen, Meningismus und Hirnnervenläsionen einschließlich Befall des N. opticus.
Die meningovaskuläre Neurosyphilis wird sowohl zur „frühen“ als auch zur „späten“ Neurosyphilis gezählt, da sie nach einigen Monaten aber auch nach Jahren noch auftreten kann. Sie gehört heute zu den häufigsten Manifestationen der Neurolues und bietet als „great imitator“ eine klinisch breit gefächerte Symptomatik einschließlich ischämischer Schlaganfälle, symptomatischer Epilepsie und hirnorganischer Psychosyndrome. Bei Schlaganfällen jüngerer, vor allem männlicher Patienten ohne sonstige kardiovaskuläre Risikofaktoren sollte man immer daran denken.
Auch die seltenen syphilitischen Gummen – von den Meningen ausgehende raumfordernde Granulome – können im Zuge der frühen und späten Neurosyphilis auftreten. Bei Letzterer gehören sie zum klassischen Bild.
Eine PCR für den Nachweis des Erregers wird nicht empfohlen
Kennzeichnend für die späte Form sind außerdem eine chronisch-progrediente dorsale Radikuloganglionitis (tabische Neurosyphilis oder Tabes dorsalis) sowie die paralytische Neurosyphilis als Form einer chronisch progredienten Enzephalitis mit zunehmenden kognitiven Defiziten und Demenzentwicklung. Von einer asymptomatischen Neurosyphilis spricht man, wenn eine positive Syphilis-Serologie und die typischen Liquorbefunde vorliegen, entsprechende Symptome aber fehlen.
Der direkte Erregernachweis mittels PCR im Liquor gelingt aufgrund der geringen Erregerdichte nur selten und wird daher von den Experten nicht empfohlen. Bei klinischem Verdacht auf eine Neurosyphilis sollte zunächst ein Syphilis-Suchtest nach spezifischen Antikörpern erfolgen. Dazu gehören der Treponema-pallidum-Partikelagglutinationstest (TPPA), Treponema-pallidum-Hämagglutinationstest (TPHA) und der Treponema-pallidum-Latexagglutinationstest (TPLA). Positive Befunde lassen sich dann mit dem Fluoreszenz-Treponema-Antikörper-Absorptionstest (FTA-Abs-Test) oder durch den Nachweis spezifischer IgG- oder IgM-Antikörper mittels ELISA bestätigen. Ein positiver Antikörpertest allein sagt aber noch nichts über die Krankheitsaktivität aus, da es sich dabei auch um die „Seronarbe“ einer ausgeheilten Erkrankung handeln kann.
Nächster Schritt bei positivem Antikörpertest: die Liquordiagnostik. Sie umfasst die Bestimmung von Zellzahl, Protein, Laktat und/oder Liquor-Serum-Glukose-Quotient, Liquorproteinen nach Reiber (Albumin-Quotient, IgG-, IgA- und IgM-Quotient) sowie dem Liquor-Serum IgG-Index für spezifische Antikörper gegen Treponema pallidum. Typisch für Neurosyphilis sind Zellzahlerhöhung und Blut-Liquor-Schrankenstörungen mit erhöhten Liquor-Proteinwerten. Der Nachweis einer intrathekalen Antikörperproduktion stützt die Diagnose, bei ansonsten unauffälligem Titer steckt aber möglicherweise auch dahinter eine Seronarbe. Hohe Spezifität hat ein positiver Venereal-Disease-Research-Laboratory(VDRL)-Test im Liquor. Ein negativer Test ist aber kein Ausschlusskriterium.
Zerebrale Bildgebung ist zusätzlich sinnvoll
Von einer wahrscheinlichen Neurosyphilis geht man aus, wenn zwei der Punkte 1–3 sowie Punkt 4 erfüllt sind
- neurologisch-psychiatrische Auffälligkeiten mit subakutem oder chronisch progredientem Verlauf sowie Phasen von Verschlechterung und Teilremission
- typische pathologische Liquorbefunde
- günstige Beeinflussung von Verlauf und/oder Liquorbefunden durch geeignete Antibiotika
- positiver TPHA- (oder TPPA-)und FTA-Abs-Test im Serum
Bei dringendem Verdacht empfehlen die Autoren der Leitlinie zusätzlich eine zerebrale Bildgebung, vorzugsweise die Magnetresonanztomographie. Sicher ist die Diagnose bei Nachweis einer intrathekalen spezifischen Antikörperproduktion und positivem VDRL-Test im Liquor.
Therapie der ersten Wahl ist in allen Stadien die hoch dosierte Gabe von intravenösem Penicillin G (4 x 6 Mio. IE, 5 x 5 Mio. IE oder 3 x 10 Mio. IE pro Tag) über 14, mindestens aber 10 Tage. Dies gilt auch für die asymptomatische Neurosyphilis und bei HIV-Koinfektion. Eine Alternative stellt die intravenöse Gabe von 2 g/d Ceftriaxon über 14 Tage oder mit Einschränkungen (keine randomisierten Studien) die Gabe von Doxycyclin (2 x 200 mg/d über 28 Tage) dar. Bei gutem klinischem Ansprechen sollte nach drei bis sechs Monaten eine Liquorkontrolle erfolgen.
Bei einer raschen und suffizienten Antibiotikatherapie sind Todesfälle durch Syphilis heute selten. Bei der Neurolues bleiben aber häufig residuelle neurologische Symptome zurück.Maria Weiß
* Deutsche Gesellschaft für Neurologie
Quelle: S1-Leitlinie „Neurosyphilis“ AWMF-Register-Nr. 030/101
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).