Steroid früh, Theophyllin nie: Neues Stufenschema in der aktualisierten Asthma-Leitlinie
 Bei der Behandlung von Asthma geht man laut neuer Leitlinie weiterhin am besten nach dem Stufenschema vor.
© fotolia/luismolinero
Bei der Behandlung von Asthma geht man laut neuer Leitlinie weiterhin am besten nach dem Stufenschema vor.
© fotolia/luismolinero
Die frisch publizierte deutsche Asthma-Leitlinie* bietet für Theophyllin kaum noch Platz. Im Gegensatz zu den internationalen GINA**-Empfehlungen habe man sich bewusst dazu entschlossen, das Antiasthmatikum nicht mehr aufzunehmen, sagte Leitlinienkoordinator Professor Dr. Roland Buhl, III. Medizinische Klinik der Universitätsmedizin Mainz, auf dem 14. Pneumologie-Update-Seminar.
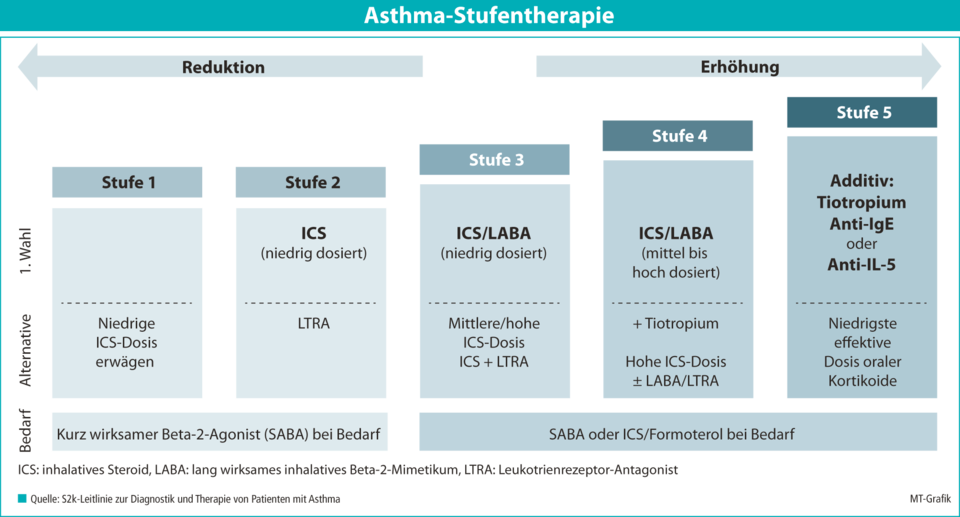
Ausnahmen bestätigten zwar die Regel und im Begleittext der Empfehlungen tauche die Substanz noch auf, er selbst mute sie seinen Patienten jedoch nicht mehr zu. Keinen Interpretationsspielraum gewährt die neue Leitlinie in puncto Therapieabfolge. Das Stufenschema gilt auch 2017 als Wegweiser der medikamentösen Behandlung. Abhängig vom Schweregrad der Erkrankung geben die Experten in fünf Stufen klare Empfehlungen.
Stufe 1: Nach Bedarf reicht auf Stufe 1 für Patienten mit seltenen Beschwerden (z.B. ≤ 2x/Woche tagsüber) ein kurz wirksamer Beta-2-Agonist (SABA). Treten die Symptome häufiger auf, sollten zusätzlich niedrig dosierte inhalative Steroide (ICS) erwogen werden. Auf dem Pneumo-Update erinnerte Prof. Buhl in diesem Zusammenhang noch einmal an die Ergebnisse der placebokontrollierten START-Studie. Eine einmal tägliche Therapie von 400 µg Budesonid senkte das Risiko schwerer asthmabezogener Ereignisse (z.B. Notfallbehandlung) bei leichtgradigem Asthma. Ebenso reduzierte sich die Verschlechterung der Lungenfunktion, während sich die Symptomkontrolle in allen untersuchten Patientengruppen verbesserte.
Im Begleittext listet die Leitlinie zur Symptomkontrolle in Einzelfällen noch inhalative, rasch wirksame Anticholinergika wie Ipratropium, orale Beta-2-Sympathomimetika und eben Theophyllin auf. Diese Alternativen weisen allerdings im Vergleich zu SABA und ICS einen verzögerten Wirkeintritt und größeres Nebenwirkungspotenzial auf.
Stufe 2: Ab Stufe 2 (Bedarfsmedikation mehr als zweimal wöchentlich erforderlich) sehen die Experten neben dem SABA eine regelmäßige ICS-Gabe in niedriger Dosis vor. Eine weniger effektive Alternative bildet der Leukotrienrezeptor- Antagonist (LTRA) Montelukast. Hierzulande ist er in dieser Indikation als Monotherapie bislang nur für Kinder zugelassen.
Stufe 3: Ab Stufe 3 ergänzt ein lang wirksamer Beta-2-Agonist (LABA) das niedrig dosierte ICS. Die Empfehlung zur Bedarfsmedikation sieht nun vor, dass neben SABA auch eine fixe Kombination aus ICS und dem LABA Formoterol zum Einsatz kommen kann – die (S)MART***-Therapie. Sollten schwere LABA-Nebenwirkungen auftreten, rät die Leitlinie zum Austausch gegen das lang wirksame Anticholinergikum (LAMA) Tiotropium, das in dieser Indikation allerdings in Deutschland keine Zulassung besitzt. Bevor man die nächsthöhere Therapiestufe erwägt, appellierte Prof. Buhl, die Inhalationstechnik und Therapietreue ebenso wie bisher vielleicht unbekannte inhalative Noxen des Patienten noch einmal zu überprüfen.
Stufe 4 sieht mindestens zwei Langzeittherapeutika vor. Dafür gibt es zwei bevorzugte Optionen:
- die fixe Kombination eines niedrig dosierten ICS mit dem LABA Formoterol zur Langzeit- und Bedarfstherapie oder
- die regelmäßige Langzeittherapie mit einer fixen Kombination einer mittleren oder hohen ICS-Dosis mit einem LABA und die bedarfsweise Anwendung eines kurz wirksamen SABA
Eine Erhöhung des ICS zeigt jedoch meist nur geringe zusätzliche Effekte – dafür steigt das Nebenwirkungspotenzial. Wird trotz einer LABA/ICS-Behandlung mit ≥ 800 µg Budesonid/Tag oder Äquivalent nur eine unzureichende Asthmakontrolle erreicht und gab es mindestens eine Exazerbation im letzten Jahr, steht additiv Tiotropium als bronchodilatatorische Langzeittherapie zur Verfügung.
Stufe 5: Persistieren die Symptome und Exazerbationen weiterhin, wird gemäß Leitlinie auf Stufe 5 zusätzlich Tiotropium oder ein Biologikum empfohlen. Zur Auswahl stehen das Anti-IgE Omalizumab für das allergische Asthma sowie die beiden Anti-IL-5-Antikörper Mepolizumab und Reslizumab für die eosinophile Form. Dazu Prof. Buhl: „Zwei Botschaften sollten Sie sich merken. Erstens: Omalizumab bleibt über viele Jahre unverändert wirksam. Zweitens: Nach Absetzen des Anti-IgE zeigt sich kein bleibender ‚disease modifying effect‘.“
Orale Steroide nur, wenn es gar nicht anders geht
In Kürze steht diesen Patienten ein drittes Biologikum zur Verfügung, führte der Pneumologe aus. Benralizumab richtet sich ebenfalls gegen den IL-5-Rezeptor. Für eine leichte bis mittelschwere Symptomatik bisher wenig überzeugend, senkte es bei schwergradigem eosinophilem Asthma in klinisch relevantem Ausmaß die erforderliche Dosis oraler Kortikoide. Prof. Buhl betonte aber mehrfach, diese nur noch dann zu geben, wenn es gar nicht mehr anders geht. „Und dann in der niedrigsten effektiven Dosis.“
* S2k-Leitlinie zur Diagnostik und Therapie von Patienten mit Asthma; AWMF-Register Nr.: 020-009, www.awmf.org
** Global Initiative for Asthma
***(Single inhaler) Maintenance and Reliever Therapy
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).