Cartoon Medizin und Markt
Wenn die Leber aufs Hirn schlägt
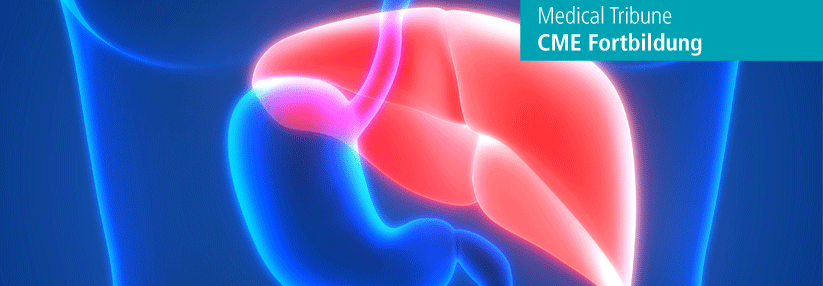 Vier von fünf Patienten mit Leberzirrhose entwickeln im Verlauf eine minimale hepatische Enzephalopathie.
© iStock/magicmine
Vier von fünf Patienten mit Leberzirrhose entwickeln im Verlauf eine minimale hepatische Enzephalopathie.
© iStock/magicmine
Etwa eine Million Patienten mit Leberzirrhose leben in Deutschland. Vier von fünf Betroffenen entwickeln im Verlauf eine minimale hepatische Enzephalopathie (mHE oder Stadium 0), die sich bei etwa der Hälfte manifestiert, sagte Privatdozent Dr. Tobias Müller von der Medizinischen Klinik mit Schwerpunkt Hepatologie und Gastroenterologie, Campus Virchow Klinikum an der Berliner Charité. Das reduziert zum einen die Lebenserwartung, aber auch die Lebensqualität erheblich.
Eine minimale HE kennzeichnet sich durch Konzentrations- und Aufmerksamkeitsstörungen, Merkschwierigkeiten, abnehmende Reaktionsgeschwindigkeit und Antriebsminderung. Oft nehmen Patienten das selbst kaum wahr, sind aber bereits durch eine geminderte Fahrtüchtigkeit mit erhöhter Unfallgefahr gefährdet, warnte der Experte. Auf dieses Risiko müsse man die Patienten hinweisen. Auch Lebensqualität und Arbeitsfähigkeit leiden in diesem Stadium, Angehörige berichten oft von Wesensveränderungen.
Entgiftung im Hirn führt zu osmotischem Stress und Ödem
In höheren Stadien kommt es zu Störungen der Bewusstseinslage mit zunehmendem Schlafbedürfnis, des Antriebs sowie Problemen mit der Feinmotorik, Leistungsfähigkeit und Orientierung. Letztlich folgen Verwirrtheit und Koma.
Als Hauptursache der hepatischen Enzephalopathie gilt ein eingeschränkter Ammoniakstoffwechsel. Da Patienten mit Leberzirrhose häufig auch eine gestörte Nierenfunktion und aufgrund von Mangelernährung eine verminderte Muskulatur aufweisen, bleibt für den Abbau des giftigen Stoffwechselprodukts meist nur das Gehirn. Hier führt die Detoxikation in den Astrozyten zu osmotischem Stress und Hirnödem, erklärte der Hepatologe.
Oftmals bringen zusätzliche prädisponierende Faktoren das System zum Entgleisen. Dazu gehören z.B. gastrointestinale Blutungen, eine erhöhte Proteinaufnahme, Dehydratation, Obstipation, Stoffwechselstörungen, Nierenfunktionsstörungen, Infektionen oder Medikamente wie Diuretika, Benzodiazepine oder Sedativa. Danach sollte man bei jeder Episode gezielt fahnden, betonte Dr. Müller.
Weil die Bestimmung von Ammoniakspiegeln im Blut als störanfällig gilt und nicht mit den Krankheitssymptomen korreliert, eignet sich die Methode in aller Regel nicht. Zum Nachweis einer minimalen HE kommen psychometrische Tests und die Bestimmung der Flimmerfrequenz infrage. In höheren Stadien stellt die Diagnose aufgrund der typischen Symptomatik meist kein Problem dar. Andere Ursachen von Hirnfunktionsstörungen wie Hypoxie, Elektrolytentgleisung, Urämie oder Delirium tremens muss man zuvor jedoch ausschließen.
Lactulose senkt die Produktion, LOLA fördert den Abbau
In der Therapie gilt es zunächst, jene auslösenden Ursachen zu identifizieren und gegebenenfalls zu behandeln. Ansonsten geht es vor allem darum, die Ammoniakproduktion zu drosseln und dessen Abbau zu fördern. Ein bewährtes Prinzip in der Akut- und Erhaltungstherapie ist die Gabe von Lactulose und L-Ornithin-L-Aspartat (LOLA). Lactulose reduziert die Ammoniakbildung im Darm, Kollegen sollten es so dosieren, dass die Patienten zwei bis drei breiige Stühle pro Tag haben.
LOLA fördert den Ammoniakabbau, wird in der Akutphase intravenös verabreicht und kann anschließend auf eine orale Erhaltungstherapie umgestellt werden. Sowohl Lactulose als auch orales LOLA lassen sich unter entsprechender Verschlüsselung erstatten. Dadurch lässt sich die Rezidivrate deutlich senken, erklärte Dr. Müller.
Sollten Lactulose und LOLA Unverträglichkeit hervorrufen oder unzureichend wirken, stellt das nicht-resorbierbare darmselektive Antibiotikum Rifaximin in der Rezidivprophylaxe eine gut wirksame Alternative dar, die man zur Therapieerweiterung nutzen kann.
Quelle: Vortrag „Die Hepatische Enzephalopathie frühzeitig erkennen und handeln − ein Update für die Praxis“, Medical-Tribune-Forum-CME, unterstützt von Merz Pharmaceuticals GmbH
Interesse an CME Fortbildung mit Medical Tribune?
veranstaltung@medical-tribune.de Termine, Themen und Anmeldung unter:
www.medical-tribune.de/fortbildung
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).