Cartoon Medizin und Markt
LOLA hält das Hirn intakt
 Ammoniakentgiftung forcieren, hepatische Enzephalopathie ausbremsen.
© iStock/FrankRamspott; MT
Ammoniakentgiftung forcieren, hepatische Enzephalopathie ausbremsen.
© iStock/FrankRamspott; MT
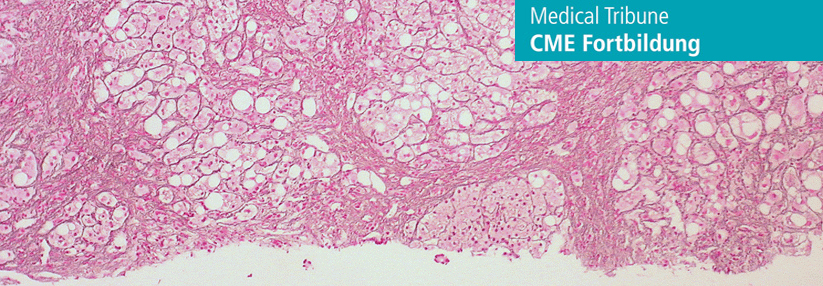
Die steigende Inzidenz der Leberzirrhose ist in erster Linie auf die übergewichtsbedingte Zunahme der hepatischen Steatosen zurückzuführen. Schon 70–80 % der adipösen Kinder weisen eine nicht-alkoholische Fettlebererkrankung (NAFLD) auf. Die Bedeutung von Virushepatitiden als Ursache der Zirrhose hingegen hat abgenommen; diese Erkrankungen hat man heutzutage recht gut durch Impfungen und direkt antiviral wirkende Medikamente im Griff. Auch übermäßiger Alkoholkonsum spielt anteilsmäßig eine zunehmend geringere Rolle.
Dennoch müssen alle diese Ursachen und einige andere, seltenere Gründe wie die Hämochromatose differenzialdiagnostisch im Blick behalten werden, sagte Professor Dr. Dr. Manfred Gross vom Internistischen Klinikum München Süd.
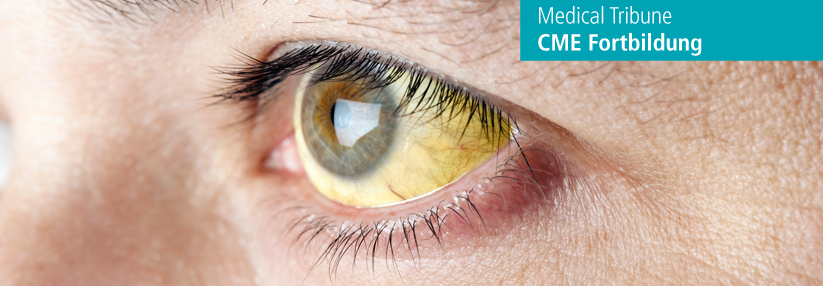
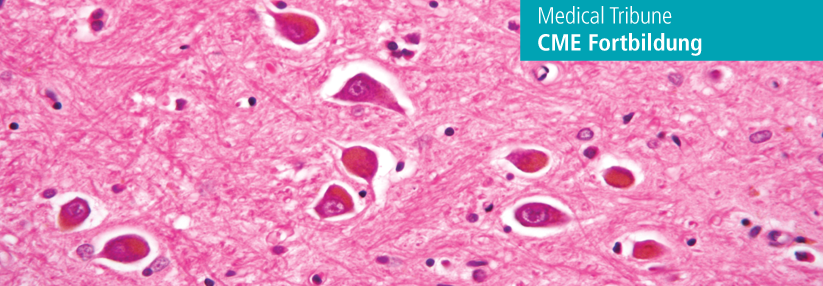
„Unabhängig von der Ursache haben wir zehn bis zwanzig Jahre Zeit, um bei der Entstehung einer Leberzirrhose einzugreifen“, beschrieb der Referent. Bis dann zirrhosebedingte Komplikationen wie die hepatische Enzephalopathie eintreten, vergehen noch einmal fünf bis zehn Jahre. Diese Folgeerkrankung ist eine potenziell reversible Funktionsstörung des Gehirns, die sich aufgrund der unzureichenden Entgiftungsfunktion der Leber entwickelt, erläuterte der Experte. Durch Ammoniak, entzündliche Prozesse und oxidativen Stress werden eine Schwellung der Astrozyten und ein Hirnödem getriggert.
Messung des Ammoniakspiegels nicht sinnvoll
Die Symptome der manifesten Erkrankung reichen je nach Schweregrad von Müdigkeit, Rechenschwäche über Lethargie und Verwirrtheit bis hin zum Koma. Es gibt auch eine minimale Form, der man nur durch spezielle Testverfahren auf die Spur kommt. Aber auch die neuropsychometrischen Veränderungen der minimalen hepatischen Enzephalopathie sind keineswegs harmlos, stellte der Referent klar. Diese Patienten verursachen zum Beispiel deutlich mehr Verkehrsunfälle.
Bei entsprechendem Verdacht helfen Zahlenverbindungstest, Liniennachfahrtest oder Animal-Naming-Test, neuropsychiatrische Defizite frühzeitig aufzudecken. Den Ammoniakspiegel zu messen ist nicht sinnvoll, da er nicht gut mit dem Grad der hepatischen Enzephalopathie korreliert.
Keine Proteinrestriktion, keine Fastendiät!
Interesse an CME-Fortbildung mit Medical Tribune?
www.medical-tribune.de/fortbildung oder per E-Mail:
veranstaltung@medical-tribune.de
Quelle: Medical Tribune Fortbildung kompakt Allgemeinmedizin/Innere Medizin am 26.09.2020 in München, unterstützt von Merz Pharmaceuticals GmbH
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).