Wenn IgG4-Antikörper in die Gänge kommen
 Immunglobulin-assoziierte Cholangitis trifft vor allem ältere Männer
© fotolia/YakobchukOlena
Immunglobulin-assoziierte Cholangitis trifft vor allem ältere Männer
© fotolia/YakobchukOlena
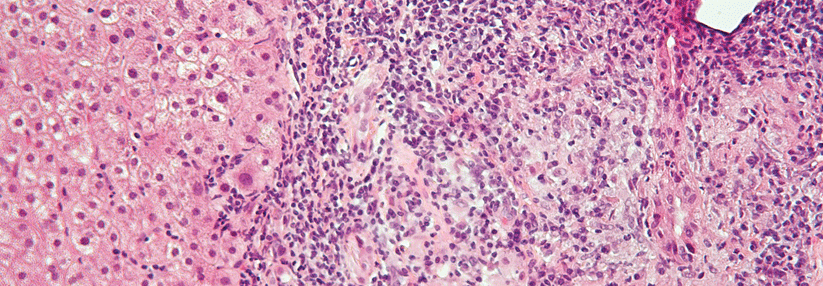
Meist manifestiert sich die IgG4-assoziierte Cholangitis (IAC) mit Verschlussikterus, Gewichtsabnahme und abdominellen Beschwerden. Der typische IAC-Patient ist über 60 Jahre alt, Männer trifft die chronisch-entzündliche, fibrosierende Erkrankung der Gallenwege achtmal häufiger als Frauen. Auch Umweltfaktoren scheinen eine Rolle zu spielen: In Kohorten fiel eine vermehrte berufliche Exposition gegenüber Lösungsmitteln, Industriestaub und -ölen sowie Pestiziden auf, heißt es in der aktuellen S2k-Leitlinie „Autoimmune Lebererkrankungen“, die unter Federführung der DGVS* entstand.
Nicht allein auf den IgG4-Titer verlassen
In 50–80 % der Fälle tritt die IAC in Kombination mit der ebenfalls…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.