Wiederauferstehung des Belastungs-EKGs
Alle Patienten mit Krankheitsbild Detailseitekoronarer Herzkrankheit (KHK) brauchen eine medikamentöse Therapie mit ASS und Statinen, um das Ereignisrisiko zu senken. Aber nicht alle brauchen eine invasive Diagnostik und Revaskularisation, wie Professor Dr. Stephan Achenbach, Medizinische Universitätsklinik Erlangen, ausführte. Als erster Schritt muss die „klinische Wahrscheinlichkeit“ einer KHK aufgrund von Symptomatik, Alter und Geschlecht ermittelt werden. Liegt sie unter 15 % (z.B. eine Frau unter 60 Jahren mit atypischer Symptomatik), ist keine weitere Diagnostik erforderlich – das Risiko falsch positiver Ergebnisse wäre viel größer als die Wahrscheinlichkeit, wirklich eine KHK zu entdecken.
Koronarstenosen und Ischämien müssen abgeklärt werden
Bei höherer Prätest-Wahrscheinlichkeit muss geklärt werden, ob relevante Koronarstenosen vorliegen und eine Ischämie besteht. Stenosen lassen sich eventuell auch nicht invasiv mittels CT-Koronarangiographie dokumentieren. Dieses Vorgehen kommt bei Patienten, die folgende Kriterien aufweisen, am ehesten in Betracht:
- kein relevantes Übergewicht
- Sinusrhythmus, der auf eine Frequenz unter 60 pro Minute gesenkt werden kann
- Gefäße nicht stark verkalkt
- Kontrastmittel werden vertragen
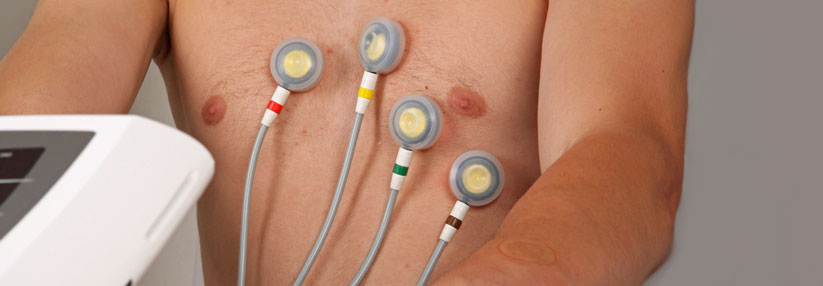
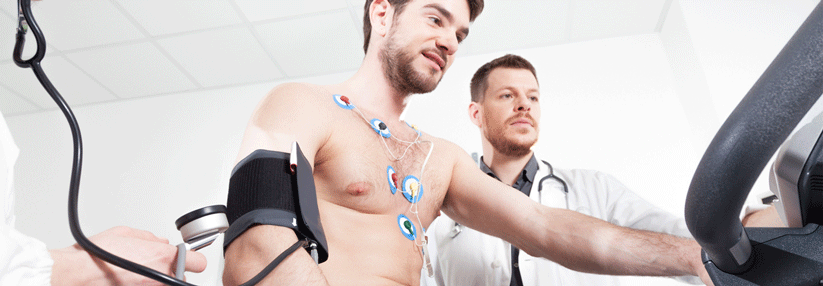
Das Belastungs-EKG hat als Methode zum Ischämie-Nachweis heute „eigentlich“ ausgedient: Denn nach neueren Daten weist es nur eine Sensitivität von 45–50 % auf. Demgegenüber kann die Stress-Echokardiographie mit Werten von 80–85 % aufwarten. Wenn es machbar ist, sollte man deshalb das Stress-Imaging bevorzugen. Das gilt umso mehr, je höher die Prätest-Wahrscheinlichkeit für eine KHK ist.
„Man hofft immer auf Klärung durch das Belastungs-EKG, die man aber im klinischen Alltag selten bekommt“, kommentierte Prof. Achenbach. Zeigt der Patient keine massive ST-Streckensenkung, lassen sich wenig Schlüsse auf eine Ischämie ziehen. Allerdings gewinnt man einen groben Eindruck von der Belastbarkeit des Patienten. Auch die Blutdruckreaktion oder eventuelle Rhythmusstörungen sind klinisch interessante Hinweise.
Invasive Koronarangiographie mit Revaskularisation
Wir sollten das Belastungs-EKG deshalb doch noch nicht ganz „ad acta“ legen. Das gilt auch deshalb, weil es sich kaum realisieren lässt, bei jedem Patienten ein Stress-Echo durchzuführen. Ist eine Ischämie bzw. KHK bestätigt, wird eine antiischämische und prognoseverbessernde Medikation eingeleitet.
Doch was ist zu tun, wenn die Ischämie mehr als 10 % des Myokards erfasst oder die CT-Angiographie anatomisch ungünstige Stenosen zeigt – das heißt eine signifikante Stenose des linken Hauptstamms oder eine Mehrgefäßerkrankung mit proximaler RIVA-Stenose? In diesen Fällen sollte eine invasive Koronarangiographie mit Revaskularisation erfolgen. Denn Patienten haben ein hohes Risiko und profitieren von der Revaskularisation. Eine invasive Diagnostik sollte auch erfolgen, wenn Betroffene trotz medikamentöser Therapie weiterhin Symptome zeigen.
Quelle: 81. Jahrestagung der Deutschen Gesellschaft für Kardiologie – Herz- und Kreislaufforschung e.V.
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).