Diabetisches Fußsyndrom Dr. Michael Eckhard von der AG Diabetischer Fuß über falsche Anreize beim DFS
 Der frisch gewählte Vorstand der AG Diabetischer Fuß der DDG (v.l.): Dr. Ulrike Schmitz, Jonas Kortemeier, Dr. Karl Zink, Dr. Michael Eckhard, Dr. Sibylle Brunk-Loch, Leo Lelgemann und Claudia Fischer. Nicht im Bild: Sabine Karl-Greubel und Dr. Florian Thienel.
© C. Maurer Fachmedien
Der frisch gewählte Vorstand der AG Diabetischer Fuß der DDG (v.l.): Dr. Ulrike Schmitz, Jonas Kortemeier, Dr. Karl Zink, Dr. Michael Eckhard, Dr. Sibylle Brunk-Loch, Leo Lelgemann und Claudia Fischer. Nicht im Bild: Sabine Karl-Greubel und Dr. Florian Thienel.
© C. Maurer Fachmedien
Zwei Tage Fokus auf den Diabetischen Fuß. Was war für Sie gesundheitspolitisch relevant?
Dr. Eckhard: Bei der Tagung konnten die anwesenden Expert*innen gleich am ersten Tag von einem gesundheitspolitischen Erfolg berichten, denn in Berlin ist es gelungen, einen Strukturvertrag zu implementieren, der eine Vergütung der DFS-Versorgung vor allem im ambulanten Sektor ermöglicht. Dieser bildet die strukturierte und qualifizierte Vorbeugung und Behandlung des Diabetischen Fußsyndroms so ab, dass die Behandlung nicht nur der Idealismus einiger weniger Fußbehandler*innen bleibt, sondern eine hohe Behandlungsqualität für die Patient*innen ermöglicht. Wenn wir eine nachhaltige Verbesserung der DFS-Versorgung wollen, muss deren Gegenfinanzierung solide sein. Qualität muss sich langfristig auszahlen. Unsere Jahrestagung machte einmal mehr deutlich, wo noch reichlich Probleme zu lösen und Aufgaben zu bearbeiten sind.
Und wo sehen Sie aktuell den größten Handlungsbedarf?
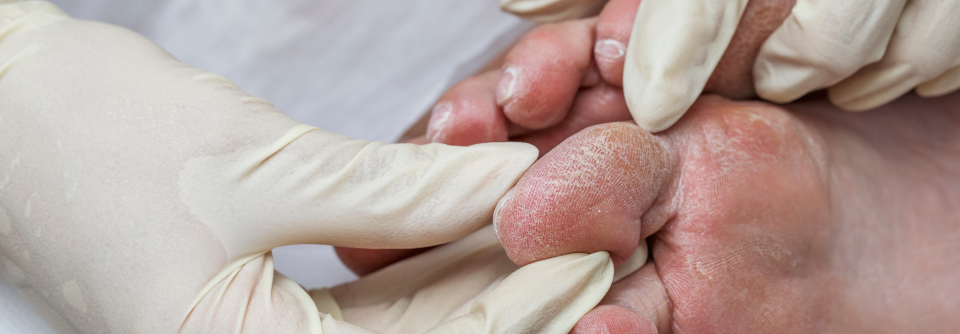
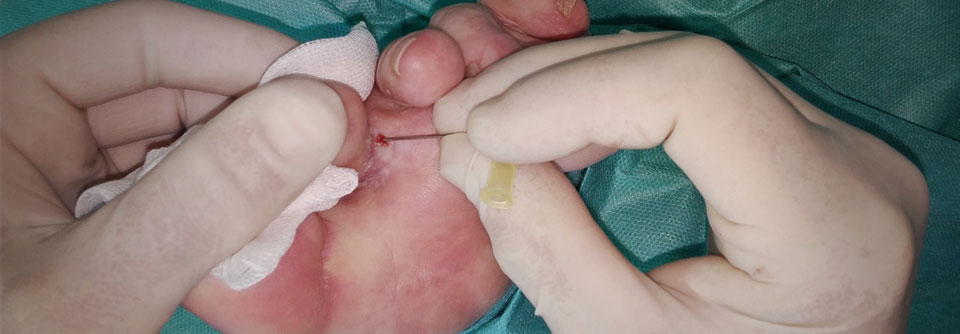
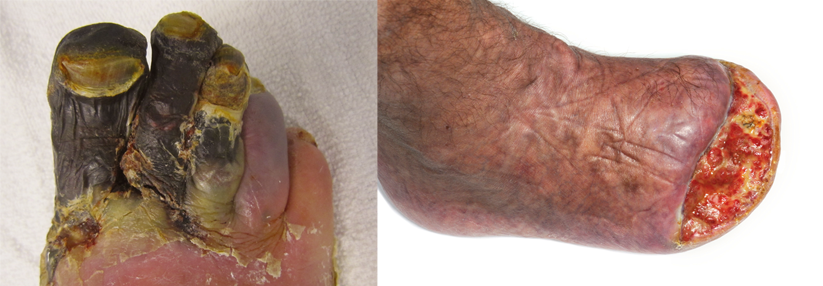
Dr. Eckhard: Patient*innen mit akutem (und chronischem) DFS werden immer noch viel zu oft viel zu spät spezialisierten Fußbehandlungseinrichtungen zugewiesen. Es wird leider vielfach geglaubt, das DFS sei nur eine Wunde am Fuß eines Menschen mit Diabetes – dabei werden die komplexen Zusammenhänge der verschiedenen Entitäten in Diagnostik und Therapie verkannt – zum Leidwesen der Betroffenen und der Solidargemeinschaft. Denn dieses Vorgehen kostet noch viel zu oft nicht nur Teile von Füßen oder gar ganze Füße und Beine, sondern uns alle auch sehr viel Geld.
Was gibt es Neues zur Vergütung des DFS?
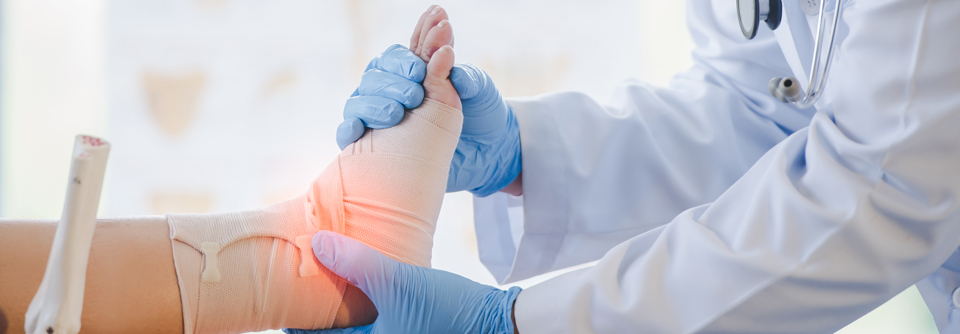
Dr. Eckhard: Bisher gibt es bei der Kostenerstattung zur DFS-Behandlung im DRG-System keine Differenzierung nach Struktur-, Prozess- und Ergebnisqualität. Stattdessen haben wir es mit Fehlanreizen zu tun: So „lohnt“ es sich für ein Krankenhaus aus finanziellen Gesichtspunkten unter Umständen eher, eine Amputation vorzunehmen, als mehrere Wochen lang Anstrengungen zu unternehmen, den Fuß bzw. das Bein zu erhalten, was erhebliche Ressourcen verbraucht, längere Verweildauern benötigt und sich am Ende nicht mehr kostendeckend abbilden lässt. Zudem ist es in der DFS-Behandlung bei der Abrechnung von stationären Leistungen bisher leider völlig egal, ob ein Patient oder eine Patientin in einer spezialisierten, bestenfalls zertifizierten Fußbehandlungseinrichtung behandelt wird oder nicht. Das muss sich ändern.
Die DDG hat hierzu kürzlich beim BfArM einen Antrag zur Implementierung einer Komplexpauschale DFS gestellt. Eine solche Komplexpauschale, geknüpft an Mindestanforderungen im Hinblick auf Struktur- und Prozessqualität, wäre ein Instrument, um die Qualität in der Versorgung zu fördern.
AG Diabetischer Fuß der DDG hat neuen Vorstand gewählt: Erster Sprecher bleibt Dr. Michael Eckhard
Von einer „großen Veränderung“ war die Rede bei der Vorstandswahl der AG Diabetischer Fuß, die bei der Mitgliederversammlung im Rahmen der diesjährigen Jahrestagung der AG in Berlin stattgefunden hat. Einige langjährige Wegbegleiter*innen stellten sich nicht mehr zur Wahl; Dr. Michael Eckhard bleibt weiter erster Sprecher der AG.
Die bisherigen Vorstandsmitglieder Dr. Michael Eckhard (1. Sprecher), Claudia Fischer und Dr. Karl Zink (Stellvertretende Sprecher), Dr. Sibylle Brunk-Loch (Schatzmeisterin) und Jonas Kortemeier (Schriftführer) stellten sich als Gruppe zur Wahl und wurden einstimmig in ihrem Amt bestätigt.
Auf eigenen Wunsch nicht mehr zur Wahl angetreten waren die bisherigen Vorstandsmitglieder Dr. Gerald Engels, Dr. Joachim Kersken, Podologin Elisabeth Dalick und Dr. Sybille Wunderlich. Neu in den Vorstand gewählt wurden der Orthopädieschuhmachermeister Leo Lelgemann, die Podologin Sabine Karl-Greubel sowie Dr. Ulrike Schmitz und Dr. Florian Thienel.
Was konnte die AG Fuß bislang hinsichtlich der Versorgungsengpässe beim DFS erreichen?
Dr. Eckhard: Seit nunmehr knapp 20 Jahren zertifiziert die AG Diabetischer Fuß in der DDG ambulante und stationäre Fußbehandlungseinrichtungen und fördert damit eines ihrer wichtigsten satzungsgemäßen Ziele: die DFS-Versorgung in Deutschland (nachhaltig) zu verbessern. So gibt es derzeit rund 300 solcher DDG akkreditierten Fußbehandlungseinrichtungen.
Im Kreise der Fachgesellschaften stellen wir sicher in mehrerlei Hinsicht eine Besonderheit dar: So sind wir nicht nur interdisziplinär (Diabetolog*innen, Gefäßchirurg*innen, Chirurg*innen, Angiolog*innen, Radiolog*innen etc.), sondern mit Podolog*innen, Orthopädieschuhmacher*innen und -techniker*innen, Wundexpert*in-nen, Diabetesberatungsberufen und weiteren Fachrichtungen auch klar interprofessionell aufgestellt.
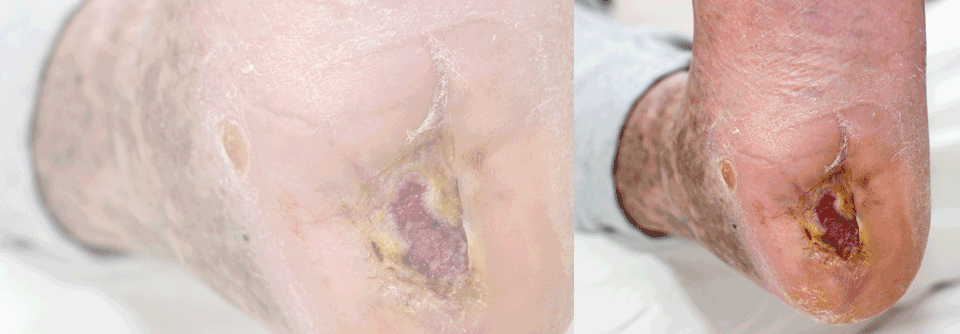
Nach nationalen als auch internationalen Studienergebnissen gibt es keinen Zweifel: Der Erfolg einer DFS-Behandlung sowie die Vermeidung von Rezidiven hängt maßgeblich davon ab, ob und wie früh ein Patient oder eine Patientin in ein solches strukturiertes und interprofessionell abgestimmtes Behandlungssetting kommt.
Deshalb ist die Forderung der International Working Group on the Diabetic Foot (IWGDF) auch ganz klar: Alle Menschen mit einem (akuten) DFS sollen einer dafür spezialisierten Behandlungseinrichtung zugewiesen werden – und zwar ohne Verzögerung! Dem gilt es, in Aufbau, Ausbau und Nachhaltigkeit spezialisierter Behandlungseinrichtungen in Deutschland Rechnung zu tragen – auch und insbesondere seitens der Gesundheitspolitik. Dafür treten wir, quasi als Anwälte unserer Patient*innen, ein. Dafür leisten wir als AG Fuß seit nunmehr als 30 Jahren strukturgebende und qualifizierte Arbeit – und das ehrenamtlich.
Bei der Tagung wurde auch ein neues Vorstandsteam gewählt. Was wird der neue Vorstand als Erstes anpacken und worauf liegt der Fokus in den nächsten Jahren?
Dr. Eckhard: Das wird die Aufgabe im Rahmen unseres Vorstandsmeetings in neuer Zusammensetzung sein: bisherige und neue Aufgaben sichten, sie dann nach Dringlichkeit und Ressourcen zu priorisieren und auch Zuständigkeiten (neu) zu definieren. Unsere Schwerpunkte orientieren sich dabei an unserem Motto: „DFS – Erforschen – Behandeln – Verhindern“, es geht darum, interdisziplinäre und interprofessionelle Behandlungsstrukturen zu fordern und zu fördern. Dafür braucht es aber dringend nachhaltige, qualitäts-adaptierte (Re-)Finanzierungsmodelle.