Arzt bemängelt Wissensdefizite bei der Sauerstofftherapie
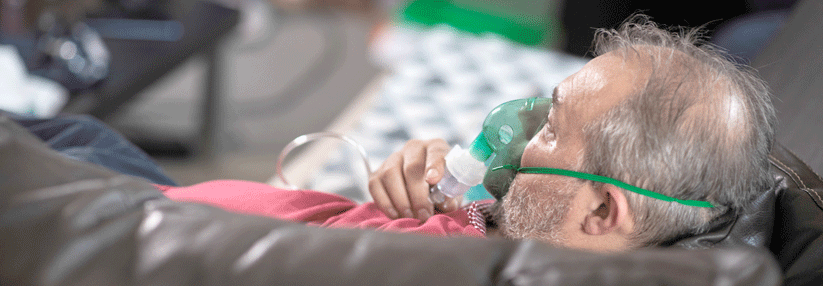
 Der Erfolg einer Langzeitsauerstofftherapie steht und fällt mit der zuverlässigen Handhabung der Geräte.
© spaghettikku – stock.adobe.com
Der Erfolg einer Langzeitsauerstofftherapie steht und fällt mit der zuverlässigen Handhabung der Geräte.
© spaghettikku – stock.adobe.com
Die korrekte Auswahl der Devices sowie die Schulung von Patienten, Angehörigen und Betreuern bestimmen maßgeblich den Therapieerfolg der Sauerstofflangzeittherapie. Mit den Systemen, die im Krankenhaus benutzt werden, kennen sich die Ärzte oft noch aus, aber nicht mit den Geräten für den Hausgebrauch. Viele sind daher nicht in der Lage, Patienten im Umgang mit den Systemen zu unterweisen oder Fragen zur Anwendung zu beantworten.
Das führt dazu, dass die Kranken mit der Therapie nicht zurechtkommen und keinen Nutzen aus ihr ziehen, so die Erfahrung von Professor Dr. Thomas Kallstrom, Chef der American Association für Respiratory Care in Irving. Er erläuterte, worauf es bei der Verordnung ankommt.
Zwar gibt es für die Sauerstofflangzeittherapie unzählige verschiedene Systeme, aber die lassen sich in drei große Gruppen unterteilen. Jede hat Vor- und Nachteile, die man kennen sollte.
1. Sauerstoffkonzentratoren
2. Sauerstoff-Druckflaschen
3. Flüssigsauerstoff
Quellen:
1. Gauthier A et al. Chronic Respir Dis 2019; 16: 1479972318767724; DOI: 10.1177/1479972318767724
2. Sculley J et al. American Thoracic Society International Conference 2019, A7466; DOI: 10.1164/ajrccm-conference.2019.199.1_MeetingAbstracts.A7466
Kongressbericht: ATS (American Thoracic Society) 2020 Virtual