Hautkrebs OP trifft weiterhin ins Schwarze
 Nicht nur die Primär-, sondern auch die Metastasenchirurgie hat beim malignen Melanom nach wie vor eine große Bedeutung.
© iStock/Malikov Aleksandr
Nicht nur die Primär-, sondern auch die Metastasenchirurgie hat beim malignen Melanom nach wie vor eine große Bedeutung.
© iStock/Malikov Aleksandr
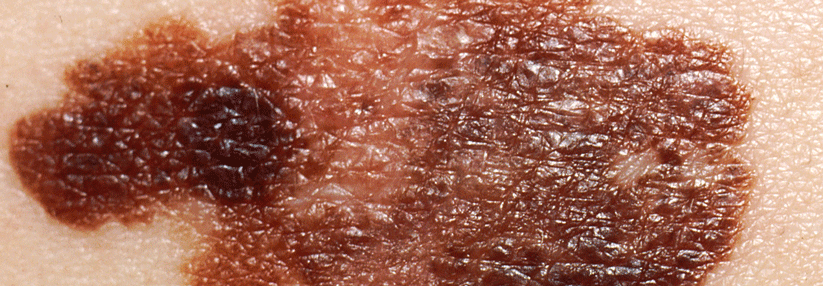
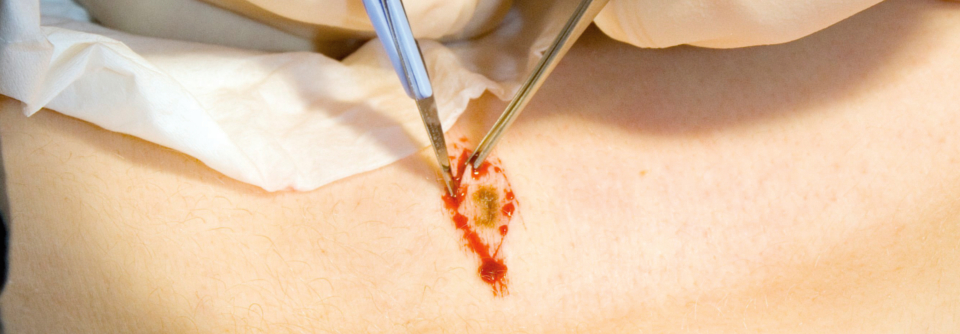
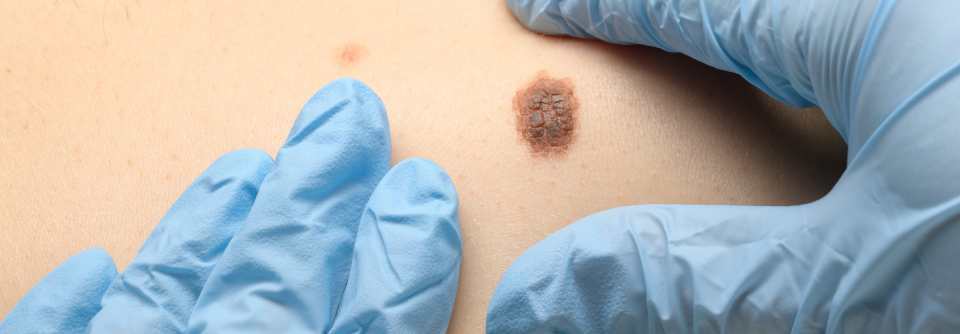
Erste Aufgabe des operativen Managements ist die histologische Sicherung des klinischen Melanomverdachts. Um den gesamten Tumor beurteilen zu können, wird eine komplette Exzision empfohlen, die in die Tiefe bis ins Fettgewebe reicht. Der laterale Sicherheitsabstand sollte maximal 5 mm betragen. Eine größere Distanz würde die Lymphabflusswege zerstören und das Auffinden des Wächterlymphknotens behindern.
Von einer Flachexzision rät Dr. Axel Mechlin von der Hautklinik am Klinikum Nürnberg ausdrücklich ab, weil dabei meist Tumorreste verbleiben und die feingewebliche Untersuchung erschwert wird. Bei großen, flächigen Melanomen in kritischer Lokalisation (z.B. Gesicht, Akren) kann zunächst eine Probebiopsie oder Teilexzision erfolgen, das verschlechtert die Prognose nicht. Ein klinisch eindeutiges Melanom darf bereits initial mit einem definitiven Sicherheitsabstand reseziert werden.
Das Einhalten eines Sicherheitsabstands zum Rand minimiert das Risiko für Lokalrezidive und ist deshalb bei einer Exzision in kurativer Absicht erforderlich. Bei einer Tumordicke ≤ 1–2 mm genügt eine Distanz von 1 cm, jenseits von 2 mm sollten es 2 cm sein, mehr bringt keinen Vorteil.
Geringerer Sicherheitssaum an Akren und im Gesicht
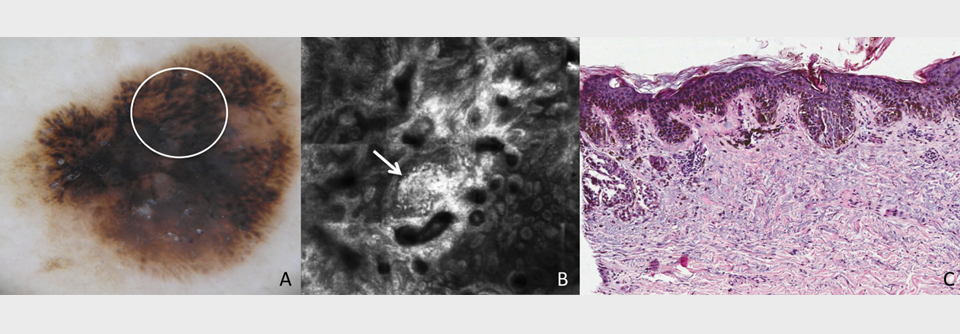
In-situ-Melanome und Lentigo-maligna-Läsionen sollte man ebenfalls komplett entfernen, um ein weiteres Wachstum und den Übergang in ein invasives Stadium zu verhindern. Bei schwierigen Lokalisationen wie dem Gesicht ist eine mikroskopisch kontrollierte Exzision ohne die genannten Sicherheitsabstände vertretbar. Auch an Ohren, Fingern und Zehen darf die Distanz zum Rand geringer ausfallen. Bei nachgewiesenem Resttumor sollte Dr. Mechlin zufolge immer eine Nachresektion erfolgen, wenn sich damit eine R0-Situation erreichen lässt.
Die gängigste Operationstechnik ist die spindelförmige Exzision mit nachfolgender Dehnungsplastik zur Defektdeckung. Sie birgt das geringste Komplikationsrisiko und erzielt meist funktionell und kosmetisch das beste Ergebnis. Im Kopf- und Halsbereich und bei großem Sicherheitsabstand eignen sich dann Nahlappenplastiken, für zu große Areale auch eine Spalthauttransplantation.
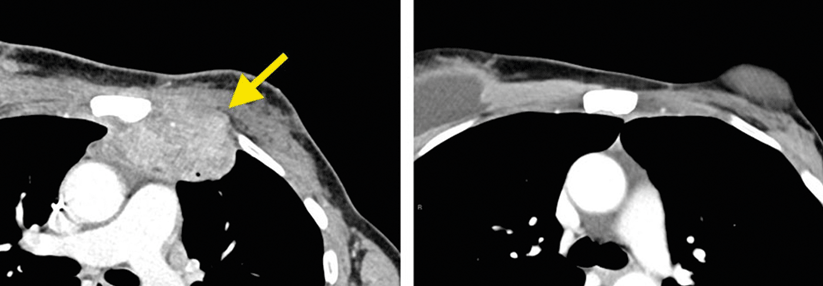
Zur exakten Einschätzung des Stadiums empfiehlt sich ab einer Tumordicke von 1 mm eine Wächterlymphknotenbiopsie – vorausgesetzt, es besteht noch kein Anhalt für eine lokoregionale oder Fernmetastasierung. Liegen zusätzlichen Risikofaktoren wie Ulzeration, erhöhte Mitoserate oder ein Patientenalter unter 40 Jahren vor, kann diese Diagnostik schon bei dünneren Melanomen (0,75–1 mm) erfolgen. Die Detektion erfolgt mithilfe einer Lymphabflussszintigraphie. Definitionsgemäß handelt es sich um den ersten Lymphknoten im Abstromgebiet mit nachweislich zuführender Lymphbahn. Wenn sich die radioaktive Tracersubstanz in mehreren Knoten anreichert, was nicht selten vorkommt, sollten diese alle exstirpiert werden.
Eine prophylaktische Lymphadenektomie ist heute obsolet. Aber bei klinisch eindeutigem Hinweis auf noduläre Metastasen wird deren Entfernung empfohlen. Auch eine vollständige Lymphknotendissektion im betreffenden Abflussgebiet kommt infrage. Diese Option sollte jedoch aufgrund der inzwischen vorhandenen Möglichkeiten zur systemischen Therapie zurückhaltend diskutiert werden. Sie kann aber bei adäquater Durchführung kurativ sein, sofern gesichert keine Fernmetastasen vorliegen.
Kurative R0-Resektion bei einzelnen Hautmetastasen
Die operative Resektion lokoregionaler Filiae ist vor allem sinnvoll, wenn es keine Anhaltspunkte für eine systemische Streuung gibt, also eine Tumorfreiheit erreicht werden kann. Bei solitären oder wenigen Hautmetastasen auf der In-transit-Strecke stellt die kurative R0-Resektion das Ziel dar. Falls eine chirurgische Entfernung nicht möglich ist, können die Absiedelungen durch eine lokale Applikation von immunmodulatorischen oder zytostatischen Wirkstoffen behandelt werden. Alternativ eignen sich z.B. Strahlentherapie, Kryochirurgie und Laserdestruktion.
Die Exzision von Fernmetastasen kommt in Betracht, wenn eine R0-Resektion technisch machbar erscheint und kein schweres funktionelles Defizit droht. Für diesen Eingriff sprechen eine geringe Zahl der Filiae und ein langes metastasenfreies Intervall. Zudem sollten andere Therapieverfahren ausgeschöpft oder weniger erfolgversprechend sein. Einzelne kutane oder subkutane Absiedelungen werden am besten vollständig entfernt, falls sich dadurch Tumorfreiheit erzielen lässt. Selbst die wiederholte Resektion von Fernmetastasen ergibt Sinn, wenn es gelingt, damit die Lebensqualität des Patienten deutlich zu verbessern.
Somit hat nicht nur die Primär-, sondern auch die Metastasenchirurgie beim malignen Melanom nach wie vor eine große Bedeutung. Aber ihr Stellenwert hat sich verändert, wie Dr. Mechlin betont. Denn es gibt inzwischen hochwirksame systemische Therapeutika wie Checkpoint-Inhibitoren und immunologisch wirksame Substanzen, die erfolgreich eingesetzt werden können. Deshalb sollte man im Rahmen eines interdisziplinären Tumorboards klären, ob und wann eine Operation sinnvoll ist.
Quelle: Mechlin A. „Operative Therapie des malignen Melanoms“, Akt Dermatol 2022; 48: 76-83; DOI: 10.1055/a-1540-1518 © Georg Thieme Verlag KG Stuttgart, New York