Vitiligo: Welche Zelltransplantationsmethode kommt infrage?
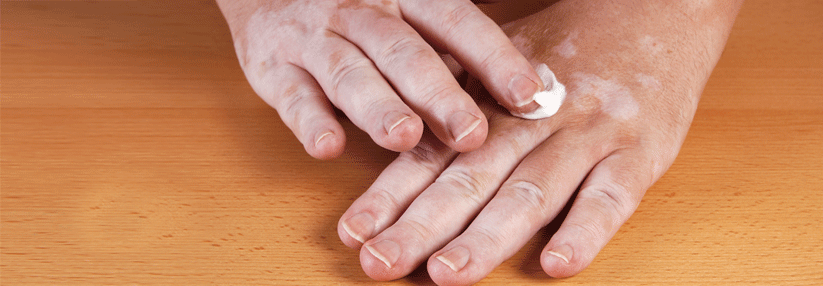
 Fleck weg: Eine Zelltransplantation eignet sich v.a. bei großflächigen Läsionen.
© iStock/Anon_Pichit
Fleck weg: Eine Zelltransplantation eignet sich v.a. bei großflächigen Läsionen.
© iStock/Anon_Pichit
Bei stabiler Vitiligo, die auf konventionelle Therapien nicht anspricht, gibt es die Möglichkeit einer chirurgischen Behandlung. Um gegen großflächige Läsionen vorzugehen, nutzt man hauptsächlich zwei autologe Zelltransplantationstechniken: CMT (cultured melanocyte transplantation) und NCST (non-cultured cell suspension transplantation). Beide kommen mit verhältnismäßig wenig Spendergewebe aus und unterscheiden sich primär dadurch, dass bei der CMT die gewonnenen Melanozyten im Zellmedium vermehrt werden, bevor man die Zellsuspension auf die vorbereitete depigmentierte Hautstelle aufbringt. Allerdings variieren die verwendeten Zellverdünnungen mitunter zwischen 1:1 bis zu 1:100 (Spender-Empfänger-Verhältnis).
Wie sich die besten Ergebnisse erzielen lassen, haben Dr. Vidhya Narayan vom Amsterdam Infection and Immunity Institute und Kollegen untersucht. Retrospektiv werteten sie 31 Studien mit 1591 Patienten aus, die sich aufgrund von Vitiligo oder Piebaldismus einer solchen Behandlung unterzogen.
Insgesamt schien keine der beiden Methoden besser oder schlechter geeignet zu sein als die andere. Die gepoolten Analysen zeigten, dass die Wahrscheinlichkeit, mit der NCST eine mindestens 50%ige oder 75%ige Repigmentierung zu erreichen, mit der niedrigsten Zellverdünnung (1:3) höher war als mit dem höchsten Verhältnis (1:10). Die geplante Metaanalyse war aufgrund der Studien-Heterogenität nicht möglich gewesen.
Bei der CMT ließ sich ein solcher Unterschied nicht finden, was daran liegen könnte, dass durch die Kultivierung eine insgesamt höhere Melanozytenkonzentration in der Zelllösung vorliegt, so die Autoren.
Zusatzfaktoren bei der Planung berücksichtigen
In einer Studie schienen die Zellkonzentrationen CMT 1:20 und NCST 1:5 ähnliche Outcomes zu erzielen. Allerdings ist die CMT-Methode deutlich zeitaufwendiger und teurer. Die Ergebnisse der Untersuchung sollte man auf jeden Fall in der Therapieplanung berücksichtigen, schließen die Autoren.
Quelle: Narayan VS et al. J Eur Acad Dermatol Venereol 2020; DOI: 10.1111/jdv.17108