Durchblicken bei der endokrinen Orbitopathie – Thyreostatika, Antikörper oder Chirurgie?
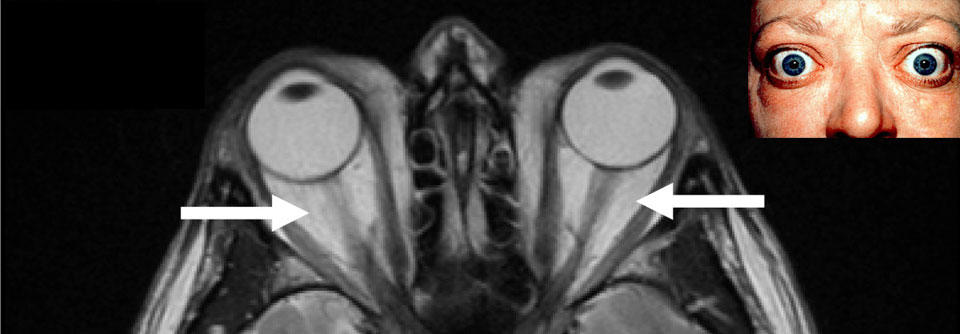
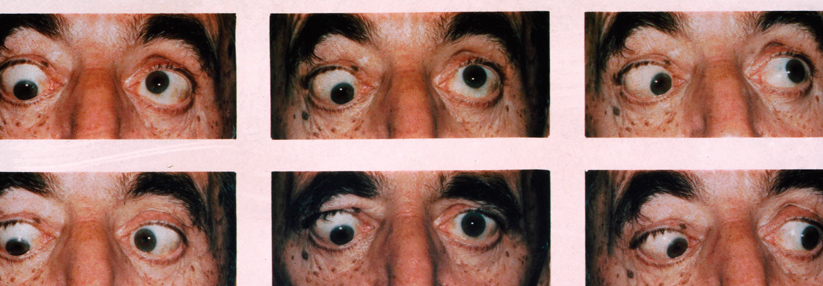 Die fortgeschrittene endokrine Orbitopathie ist gekennzeichnet durch einen Exophthalmus sowie eine Verminderung von Beweglichkeit und Sehvermögen. Therapeutisch kommt ein Eingriff infrage, in Zukunft womöglich auch ein monoklonaler Antikörper.
© Science Photo Library/Clinical Photography
Die fortgeschrittene endokrine Orbitopathie ist gekennzeichnet durch einen Exophthalmus sowie eine Verminderung von Beweglichkeit und Sehvermögen. Therapeutisch kommt ein Eingriff infrage, in Zukunft womöglich auch ein monoklonaler Antikörper.
© Science Photo Library/Clinical Photography
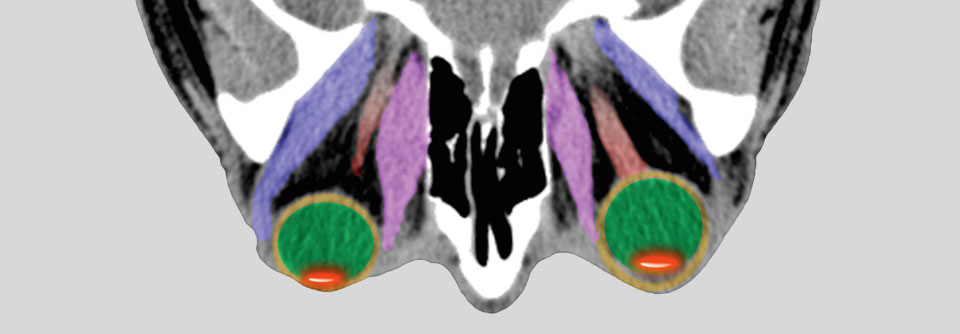
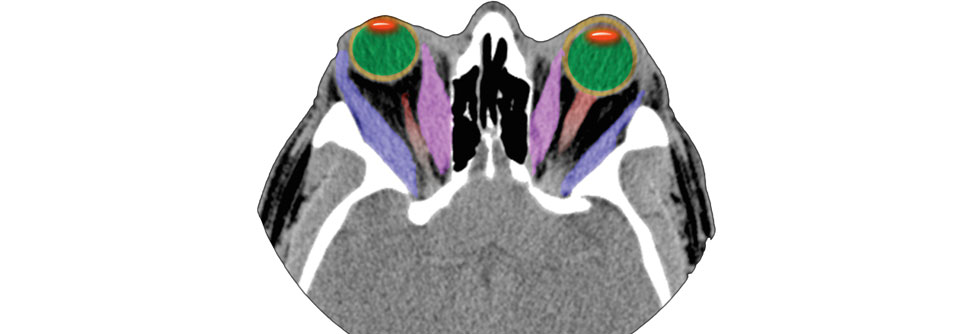
Die endokrine Orbitopathie macht sich oft mit Schmerzen hinter dem Augapfel bzw. beim Auf-, Ab- und Seitblick bemerkbar. Objektiv fallen Entzündungszeichen wie Rötung der Augenlider und Konjunktiven sowie Chemosis und Karunkelschwellung auf. Für eine Progredienz spricht die Zunahme des Exophthalmus ebenso wie Verminderung von Beweglichkeit und Sehvermögen. Abhängig vom Ausmaß der Entzündung unterscheidet man drei Schweregrade: leicht, moderat und visusbedrohend (s. Kasten).
Bei der leichten Orbitopathie ist es unter Umständen möglich, der Progression mit Selen (200 µg/Tag) entgegenzuwirken. Rauchenden Patienten sollten Sie zudem eine Nikotinkarenz ans Herz legen, denn ohne diesen Schritt entwickeln sie schwerere Symptome und sprechen schlechter auf die Therapie an. In vielen Fällen lässt sich der Verlauf der Augenbeteiligung bereits mit Thyreostatika aufhalten. Bei Patienten mit erheblichem Leidensdruck sollten Sie jedoch schon parallel zur Stoffwechseleinstellung mit einer antientzündlichen Behandlung beginnen, rät das Autorenteam um Professor Dr. Anja Eckstein von der Universitäts-Augenklinik Essen.
Knöcherne Dekompression bessert auch die Sehschärfe
Als Standard gilt heute die zwölfwöchige Kortison-Stoßtherapie mit einer kumulativen Dosis von 4,5 g Methylprednisolon (6 x 500 mg/Woche, gefolgt von 6 x 250 mg/Woche als Infusion). Patienten mit deutlich eingeschränkter Augenmotilität sollten zusätzlich eine Orbitaspitzen-Bestrahlung erhalten. So lässt sich die Erkrankung bei mehr als 80 % der Betroffenen in die inaktive Phase überführen. Exophthalmus und Motilitätsstörung bilden sich allerdings meist nicht vollständig zurück. Bei unzureichender Wirkung nach sechs Wochen raten die Essener Augenärzte, die Therapie off label mit einem weiteren Immunmodulator wie Mycophenolat-Mofetil, Azathioprin, Tocilizumab oder Rituximab (im Frühstadium) zu verstärken.
Für Patienten mit schwerer Orbitopathie gibt es mit dem humanen monoklonalen Antikörper Teprotumumab einen neuen Therapieansatz. Das Medikament richtet sich gegen den Rezeptor des Insulin-like growth factor 1 (IGF1R), der bei der Proliferation der Orbitafibroblasten eine wichtige Rolle spielt. Die Antikörpertherapie führt bei etwa 80 % der Patienten mit schweren Augensymptomen zu einer deutlichen Besserung. Teprotumumab ist in den USA bereits zugelassen, in Europa aber noch nicht.
Zur Therapie des ausgeprägten, visusbedrohenden Exophthalmus kommt eine maximale knöcherne Dekompression in Betracht, die fast immer auch die Sehschärfe verbessert. Dieser Eingriff sollte bei starken Gesichtsfeld-Einschränkungen, hoher entzündlicher Aktivität und Papillenödem bereits primär erfolgen. Gleiches gilt für Hornhautulzera und stark vergrößerter Lidspalte.
Bei Patienten, die noch keine Reduktion des Exophthalmus brauchen oder wünschen und bei denen die kumulative maximale Steroiddosis noch Platz nach oben lässt, kann man eine „medikamentöse Dekompression“ mit einem hoch dosierten Steroid versuchen (an drei Tagen je 1 g Methylprednisolon mit Wiederholung in der folgenden Woche). Erst bei mangelnder Besserung wird die Orbita operativ dekomprimiert.
Drei Schweregrade der Orbitopathie
- leicht: Lidretraktion ≤ 2 mm, leichte entzündliche Weichteilsymptome, keine oder nur geringe Augenmotilitätsstörung, Exophthalmus < 3 mm
- moderat: Lidretraktion > 2 mm, moderate bis schwere entzündliche Weichteilsymptome, Exophthalmus > 3 mm, Reduktion der monokularen Exkursionen > 8°, Leistungsfähigkeit und Lebensqualität reduziert.
- visusbedrohend: Kompression des Sehnervs und/oder schwere Expositionskeratopathie
Manche Patienten profitieren von einer Prismenbrille
Im Rahmen der adjuvanten Lokaltherapie können Injektionen von Botulinumtoxin in das Oberlid die Lidretraktion reduzieren. Eine Prismenfolie dient dem Ausgleich von Doppelbildern und Tränenersatzmittel bessern die Benetzung der Kornea. Patienten mit stabiler, inaktiver Orbitopathie profitieren eventuell auch von einer Prismenbrille. Wenn es zu anhaltenden funktionellen Einschränkungen kommt oder das veränderte Aussehen den Patienten stört, können operative Eingriffe in der inaktiven Phase für Abhilfe sorgen und die Lebensqualität verbessern. Dazu gehören eine Orbitadekompression, die den Exophthalmus reduziert, die Rückverlagerung von Augenmuskeln (verringert Doppelbilder) sowie Lidkorrekturen (Verlängerung, Blepharoplastik, Fettresektion). Bei Patienten mit länger bestehender Hyperthyreose kommt als Alternative zur Thyreostatika-Therapie eine Schilddrüsenoperation oder Radiojodbehandlung in Betracht. Über beide Verfahren lässt sich das Progressionsrisiko der Augenmanifestation effektiv senken. Die Radiojodtherapie kann allerdings vor allem bei Risikopatienten (Raucher, hohe TRAK-Werte, große Schilddrüse) zu einer Verschlechterung bzw. einem Neuauftreten der Orbitopathie führen. Eine begleitende Steroidbehandlung kann diese Komplikation weitgehend verhindern. Bei einer moderaten bis schweren bzw. visusbedrohenden Augenerkrankung ist die Radiojodtherapie kontraindiziert.Quelle: Eckstein A et al. Z prakt Augenheilkd 2020; 41: 235-244
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).