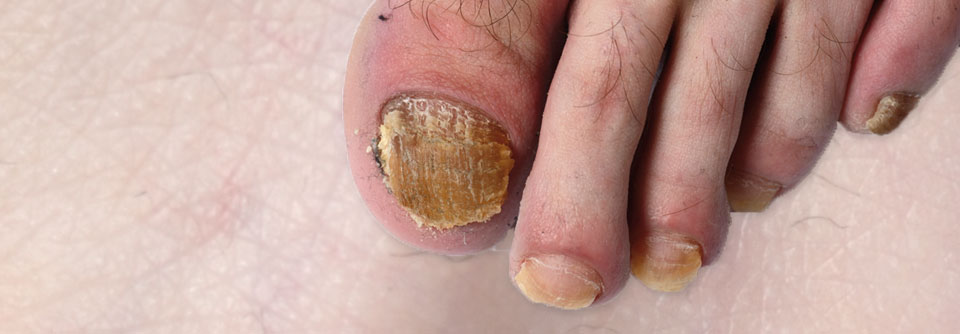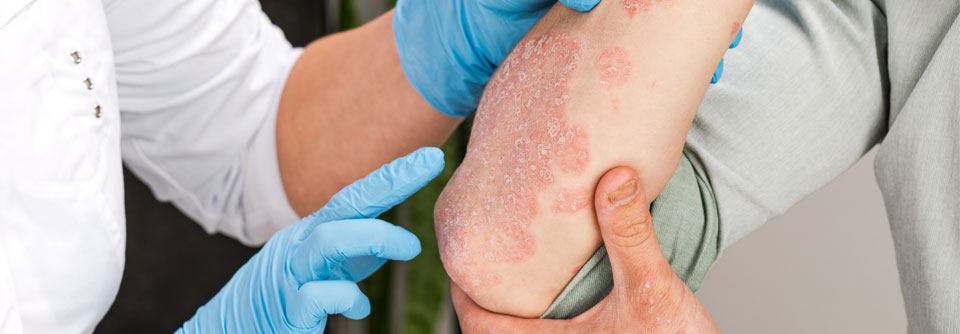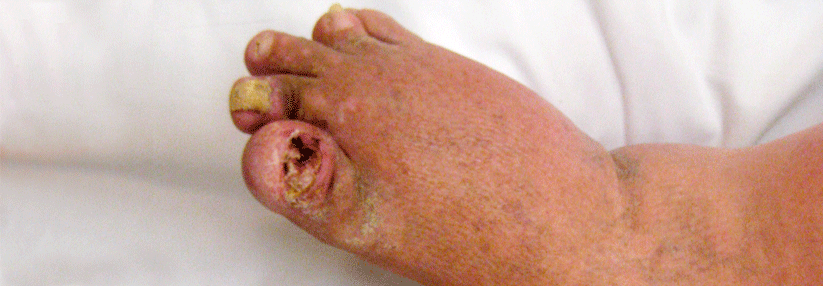
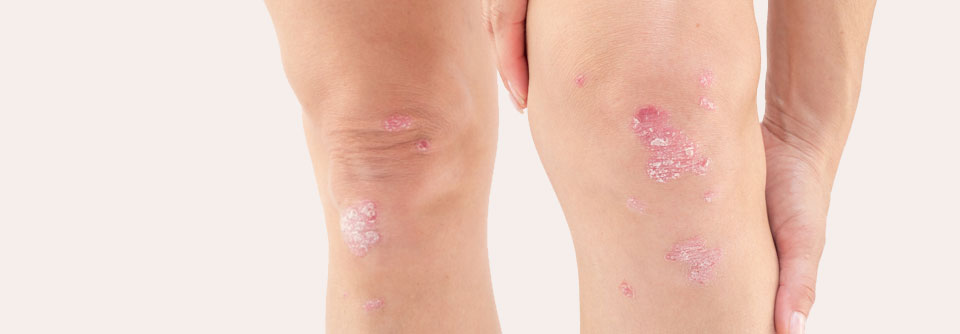
Erst Psoriasis, dann PsA
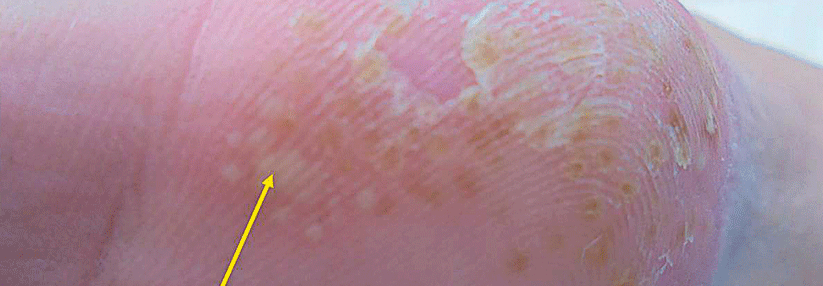
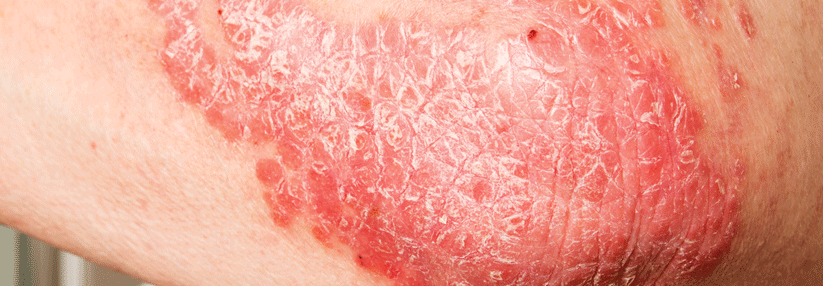
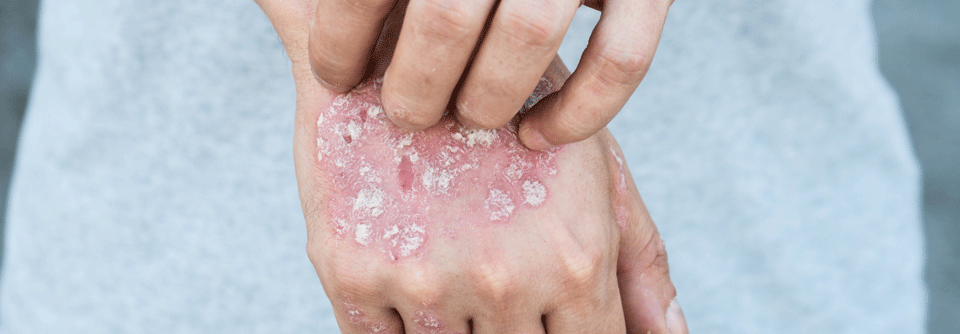
 Damit es erst gar nicht zu einer Psoriasisarthritis kommt, sollte man die Schuppenflechte medikamentös in den Griff kriegen.
© iStock/Natalia SERDYUK
Damit es erst gar nicht zu einer Psoriasisarthritis kommt, sollte man die Schuppenflechte medikamentös in den Griff kriegen.
© iStock/Natalia SERDYUK
Der Einsatz von Biologika bei Psoriasis könnte der Entwicklung einer Psoriasisarthritis (PsA) vorbeugen, besagen einige Studien. Einer neuen retrospektiven Kohortenstudie zufolge ist das jedoch nicht der Fall. Ganz im Gegenteil: Die Psoriasispatienten, die Biologika anwendeten, schienen im Vergleich zu den Teilnehmern, die eine Behandlung mit Nicht-Biologika erhielten, sogar ein erhöhtes PsA-Risiko zu haben, schreiben Elana Meer, University of Pennsylvania, Philadelphia, und ihre Kollegen.
Inzidenz lag bei 9,75 pro 1.000 Patientenjahre
Sie analysierten die Daten von über 190.000 Psoriasispatienten ohne PsA. Bei 14.569 Teilnehmern wurde im Verlauf eine Biologikatherapie eingeleitet, bei 20.321 eine alternative orale Therapie, z.B. mit Apremilast, Ciclosporin oder Methotrexat. Eine Phototherapie gehörte ebenfalls zu den Alternativen. Outcome war die Entwicklung einer PsA, erfasst über den entsprechenden ICD-Code im Zeitraum zwischen 2006 und 2017.
Insgesamt betrug die Inzidenz einer PsA 9,75 pro 1.000 Personenjahre (PJ), ohne Behandlung mit einer der genannten Optionen lag sie bei 5,9. Am höchsten war die PsA-Inzidenz bei den mit Biologika Behandelten (77,26/1.000 PJ). Unter anderen oralen Medikamenten betrug sie (61,99/1.000 PJ) und unter Phototherapie (26,11/1.000 PJ). In der Multivarianzanalyse ergab sich für Psoriasispatienten, die Biologika einnahmen, eine Hazard Ratio (HR) von 4,48 für die Entwicklung einer PsA im Vergleich zu denen, die mit Phototherapie oder anderen oralen Wirkstoffen behandelt worden waren. Nach Propensity Score Matching betrug die HR immer noch 2,14.
Eine Erklärung für dieses Ergebnis könnte sein, dass Biologika die Entwicklung einer PsA stimulieren, z.B. durch die Unterbrechung negativer Feedback-Schleifen oder unspezifischer Interaktionen mit Fc-Rezeptoren. Die Autoren gehen jedoch weniger von einem kausalen Zusammenhang aus. So könnte es u.a. sein, dass Dermatologen den Patienten mit höherem PsA-Risiko eher ein Biologikum verschreiben. Ähnliches gilt bei dem bereits bestehenden Verdacht einer Gelenkbeteiligung.
Quelle: Meer E et al. Ann Rheum Dis 2021; DOI: 10.1136/annrheumdis-2021-220761
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).