Patienten mit akuter Querschnittslähmung schnell in den OP
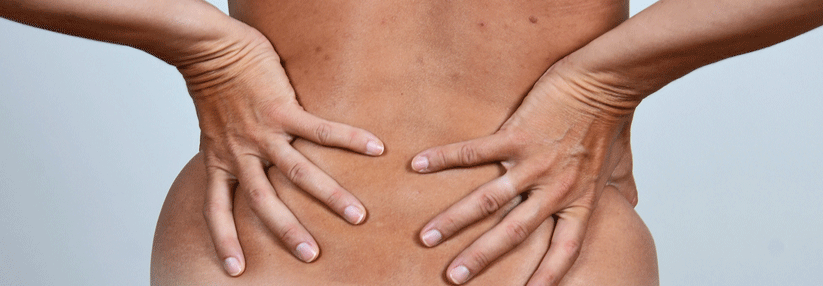
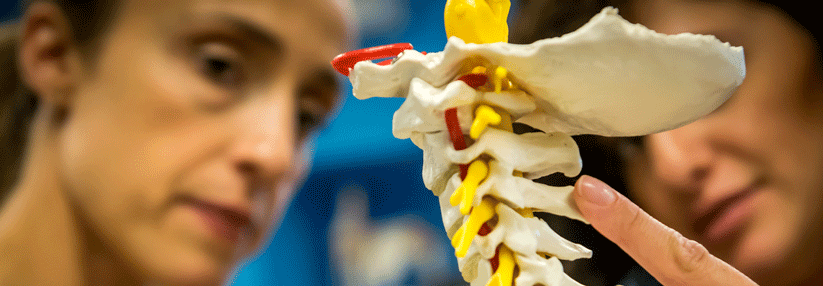 Besonders Patienten mit einem Trauma der Halswirbelsäule profitieren von dem frühen Eingriff.
© iStock/A&J Fotos
Besonders Patienten mit einem Trauma der Halswirbelsäule profitieren von dem frühen Eingriff.
© iStock/A&J Fotos
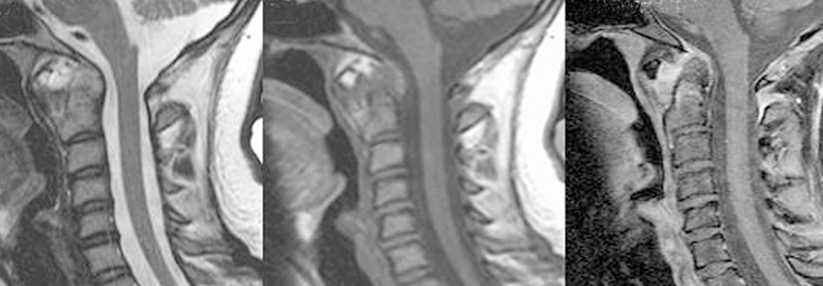
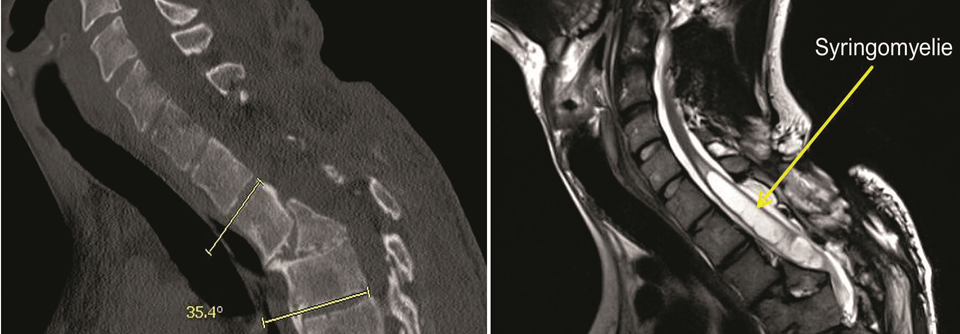
Lange Zeit hat man bei einer akuten Querschnittslähmung erst einmal zugewartet. Mittlerweile geht der Trend zu einer möglichst frühen operativen Dekompression des Rückenmarks, sagte Professor Dr. Klaus Zweckberger, Neurochirurgische Klinik, Universitätsklinikum Heidelberg. In einer multizentrischen Querschnittsstudie mit 313 rückenmarksverletzten Patienten zeigten Forscher vor ein paar Jahren, dass sich eine OP innerhalb der ersten 24 Stunden nach dem Trauma sicher durchführen lässt. Der Eingriff war zudem mit einem deutlich besseren neurologischen Outcome assoziiert.
In der Folge haben weitere Studien darauf hingewiesen, dass vor allem Patienten mit HWS-Trauma von einer noch zeitigeren Dekompression profitieren – binnen 8–12 Stunden nach dem Ereignis. Sogar bei Patienten ohne Muskelfunktion und Sensibilität unterhalb der Läsion (Gruppe A nach Klassifikation der ASIA*) besteht die Chance auf neurologische Verbesserungen durch eine Operation. Sie scheinen sogar besonders davon zu profitieren, berichtete der Neurochirurg. Zu dieser Gruppe zählen laut Prof. Zweckberger auch sehr alte Patienten. Unklar sei bislang, in welchen Fällen man zusätzlich die Dura eröffnen müsse.
Mittleren arteriellen Druck auf 85–90 mmHg anheben
In der Akutphase nach einer Dekompression drohen zahlreiche Komplikationen, erklärte Dr. Lukas Grassner, Berufsgenossenschaftliche Unfallklinik Murnau. Hält man den Blutdruck der Patienten auf einem gewissen Niveau, lassen sich posttraumatische Ischämien des Rückenmarks vermeiden. Im spinalen Schock tragen außerdem einige kardiovaskuläre Faktoren zu einer Hypotension bei, sodass man aktiv mittels Katecholaminen gegensteuern muss. Der Experte riet, den mittleren arteriellen Druck in den ersten sieben Tagen in den Bereich zwischen 85 und 90 mmHg zu bringen.
Problematisch ist die bei ZNS-Verletzungen auftretende Immunsuppression, zumal die Patienten Risikofaktoren für Infektionen, etwa Immobilität, Blasenkatheter, Restharn oder Schluckstörungen, aufweisen. Kommt es in der Frühphase nach dem Trauma zu Infektionen, ist mit einem schlechteren neurologischen Outcome zu rechnen. Vier von fünf Patienten entwickeln in der Akutphase Fieber, was ebenfalls mit einer ungünstigeren Prognose einhergeht.
Rund 80 % aller Todesfälle sind durch pulmonale Komplikationen bedingt, die in der Regel innerhalb von vier bis fünf Tagen nach der Verletzung auftreten, erklärte der Experte. Auch Dekubitalulzera tragen zu einer schlechteren Prognose bei, da sie die Frühmobilisierung herauszögern.
Was man in der ersten Zeit nach akutem Querschnitt an Therapiechancen verpasst, kann man im Nachhinein kaum wieder aufholen, betonte Dr. Grassner. Der Experte plädierte dafür, alle Patienten mit Rückenmarksverletzungen schnellst möglich in ein spezialisiertes Zentrum zu überweisen. Nur dort könne man den komplexen Problemen begegnen, die Risiken für Komplikationen und Spätfolgen reduzieren und die Läsionen im multidisziplinären Team angehen.
* American Spinal Injury Association
Quelle: Arbeitstagung Neurointensivmedizin (ANIM) 2019
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).