Schwelbrand im Gehirn
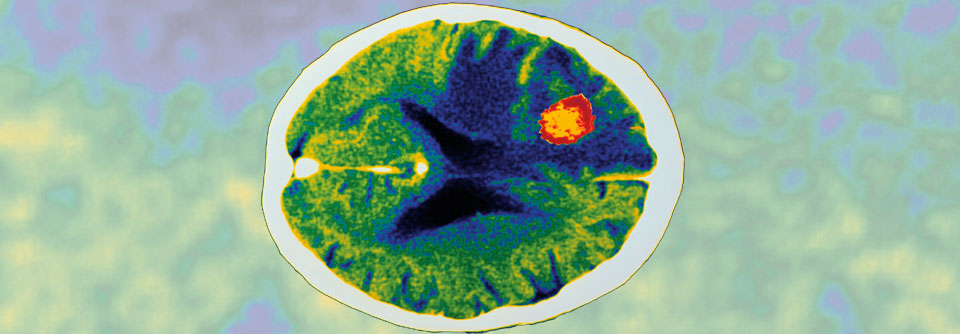 Bei AIDS-Patienten mit Hirnabszess ist auch an eine Infektion mit Toxoplasma zu denken.
© Science Photo Library
Bei AIDS-Patienten mit Hirnabszess ist auch an eine Infektion mit Toxoplasma zu denken.
© Science Photo Library
Etwa 70 % der Patienten mit Hirnabszess leiden unter Kopfschmerzen, oft begleitet von Übelkeit oder Erbrechen. Fieber oder Herdsymptome hat nur etwa jeder Zweite, epileptische Anfälle treten bei jedem Vierten auf. Die klassische Trias aus Kopfschmerz, Fieber und fokalem neurologischen Defizit findet sich bei 20 % der Patienten, schreiben die Autoren der Leitlinie unter Federführung von Professor Dr. Roland Nau, Geriatrisches Zentrum am Evangelischen Krankenhaus Göttingen-Weende.
Ausgangspunkte eines Hirnabszesses sind u.a. eine Otitis, Mastoiditis, Meningitis, Endokarditis oder Lungeninfektion. Auch nach einem neurochirurgischen Eingriff oder einem Schädel-Hirn-Trauma kann sich ein Eiterherd bilden.
In der bildgebenden Diagnostik reicht die Schädel-CT alleine nicht aus. Eine höhere Sensitivität weist die kraniale MRT auf. T1-gewichtete Sequenzen mit und ohne Kontrastmittel, T2-gewichtete oder FLAIR-Sequenzen sowie diffusionsgewichtete Sequenzen gehören zum Standardprogramm. Die Sensitivität und Spezifität der MRT beträgt etwa 95 %. Probleme kann die Unterscheidung von nekrotisierenden Enzephalitiden (Toxoplasmose), verkäsenden Nekrosen (Tuberkulome) oder zentral nekrotischen Tumoren bereiten.
Lumbalpunktion zumeist verzichtbar
Entscheidende Bedeutung hat der Erregernachweis in Blutkulturen und im Abszessinhalt, gewonnen durch eine stereotaktische oder ultraschallgesteuerte Punktion, durch Drainage oder Exzision. Nicht selten werden Hirnabszesse von mehreren Erregern verursacht. Als typisch gelten Mischinfektionen aus aeroben und anaeroben Keimen, die eine molekularbiologische Differenzierung erforderlich machen. Mit anaeroben Kulturtechniken gelingt es, die Empfindlichkeit der Erreger auf Antibiotika auszutesten.
Eine Lumbalpunktion braucht man in der Regel nicht, da sich die Erreger im Punktat nur schlecht nachweisen lassen. Kontraindiziert ist sie bei raumfordernden Abszessen. Denn in diesem Fall könnte die Punktion dazu führen, dass der Abszess herniiert und/oder in den Subarachnoidalraum rupturiert.
Die Behandlung erfolgt mit Operation und Antibiotikagabe über 4–8 Wochen. Sehr kleine Abszesse (≤ 2,5 cm Durchmesser) können auch rein antibiotisch behandelt werden, wenn das kontrastmittelverstärkte MRT noch keine Ringstruktur um den Abszess zeigt. Zur empirischen Therapie eines ambulant erworbenen intrakraniellen Abszesses mit noch unbekanntem Erreger empfehlen die Autoren ein hoch dosiertes Cephalosporin der Gruppe 3a (Cefotaxim, Ceftriaxon) plus Metronidazol. Könnte ein methicillinresistenter S. aureus (MRSA) beteiligt sein, raten sie additiv zu Vancomycin. Zur empirischen Antibiose posttraumatischer, postoperativer oder im Krankenhaus erworbener Hirnabszesse eignet sich Meropenem plus Vancomycin, alternativ die erwähnte Dreierkombination bei möglicher MRSA-Beteiligung.
Der Talspiegel von Vancomycin für eine optimale Wirksamkeit liegt bei 15–20 mg/l. Wegen der Nephrotoxizität von Vancomycin sollte man zudem den Spitzenspiegel kurz nach Ende der Infusion erfassen. Mit speziellen computergestützten Programmen, die die Pharmakokinetik berechnen, lässt sich die Fläche unter der Konzentrations-Zeit-Kurve in einem Bereich halten, der optimale Wirkung garantiert und die Nephrotoxizität begrenzt.
HIV-positive Patienten haben ein hohes Risiko für eine Toxoplasmose. Die Experten regen daher an, die empirische Therapie sicherheitshalber um Pyrimethamin/Sulfadiazin, Pyrimethamin/Clindamycin oder Cotrimoxazol zu erweitern. Patienten nach einer Organ- oder Knochenmarktransplantation bekommen am besten zusätzlich Voriconazol und Cotrimoxazol.
Als adjuvante Therapie werden über 5–8 Tage Kortikosteroide empfohlen, wenn
- ein deutliches perifokales Ödem besteht (ein oder mehrere Abszesse),
- eine Herniation droht oder
- der Hirnabszess in einer Region mit starker Ödemneigung sitzt oder an einer Stelle, an der sich ein Hydrozephalus durch Okklusion entwickeln kann (z.B. im Kleinhirn).
Allerdings gibt es Hinweise, dass unter adjuvanter Steroidgabe die Antibiotikakonzentration im Abszess sinkt. Welche klinische Bedeutung das hat, ist bislang unklar. Die prophylaktische Gabe von Antikonvusiva empfehlen die Autoren nicht.
Bei Nokardien länger als ein Jahr behandeln
Inzwischen hat man mehr Erfahrungen mit Linezolid. Die Substanz kann nach pharmakokinetischen Daten die Blut-Hirn-Schranke gut überwinden. Sie scheint gut wirksam bei Hirnabszessen durch Staphylokokken oder Nokardien, wie in-vitro-Empfindlichkeitstestungen und Einzelfallberichte nahelegen. Nocardia-Hirnabszesse treten in der Regel multipel auf und stellen vor allem für Immunsupprimierte zunehmend ein Problem dar. Die Erregerisolate haben sich aber durchweg als empfindlich gegenüber Linezolid und Cotrimoxazol erwiesen. Die antimikrobielle Therapie muss sehr lange, über mehr als ein Jahr, durchgeführt werden. Eine lange Behandlungsdauer erfordern auch Hirnabszesse durch Aspergillus-Spezies.
Quelle: S1-Leitlinie Hirnabszess, AWMF-Register-Nr. 030/108, www.awmf.org
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).