Schwere Atopie in der Schwangerschaft: Welches Risiko bergen Biologika für Mutter und Kind?
 Jede Therapie der Schwangeren muss die potenziellen Risiken für den Nachwuchs berücksichtigen.
© iStock/Natali_Mis
Jede Therapie der Schwangeren muss die potenziellen Risiken für den Nachwuchs berücksichtigen.
© iStock/Natali_Mis
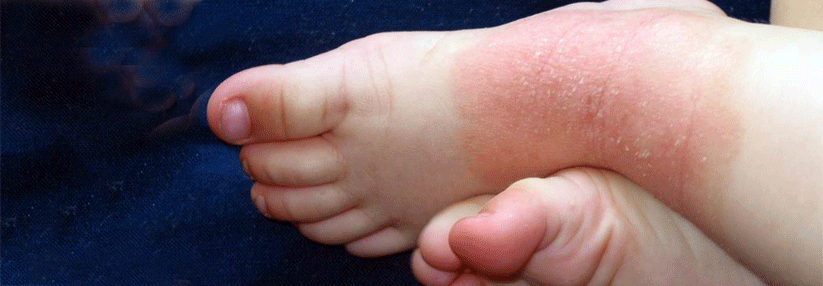
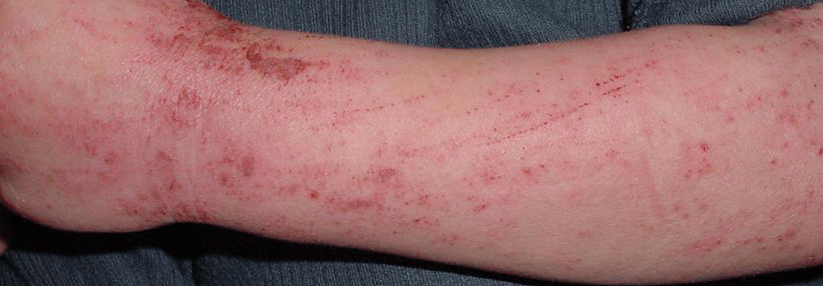
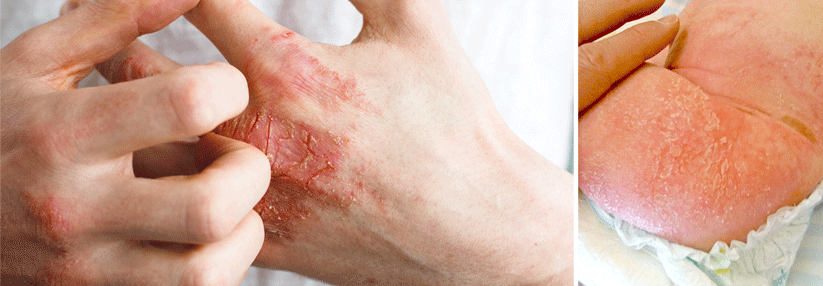
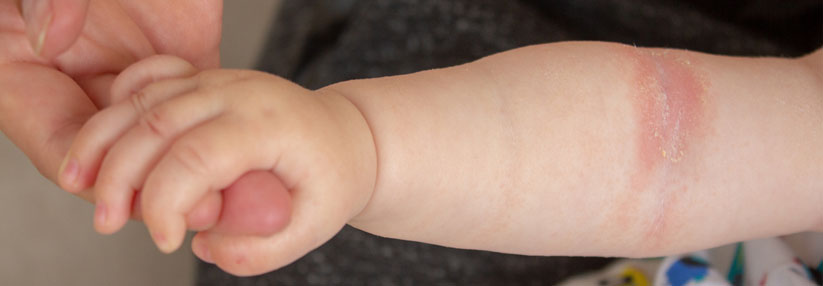
Biologika finden heute bei schwerem Asthma, atopischer Dermatitis oder chronischer spontaner Urtikaria breite Anwendung. Viele Betroffene sind im reproduktiven Alter, doch es mangelt an Daten zur Sicherheit dieser Substanzen in der Schwangerschaft. Leidlich untersucht wurden sie bisher praktisch nur für rheumatologische und gastrointestinale Biologika-Indikationen.
Für Patientinnen mit atopischen Erkrankungen wären klare Empfehlungen natürlich ebenfalls von großer Bedeutung, wenn man an die komplexen immunologischen Prozesse denkt, die Konzeption, fetale Entwicklung und die kindliche Reifung des Immunsystems steuern. Die European Academy of Allergy and Clinical Immunology (EAACI) hat dafür nun ein Positionspapier vorgelegt.
Pharmakokinetik ändert sich in der Gravidität
Die Erfahrung zeigt, dass sich atopische Krankheiten in der Gravidität verschlechtern und die Frauen einen vermehrten Bedarf an Steroiden haben. Diese wiederum können das Risiko für Präeklampsie, Gaumenspalten und Frühgeburten steigern. Man weiß aber bis heute nicht, ob Biologika mehr oder weniger Risiken bergen als höhere Dosen der traditionellen Therapeutika (z.B. Steroide, Calcineurininhibitoren).
Physiologische Veränderungen bei den werdenden Müttern, insbesondere eine Zunahme von Blutfluss und Gesamt-Körperwasser sowie der Transfer über die Plazenta durch neonatale Fc-Rezeptoren, beeinflussen die Pharmakokinetik von Biologika. Die Bildung von Komplexen aus Fc-Rezeptoren und Biologika könnte deren Halbwertszeit verlängern und den Transfer auf das Kind begünstigen, wie dies auch bei IgG durch eine solche Komplexbildung der Fall ist.
Ein ausgefeiltes Zusammenspiel zwischen regulatorischer und Effektor-Immunfunktion sichert in allen Phasen der Schwangerschaft, dass auf der einen Seite der Fetus toleriert wird und auf der anderen ein Schutz gegen potenzielle Infektionen bestehen bleibt. Die Abläufe wandeln sich von der Implantation bis zum Ende, was sich an bestimmten Zytokinprofilen erkennen lässt.
In einem systematischen Review haben Dr. Birgit Pfaller, Division of Cardiology, Mount Sinai and Toronto General Hospitals, und Mitarbeiter die Daten gesichtet, die es zum Einsatz von Biologika bei atopischen Krankheiten in der Gravidität gibt. Mithilfe einer Literaturrecherche ermittelten sie 12 nicht-randomisierte Studien, die definierte Einschlusskriterien für das Review erfüllten.
Asthma führt per se zum ungünstigeren Outcome
Es handelte sich um eine Kohortenstudie und elf Fallberichte. Insgesamt umfassten die Publikationen 211 Frauen mit Asthma, Urtikaria oder atopischer Dermatitis. Sie bekamen acht Wochen vor der Konzeption oder während der Schwangerschaft Biologika (Omalizumab und Rituximab), die Mehrzahl im ersten Trimenon.
Die von den Autoren berichteten Outcome-Daten beziehen sich nur auf Omalizumab, da Rituximab off label eingesetzt wurde. Es gab 178 Lebendgeburten bei 188 Schwangerschaften. Darunter hatten 7 Kinder größere kongenitale Fehlbildungen. Um den Einfluss von Omalizumab darauf einzuschätzen, muss man bedenken, dass Asthma per se die Häufigkeit ungünstiger Schwangerschafts-Outcomes steigert. Die Rate kongenitaler Malformationen lag in diesem Review nicht höher, als in einer Population mit schweren atopischen Erkrankungen zu erwarten.
Der Anteil von Kindern mit zu geringem Geburtsgewicht lag sogar niedriger als erwartet. Dies führen die Autoren auf einen Reporting-Bias zurück, ausgelöst durch die Fallberichte. Auch andere Parameter – spontane Abortrate, vorzeitige Entbindung, zu klein für das Gestationsalter – könnten aus solchem Grund unterschätzt worden sein.
Unter dem Strich lassen sich aus dieser Studie keine konkreten Schlussfolgerungen zu Risiken der Biologika in der Schwangerschaft ziehen. Die Autoren raten dazu, die Entscheidung dafür oder dagegen individuell zu fällen und dabei daran zu denken, dass eine schlechte Krankheitskontrolle Mutter und Kind unter Umständen erheblich mehr Schaden zufügen kann als das Biologikum. Eine gut laufende Therapie zu stoppen, wie dies in der Praxis heute oft geschieht, müsse man sich gut überlegen.
Wegen der langen Halbwertszeit vieler dieser Substanzen sei es auch wichtig, rechtzeitig eine präkonzeptionelle Beratung anzubieten, um eventuellen Schaden von Mutter und Fetus fernzuhalten.
Quelle: Pfaller B et al. EAACI Positionspapier; DOI: 10.1111/ALL.14282
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).