Tops und Flops beim primären Sjögren-Syndrom
 Viele Medikamente wurden in jüngster Zeit erprobt.
© iStock/metamorworks
Viele Medikamente wurden in jüngster Zeit erprobt.
© iStock/metamorworks
Bisher ist kein immunmodulatorisches Medikament für das primäre Sjögren-Syndrom (pSS) zugelassen. Vieles wurde in jüngster Zeit erprobt – zum Teil mit erfolgversprechenden, zum Teil aber auch mit enttäuschenden Ergebnissen.
Eher zu den Hoffnungsträgern beim aktiven pSS gehört die Kombination von Hydroxychloroquin (HCQ) und Leflunamid, berichtete Professor Dr. Gabriela Riemekasten von der Klinik für Rheumatologie und klinische Immunologie am Universitätsklinikum Schleswig-Holstein, Campus Lübeck. In einer randomisierten klinischen Phase-2-Studie erreichte die Kombination über 24 Wochen eine deutliche Verbesserung des ESSDAI im Vergleich zu Placebo. Auch wenn die Patientenzahl mit 29 Patienten (21 in der Verumgruppe) klein war, sind die Ergebnisse vielversprechend, so die Rheumatologin. Aufgrund der synergistischen Wirkung könnte die Kombination aus HCQ und Leflunamid in Zukunft neuer Standard werden, wenn die Ergebnisse sich in größeren Studien bestätigen.
Für eine große Enttäuschung sorgte dagegen der Wirkstoff Abatacept. In zwei unabhängigen kontrollierten klinischen Studien konnte kein positiver klinischer Effekt bei pSS nachgewiesen werden – trotz deutlicher Besserung immunologischer Biomarker. Auch der Interleukin-6-Inhibitor Tocilizumab ist offenbar keine Behandlungsoption beim pSS. Eine klinische Studie fiel eindeutig negativ aus – es wurden keine relevanten Verbesserungen unter der Therapie beobachtet.
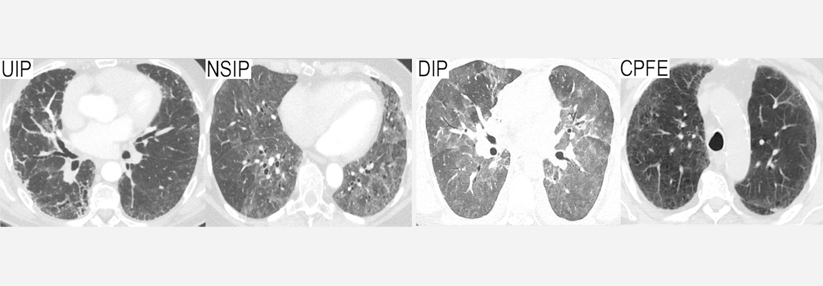
Fortschritte gibt es dagegen bei der Behandlung der interstitiellen Lungenerkrankung (ILD), wie Prof. Riemekasten darlegte. Die ILD sei eine häufige Komplikation des pSS. Bei Patienten, die trotz laufender Behandlung eine Progression einer nicht-idiopathischen ILD zeigten, konnte mit Nintedanib eine deutliche Besserung der Fibrose und der Lungenfunktion erzielt werden.
Frühdiagnose der ILD mit Anti-Ro52-Antikörpern
Eine europäische Zulassung für das Medikament bei der progressiven fibrosierenden ILD abseits der idiopathischen Form wurde im letzten Jahr erteilt.
Umso wichtiger wird es sein, die ILD möglichst früh zu diagnostizieren, betonte die Kollegin. Ein wichtiger Risikomarker für die Lungenbeteiligung beim pSS könnten Anti-Ro52-Antikörper darstellen. In einer retrospektiven Studie mit 68 pSS-Patienten war die interstitielle Lungenerkrankung bei denjenigen mit 31 Anti-Ro52-Antikörpern signifikant häufiger als bei denen mit negativem Antikörperbefund (41,9 % vs. 16,2 %).
31 Anti-Ro52-AK sind also keineswegs harmlos, sondern sollten immer Anlass für eine klinische Evaluation des Patienten, Lungenfunktionstests und ggf. eine hochauflösende Computertomographie sein, betonte die Rheumatologin. Immerhin weisen 20 % aller ILD-Patienten einen progressiven Verlauf auf und könnten somit von einer Therapie mit Nintedanib profitieren.
Quelle: 16. Rheumatologie-Update-Seminar*
* Online-Veranstaltung
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).