Typ-B-Dissektionen der Aorta erfordern ein risikoadaptiertes Vorgehen
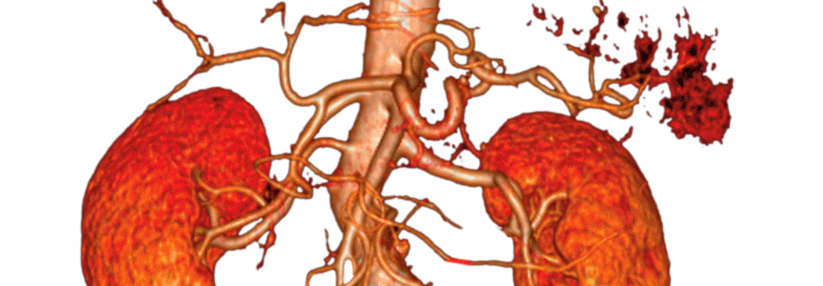
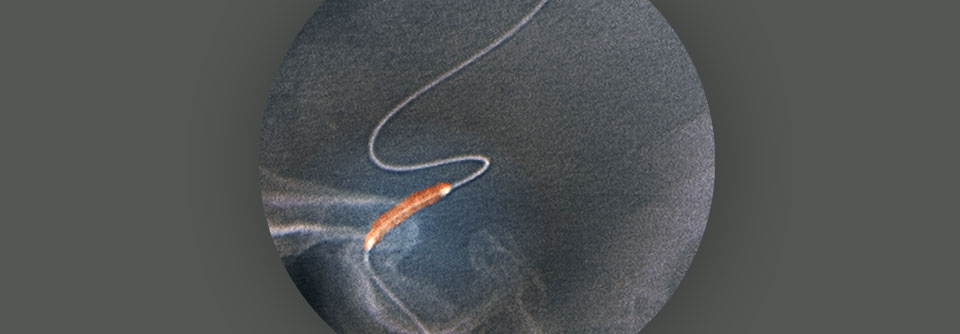
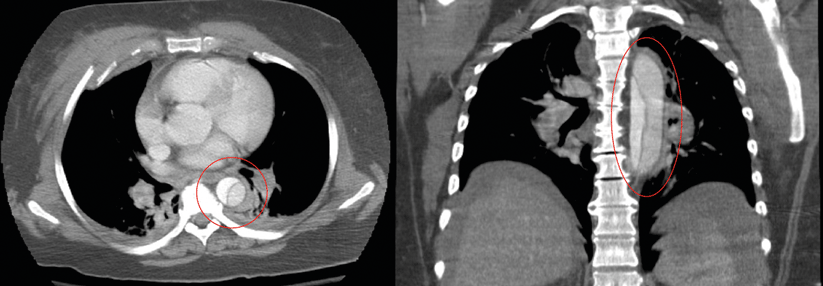 Muss man wegen dieser Dissektion (rot umkreist) einen Aufriss machen? Kriterien für die frühe endovaskuläre Versorgung einer akuten Typ-B-Dissektion sind in der neuen Leitlinie klar festgelegt.
© wikipedia/JasonrobertYoungMd
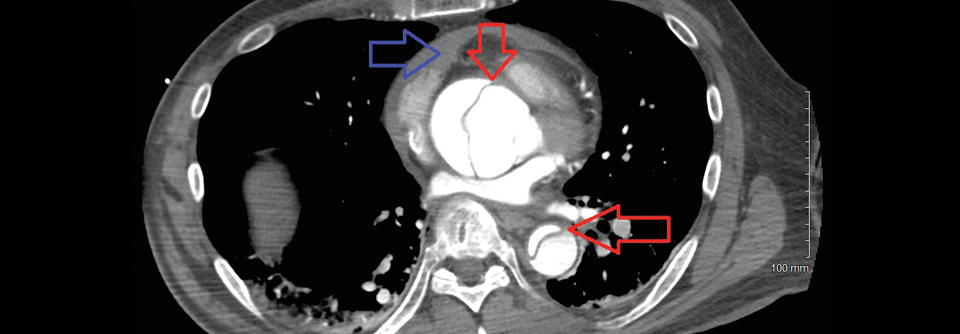
Muss man wegen dieser Dissektion (rot umkreist) einen Aufriss machen? Kriterien für die frühe endovaskuläre Versorgung einer akuten Typ-B-Dissektion sind in der neuen Leitlinie klar festgelegt.
© wikipedia/JasonrobertYoungMd
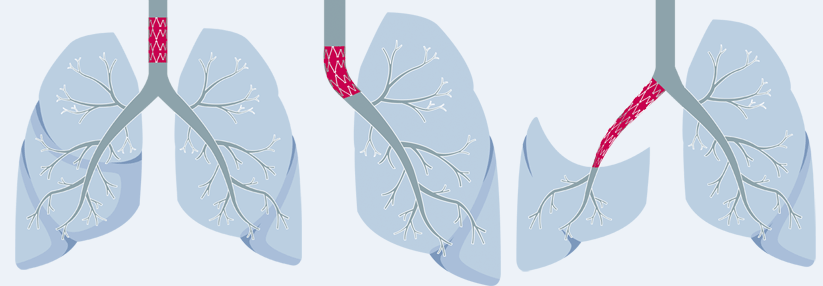
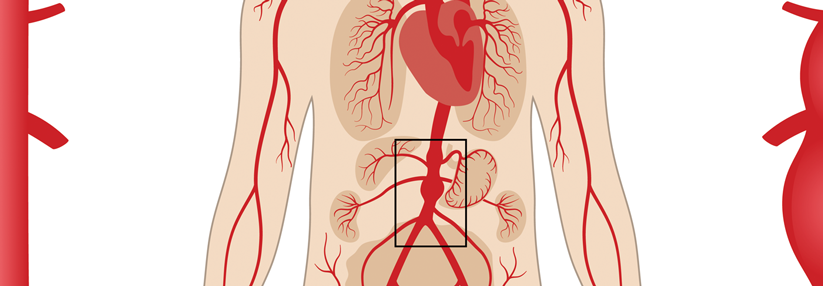
Zu den Risikofaktoren für eine Typ-B-Aortendissektion gehören neben der genetischen Disposition (z.B. Marfan-Syndrom) positive Familienanamnese, männliches Geschlecht, Rauchen und arterielle Hypertonie. Auch eine bikuspide Aortenklappe begünstigt den Riss in der Gefäßwand. Die neue Leitlinie, die unter Federführung von Professor Dr. Giovanni Torsello, Klinik für Gefäßchirurgie, Sankt Franziskus Hospital Münster, erstellt wurde, zählt dabei nur Dissektionen distal des Abgangs der A. subclavia links zum Typ B.
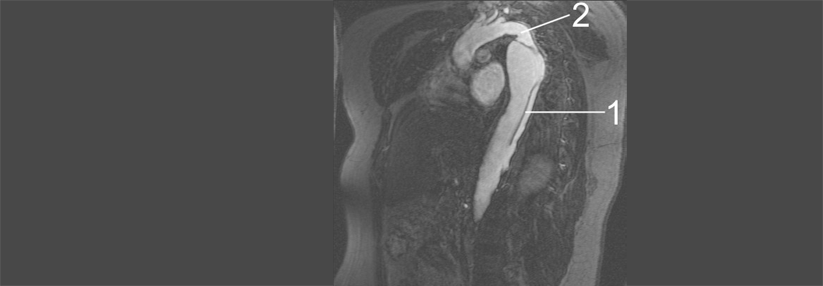
Als akut gilt die Dissektion, wenn der Patient innerhalb von zwei Wochen nach Symptombeginn bzw. Erstdiagnose den Arzt aufsucht. Subakut ist sie nach einer Zeitspanne zwischen 15 und 90 Tagen und chronisch jenseits von 90 Tagen. Schon beim Verdacht auf eine akute Typ-B-Dissektion soll eine CT-Angiographie von Thorax und Abdomen angefertigt werden, die die Hauptschlagader samt Ästen erster Ordnung darstellt. Alle Patienten mit Verdacht oder Nachweis sollen in ein spezialisiertes Zentrum weitergeleitet werden.
Akute Typ-A-Dissektion lebensbedrohlicher als Typ B
Übereinstimmend betonen diverse internationale Leitlinien und Konsensus-Dokumente, dass eine akute Typ-B-Dissektion nicht so lebensbedrohlich wie eine vom Typ A ist. Der konservativen Behandlung kommt deshalb ein anderer Stellenwert zu. Entsprechend soll bei Patienten mit akutem Riss eine Blutdrucksenkung und Schmerzmittel-Applikation eingeleitet werden – nebst intensiver Überwachung der Vitalfunktionen.
Um bei unkomplizierter Typ-B-Dissektion drohende Komplikationen zu vermeiden, kann eine frühe TEVAR (Thoracic Endovascular Aortic Repair) erwogen werden. Als potenzielle Indikationen für diesen Eingriff nennt die Leitlinie:
- Aortendurchmesser > 40 mm bei der ersten Bildgebung
- falsches Lumen der proximalen A. descendens > 22 mm bei initialer Bildgebung
- Progression des partiell thrombosierten falschen Lumens
- ein einziger Eingangseinriss (single entry)
- falsches Lumen bzw. Intimaeinriss in der inneren Aortenkurvatur
- großer Eingangseinriss (≥ 10 mm) im proximalen Teil der Dissektion
Endovaskuläre Verfahren kommen infrage, wenn bei initial unauffälliger Typ-B-Dissektion klinische Risikokonstellationen entstehen. Dazu zählen schlecht kontrollierbare Schmerzen und ein unzureichend einstellbarer Hypertonus, aber auch Risikofaktoren für eine chronische Expansion.
Ein erhöhtes Risiko für aortale Komplikationen tragen z.B. Patienten mit nur partieller Thrombose oder kritischem Durchmesser des falschen Lumens sowie diejenigen mit großem Einriss an der Eintrittsstelle. Bei ihnen sollte eine endovaskuläre Versorgung der unkomplizierten Typ-B-Dissektion in der subakuten Phase in Betracht gezogen werden – vorausgesetzt die Anatomie eignet sich für einen Endograft.
Bei komplizierter akuter Typ-B-Dissektion empfiehlt die Leitlinie, neben der medikamentösen Behandlung invasive Therapieverfahren einzusetzen. Unter Abwägung von Effektivität und Operationsrisiko sollen endovaskuläre Verfahren gegenüber offenen bevorzugt werden. Therapie der Wahl ist die Implantation einer endovaskulären Aortenprothese. Je nach klinischem und anatomischem Befund kommen auch andere Verfahren in Betracht.
Liegt eine chronische Dissektion vor, besteht eine Indikation für eine invasive Behandlung, wenn der maximale thorakale Aortendurchmesser > 5,5 cm beträgt oder eine Zunahme um mehr als 1 cm innerhalb eines Jahres dokumentiert wurde. Die Therapiemethode – endovaskulär oder offen – soll anhand von Risikofaktoren und anatomischen Gegebenheiten gewählt werden. Bei einer Malperfusion, einer Gefäßruptur oder einem Fortschreiten der Dissektion soll eine chronische Aortenruptur primär endovaskulär behandelt werden.
In der Nachsorge einmal im Jahr zur Bildgebung
Eine wichtige Rolle für die Komplikationsprophylaxe spielt eine regelmäßige Nachsorge, organisiert vom implantierenden Zentrum. Nach initialer Behandlung einer Typ-B-Aortendissektion sollte der Patient mindestens einmal jährlich im CT oder MRT untersucht werden. Der weiterbehandelnde Arzt wird über das Ergebnis informiert und der Patient sollte sich bei diesem vorstellen, damit Komplikationen rechtzeitig erfasst werden.
Quelle: S2k Leitlinie „Typ B Aortendissektion“ AWMF-Register-Nr. 004-034, www.awmf.org
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).