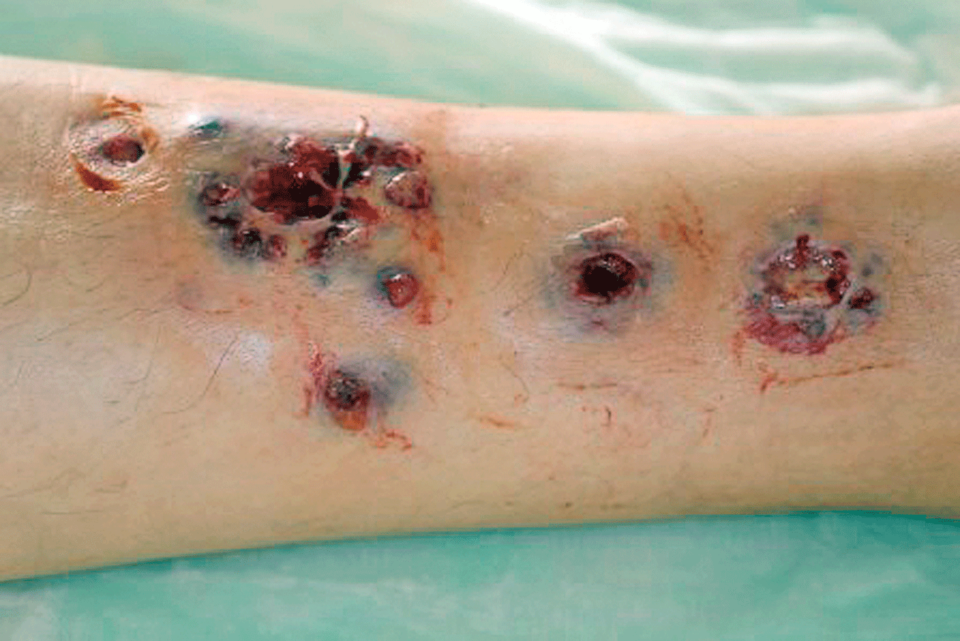
Ulzerationen am Unterschenkel kündigten Colitis-Exazerbation an
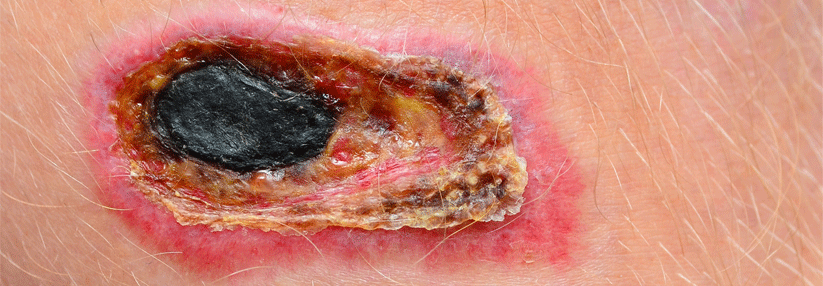
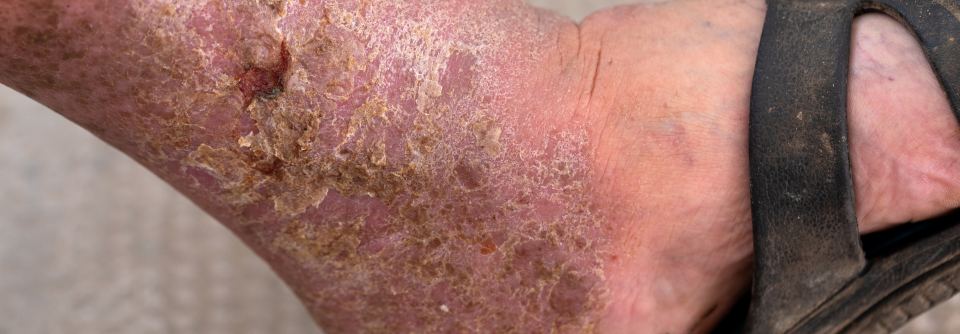
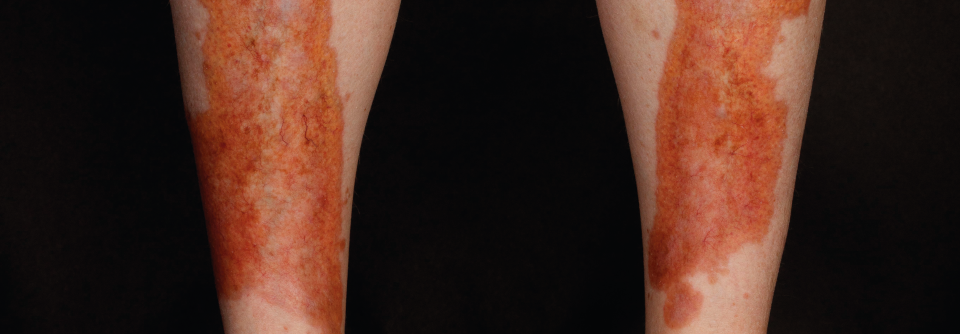
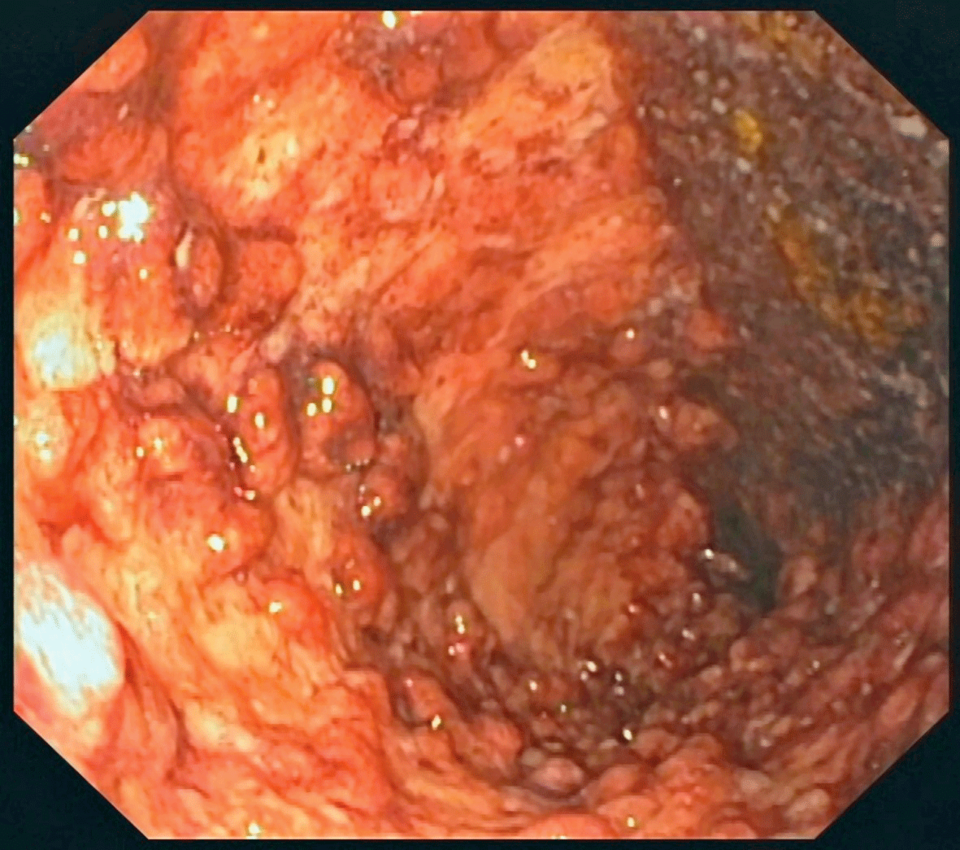
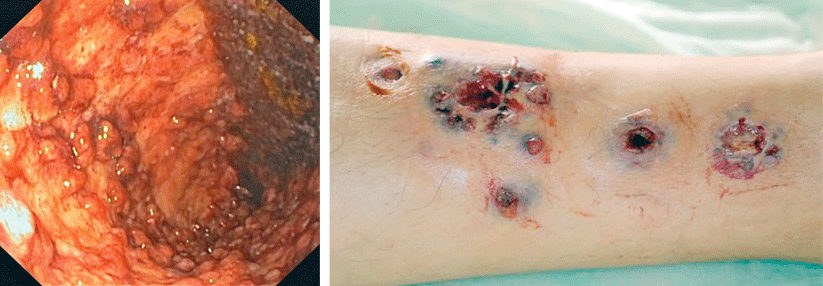 Der Koloskopiebefund am zweiten Tag der stationären Behandlung zeigte ausgeprägte Ulzerationen und pseudopolypoide Inflammationen (links). Die Papeln und Ulzerationen am Unterschenkel haben sich zwei Tage nach dem Beginn der gastrointestinalen Symptome deutlich vergrößert (rechts).
© Born J. Wehrmed Monatsschr 2018; 62: 410-411, © Beta Verlag & Marketinggesellschaft mbH, Bonn
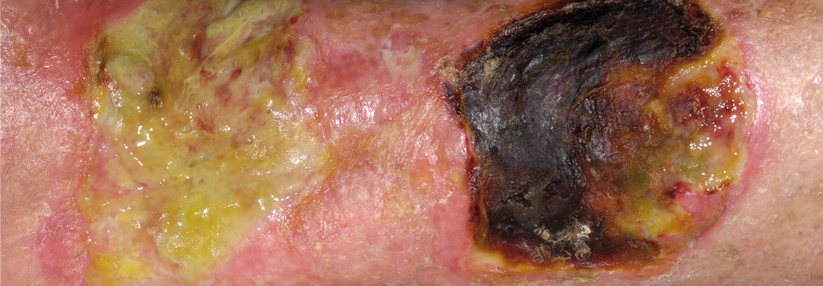
Der Koloskopiebefund am zweiten Tag der stationären Behandlung zeigte ausgeprägte Ulzerationen und pseudopolypoide Inflammationen (links). Die Papeln und Ulzerationen am Unterschenkel haben sich zwei Tage nach dem Beginn der gastrointestinalen Symptome deutlich vergrößert (rechts).
© Born J. Wehrmed Monatsschr 2018; 62: 410-411, © Beta Verlag & Marketinggesellschaft mbH, Bonn
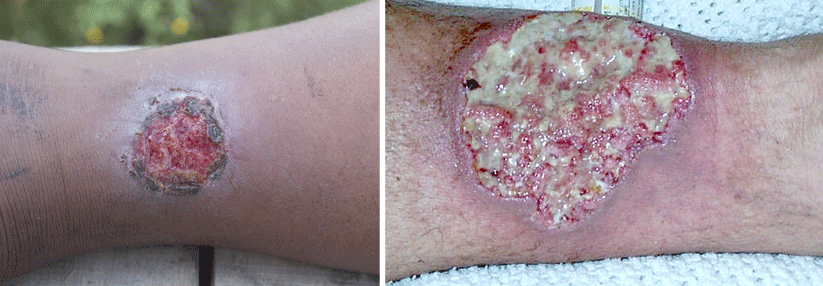
Mit der Einweisungsdiagnose vegetierende Pyodermie wurde ein 39-jähriger Mann in der Notaufnahme des Bundeswehrkrankenhauses Ulm vorstellig. Die zunächst diskreten Erytheme am linken Unterschenkel hatten sich innerhalb weniger Tage in lividrote und stark schmerzende Knoten verwandelt.
Starke Schmerzen bei der Defäkation und Hämatochezie
An Vorerkrankungen nannte der Patient eine Pancolitis ulcerosa, die mit Infliximab behandelt wurde. Der Lokalbefund war gut mit der Verdachtsdiagnose vegetierende Pyodermie vereinbar – vor allem angesichts der laufenden Immunsuppression und der labordiagnostisch ermittelten Linksverschiebung. Nach der Entnahme von bakteriologischen Abstrichen starteten die Kollegen eine systemische Antibiotikabehandlung kombiniert mit einer antiseptischen Lokaltherapie. Einen Tag nach der stationären Aufnahme klagte der Patient über eine Zunahme der Stuhlfrequenz und starke Schmerzen bei der Defäkation. Außerdem bestand eine Hämatochezie mit Hämoglobin-Abfall, schreibt Julia Born, Stabsärztin am Bundeswehrkrankenhaus Ulm. Die Notfallkoloskopie zeigte ausgeprägte Ulzerationen und eine pseudopolypoide Inflammation (s. Abb. 1). Und der Hautbefund verschlechterte sich ebenfalls (s. Abb. 2).
Angesichts der negativen Befunde in bakteriologischen Abstrichen und Grampräparat änderten die Dermatologen ihre Verdachtsdiagnose. Sie vermuteten nun ein Pyoderma gangraenosum. Entsprechend erhielt der Patient eine Lokaltherapie mit Steroiden der Klasse IV und atraumatischen Wundverbänden.
Infektion mit Mykobakterien als Differenzialdiagnose
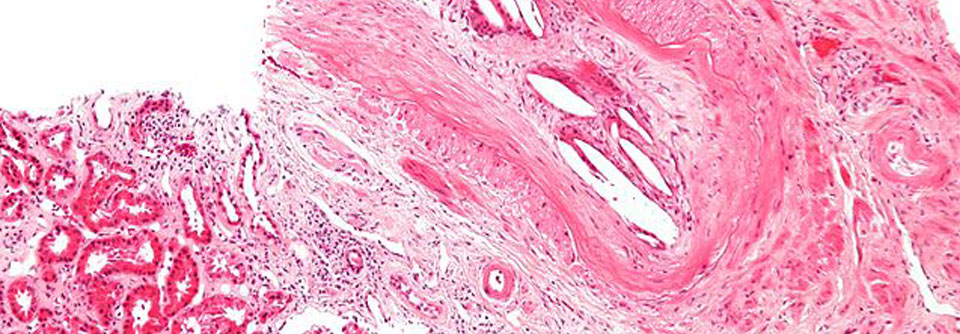
Bei der Biologika-Medikation stand wegen der unzureichenden Wirkung von Infliximab ebenfalls ein Wechsel an. Die Wahl fiel auf Adalimumab, auch ein TNF-α-Inhibitor, allerdings in Form eines humanen monoklonalen Antikörpers statt eines chimären wie bei Infliximab. Vor Therapiebeginn schlossen die Dermatologen noch eine Infektion mit atypischen Mykobakterien aus – sie ist eine Kontraindikation für eine TNF-α-Therapie und eine Differenzialdiagnose für das inzwischen histologisch bestätigte Pyoderma gangraenosum.
Bereits einen Tag nach dem Beginn der Adalimumab-Behandlung besserten sich Haut- und Darmbefund deutlich. Der Patient konnte schon nach etwa einer Woche in die ambulante Weiterversorgung entlassen werden.
Quelle Text und Abb.: Born J. Wehrmed Monatsschr 2018; 62: 410-411, © Beta Verlag & Marketinggesellschaft mbH, Bonn
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
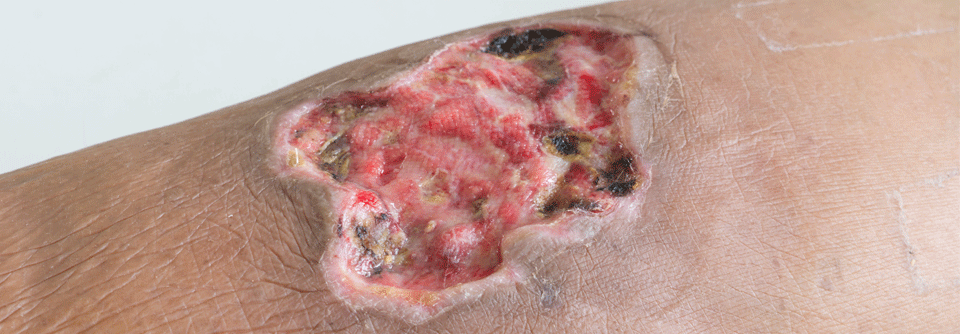
 Der Koloskopiebefund am zweiten Tag der stationären Behandlung zeigte ausgeprägte Ulzerationen und pseudopolypoide Inflammationen (links). Die Papeln und Ulzerationen am Unterschenkel haben sich zwei Tage nach dem Beginn der gastrointestinalen Symptome deutlich vergrößert (rechts).
© Born J. Wehrmed Monatsschr 2018; 62: 410-411, © Beta Verlag & Marketinggesellschaft mbH, Bonn
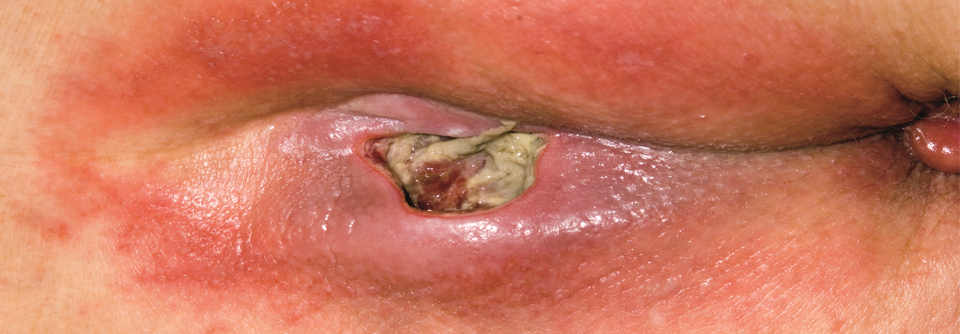
Der Koloskopiebefund am zweiten Tag der stationären Behandlung zeigte ausgeprägte Ulzerationen und pseudopolypoide Inflammationen (links). Die Papeln und Ulzerationen am Unterschenkel haben sich zwei Tage nach dem Beginn der gastrointestinalen Symptome deutlich vergrößert (rechts).
© Born J. Wehrmed Monatsschr 2018; 62: 410-411, © Beta Verlag & Marketinggesellschaft mbH, Bonn