DILI Was man über medikamenteninduzierte toxische Leberschäden wissen sollte
 Leberschäden durch Paracetamol kommen immer wieder vor. Sie können bis zum akuten Leberversagen führen.
© OGphoto/gettyimages
Leberschäden durch Paracetamol kommen immer wieder vor. Sie können bis zum akuten Leberversagen führen.
© OGphoto/gettyimages
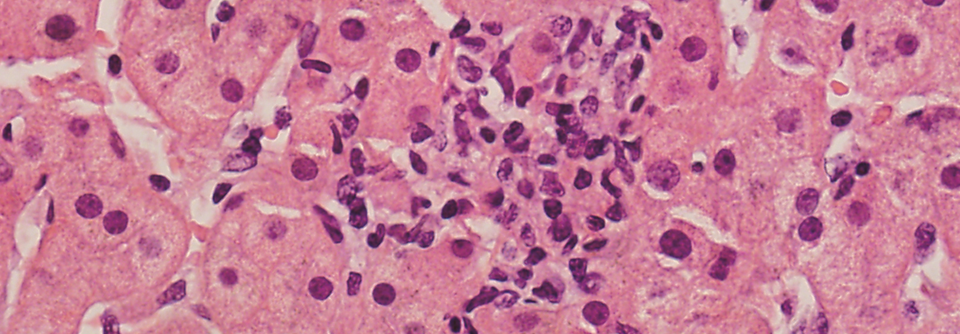
Eine Leberschädigung infolge von Medikamenten (drug induced liver injury, DILI) ist nach Absetzen des Auslösers meist vollständig reversibel. Arzneimittel sind aber auch ursächlich für über 50 % der Fälle eines akuten Leberversagens in westlichen Ländern. Für 32 % der Medikamentenrücknahmen vom Markt zwischen 1975 und 2007 war die Hepatotoxizität der Grund. Aus populationsbezogenen Studien zu medikamentösen Leberschäden gehen Inzidenzen von 14 bis 19 Fällen pro 100.000 Einwohner jährlich hervor. Als häufigste Auslöser gelten Antibiotika. Es lassen sich v.a. zwei Formen der DILI unterscheiden, so Prof. Dr. Elke Roeb vom Universitätsklinikum UKGM, Gießen:
- intrinsische DILI: Die…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.