Bei komorbider Lungenfibrose sinkt die Prognose
 Die Entwicklung einer SAPF ist u.a. auch von genetischen Faktoren beeinflusst.
© mi_viri – stock.adobe.com
Die Entwicklung einer SAPF ist u.a. auch von genetischen Faktoren beeinflusst.
© mi_viri – stock.adobe.com
Während die granulomatösen Entzündungen bei Sarkoidose in den meisten Fällen spontan oder unter Therapie abklingen, geht die Krankheit bei etwa jedem fünften Betroffenen in ein fibrotisches Stadium über. Dabei handelt es sich möglicherweise sogar um eine klinisch-pathologisch eigenständige Entität, schreiben Prof. Dr. Debabrata Bandyopadhyay, University of South Florida, und Dr. Mehdi Mirsaeidi, University of Florida. Welche Umstände die Entwicklung einer sarkoidoseassoziierten Lungenfibrose (SAPF) begünstigen, ist nicht abschließend geklärt. Jedoch geht man davon aus, dass die genetische Veranlagung sowie Umwelt- und epigenetische Veränderungen eine Rolle spielen. Denn offensichtlich unterscheiden sich die genetischen Profile von Patienten mit progredienter von denen mit selbstlimitierender Form. Dabei scheinen vor allem Gene, die an der Aktivierung des Immunsystems und der Abwehr beteiligt sind, bei Ersteren hochreguliert zu sein. Bislang ist es nicht möglich, eine zuverlässige individuelle Vorhersage zu treffen.
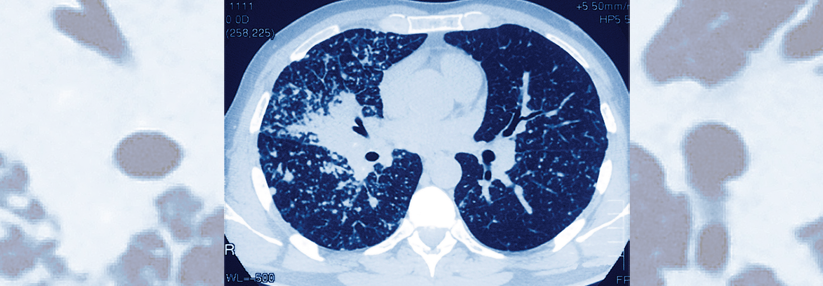
Im Rahmen einer hochauflösenden Computertomografie präsentiert sich die SAPF durch Distorsionen der Bronchien, lineare Milchglastrübungen und große zystische Honigwaben zusammen mit Traktionsbronchiektasen. Die meisten fibrotischen Anomalien finden sich wie bei der hypersensitiven Pneumonitis in den oberen und mittleren Bereichen der Lunge. Während bei dieser allerdings eine zentrilobuläre Verteilung üblich ist, finden sich Noduli bei der SAPF vor allem bronchovaskulär. Mosaikmuster durch eine Ansammlung von Atemluft („air trapping“) liegen bei SAPF eher selten vor.
Die SAPF geht mit einer pulmonalen Dysfunktion einher. Häufige Anzeichen sind Husten, Dyspnoe und Giemen. Manchmal kommt es zu einer Bronchiektasie, die sich durch eine Obstruktion der Atemwege, wiederkehrende Exazerbationen und bakterielle Infektionen verschlimmern und letztendlich zu rezidivierenden Hämoptysen führen kann. Weitere mögliche Komplikationen umfassen Atemwegsstenosen, Aspergillome und Lungenembolien.
Zudem entwickeln je nach Stadium zwischen 5 % und 20 % der SAPF-Patienten zusätzlich eine pulmonale Hypertonie. Diese Ausprägung der Erkrankung ist mit einem achtfach erhöhten Mortalitätsrisiko verbunden. Die mediane Überlebenszeit beträgt 5,7 Jahre. Hinweise auf einen erhöhten Lungendruck sind anhaltende schwere Dyspnoe, Hypoxie im Ruhezustand, eine Sechs-Minuten-Gehstrecke unter 300 m sowie ein FVC/DLCO-Verhältnis > 1,5.
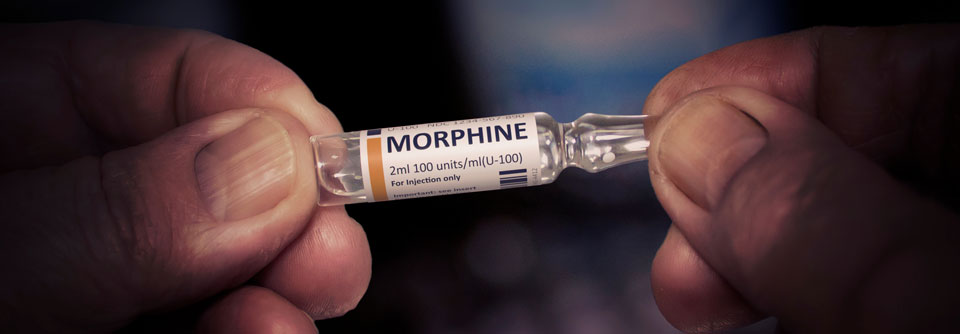
SAPF-Patienten erhalten in der Regel zunächst Kortikosteroide. In der Zweitlinie können andere Immunsuppressiva wie Methotrexat oder Azathioprin hinzugenommen werden. Darüber hinaus gibt es Hinweise auf die Wirksamkeit von TNF-Inhibitoren wie Infliximab (off label). Eine weitere Möglichkeit, wenngleich für SAPF kaum erforscht, ist die Gabe von antifibrotischen Medikamenten wie Nintedanib, welches bei chronischen progredient fibrosierenden interstitiellen Lungenerkrankungen den Rückgang der Lungenfunktion verlangsamen kann.
Für SAPF-Patienten mit und ohne pulmonale Hypertonie, die keine schweren extrapulmonalen Komplikationen aufweisen, kommt neben der medikamentösen Therapie unter Umständen eine Lungentransplantation in Betracht. Dies gilt insbesondere für Betroffene im Endstadium, die meist schlecht auf Medikamente ansprechen. Bei ihnen ist es ratsam, die Indikation zur LTx frühzeitig zu beurteilen.
Exazerbation der Sarkoidose
Eine akute pulmonale Exazerbation der Sarkoidose wird definiert als:
-
fortschreitende Verschlimmerung der Symptome innerhalb eines Monats
-
in Kombination mit einer mindestens 10%igen Abnahme der FVC und/oder der FEV1.
Das Management von SAPF-Patienten mit pulmonalem Hochdruck ist schwierig. Registerdaten deuten auf einen möglichen Nutzen spezifischer Therapien bei assoziierter pulmonal-arterieller Hypertonie hin, in der Praxis kommen meist pulmonale Vasodilatatoren (off label) zum Einsatz. Die empfohlenen Behandlungsoptionen für pulmonale Aspergillome umfassen die systemische antimykotische Therapie bei fortschreitender Erkrankung, die Embolisation der Bronchialarterien bei schwerer Hämoptyse und die chirurgische Resektion bei resistenter Hämoptyse. Gleichzeitig sollten Immunsuppressiva reduziert werden. Kommt es zu einer akuten pulmonalen Exazerbation der Sarkoidose (siehe Kasten), ist eine kurzzeitige Behandlung mit Kortikosteroiden erste Wahl, da dies nachweislich die Lungenfunktion und die Symptome verbessern kann.
Quelle: Bandyopadhyay D, Mirsaeidi MS. Eur Respir Rev 2023; 32: 230085; DOI: 10.1183/16000617.0085-2023
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).