Chemotherapie erfordert kardiologische Pflichtübungen
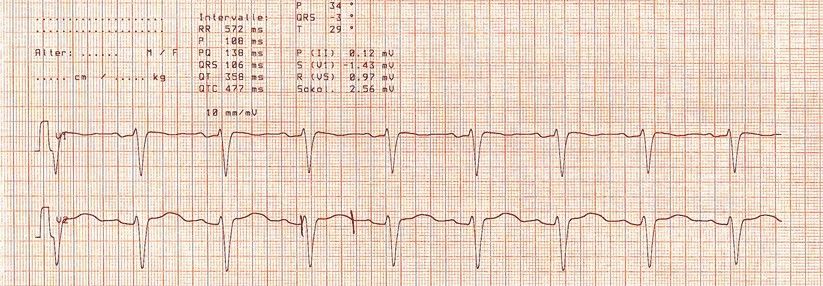 Auch Übelkeit und Erbrechen durch die Chemotherapie können via Elektrolytstörung die QT-Zeit verlängern.
© wikimedia/Bionerd
Auch Übelkeit und Erbrechen durch die Chemotherapie können via Elektrolytstörung die QT-Zeit verlängern.
© wikimedia/Bionerd
Besonders brisant wird es, wenn ein HER2-Antikörper wie Trastuzumab, der strukturelle und funktionelle Veränderungen am kontraktilen Apparat und den Mitochondrien auslöst, mit einem Anthrazyklin kombiniert wird, erklärte Professor Dr. Matthias Pauschinger, Chef der Kardiologie am Klinikum Nürnberg. Das Anthrazyklin setzt gemäß seines Wirkmechanismus die Topoisomerase 2b in Marsch, die mitochondrientoxische Effekte induziert, DNA-Brüche verursacht und den oxidativen Stress in den Zellen erhöht, was sie in die Apoptose schickt.
Gefährdete Patienten frühzeitig identifizieren
Der HER2-Antikörper hinterlässt selbst zwar keine irreparablen Schäden, verstärkt aber die Myokardtoxizität von Anthrazyklinen, weil er die Repairmechanismen außer Funktion setzt.
Als neue, sehr aussagekräftige Diagnostik empfahl Prof. Pauschinger die Bestimmung des Global Longitudinal Strain (GLS) per Echokardiographie als Maß für die myokardiale Deformation. So gelingt es, gefährdete Patienten zu identifizieren noch bevor das Troponin den Myokardschaden anzeigt. „Eine Abnahme des GLS um mehr als 10–15 % unter Chemotherapie gilt als sehr valider Prädiktor für die Entwicklung einer Kardiotoxizität“, erklärte der Kollege. Die meisten Biomarker haben sich dagegen als wenig zuverlässig erwiesen. Vor allem bei BNP besteht offenbar kein Zusammenhang zwischen Spiegelhöhe und Myokardinflammation. Hoch sensitiv gemessenes Troponin korreliert schon besser mit dem zu erwartenden Schaden.
Da die Toxizität von Anthrazyklinen mit der kumulativen Dosis steigt, gelten strikte Obergrenzen, bei Doxorubicin z.B. 400–450 mg/m2. Für dieses Anthrazyklin steht eine liposomale Formulierung zur Verfügung, die selektiv in die Tumorgefäße penetriert. Verlängerte Infusionen reduzieren die Myokardtoxizität im Vergleich zur Bolusgabe. Präventiv wirken auch Chelatbildner oder Radikalenfänger wie Dexrazoxane. Außerdem können Betablocker und ACE-Hemmer der Entwicklung einer Herzinsuffizienz vorbeugen. Sie scheinen auch bei HER2-Inhibition den Verlust an Ejektionsfraktion zu begrenzen, können das kardiale Remodeling aber wohl nicht bremsen.
Eine ganze Reihe von gebräuchlichen Antitumormedikamenten kann Koronarprobleme auslösen. „Der Klassiker ist 5-Fluorouracil, das Koronarspasmen und Endothelschäden verursacht“, so Prof. Pauschinger. Zwei von drei Patienten zeigen unter 5-FU EKG-Veränderungen, jeder Zehnte entwickelt Symptome, in der Regel schon in den ersten Tagen der Behandlung. Deshalb sind engmaschige EKG-Kontrollen dringend anzuraten.
Therapiert werden kann mit Nitro oder Kalziumantagonisten, die aber vermutlich nicht präventiv wirken. Bekommt ein Patient unter 5-FU tatsächlich Koronarprobleme, sollte man eine Reexposition vermeiden, weil die Rezidivrate mit 50 % sehr hoch ist. Auch Platin und VEGF-Inhibitoren können Koronarschäden induzieren. Wichtig also: Vor Beginn der Chemotherapie sollte das kardiovaskuläre Risikoprofil gescannt werden!
Thromboseprophylaxe nicht vergessen
Zum Kontrollprogramm gehört unbedingt auch die Messung der QT-Zeit. Viele Chemotherapeutika, aber auch diverse in der Supportivtherapie eingesetzte Medikamente und nicht zu vergessen durch Nebenwirkungen wie Übelkeit und Erbrechen induzierte Elektrolytstörungen können durch Verlängerung der QT-Zeit Arrhythmien auslösen. Besonders hoch ist das Risiko beispielsweise unter Arsentrioxid, Capecitabine oder Vorinostat, moderat erhöht etwa unter diversen Tyrosinkinase-Inhibitoren. „Schauen Sie die ganze Patientenakte an, ob sich darin noch weitere QT-Zeitverlängerer befinden“, forderte Prof. Pauschinger.
Das Risiko für thromboembolische Komplikationen ist häufig schon durch die Tumorerkrankung selbst erhöht, vor allem bei Malignomen an Pankreas, Hirn, Magen, Niere und Lunge sowie hämatologischen Neoplasien. Vor allem nach onkologischen Operationen ist eine prophylaktische Antikoagulation für mindestens vier Wochen Pflicht, betonte der Kardiologe. Mittel der Wahl sind niedermolekulare Heparine (LMWH), wobei sich hier ein Paradigmenwechsel hin zu den NOAK andeutet.
Quelle: Cardio Update 2018
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).