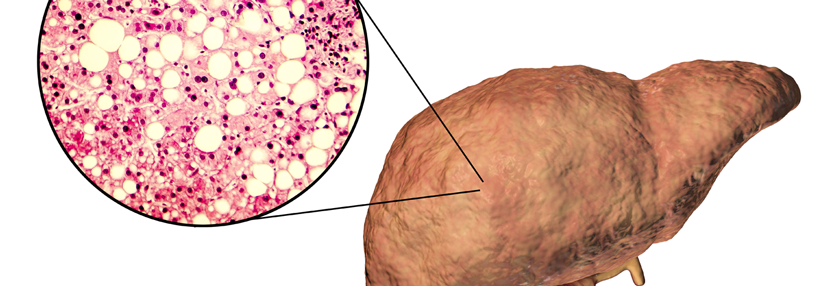
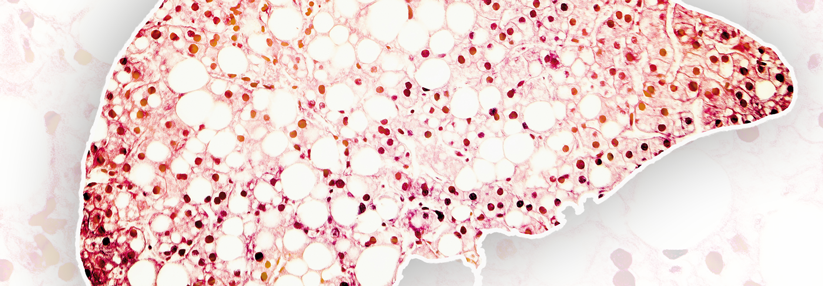
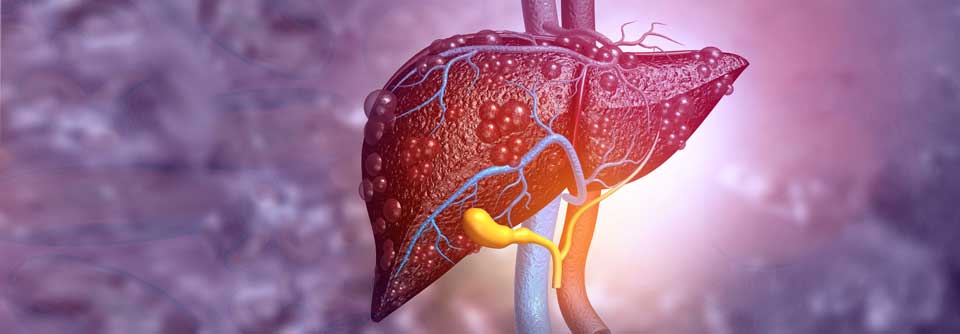
Fettleber bei Normalgewicht durch erworbene Lipodystrophie?
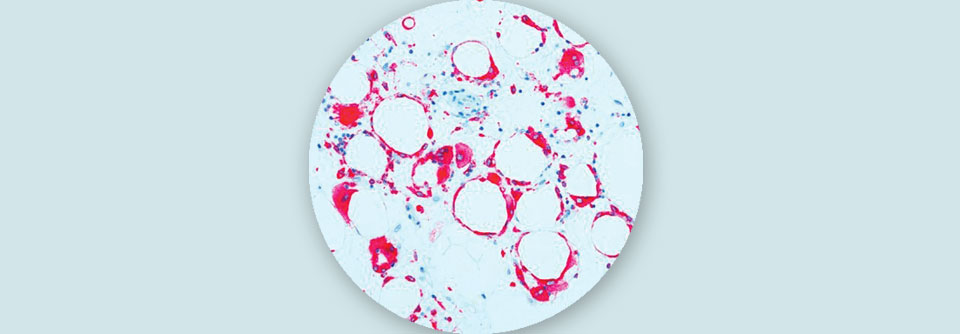 Histologisch erkennt man die Lipodystrophie mit Inflammation des Unterhautfettgewebes.
© zVg
Histologisch erkennt man die Lipodystrophie mit Inflammation des Unterhautfettgewebes.
© zVg
Seit Kurzem wird darüber diskutiert, die nicht-alkoholische Fettleber (non-alcoholic fatty liver disease, NAFLD) in MAFLD umzubenennen. Mit dem neuen Terminus „metabolisch-assoziierte Fettlebererkrankung“ wolle man die Ursachen des Syndroms unterstreichen, heißt es: Übergewicht, Diabetes mellitus und andere stoffwechselrelevante Prozesse. Womöglich übersieht man damit jedoch Faktoren, die schweren Formen der NAFLD bei schlanken Personen zugrunde liegen. In diesen Fällen handelt es sich meist um genetisch bedingte oder erworbene Veränderungen des Unterhautfettgewebes (Lipodystrophie). Sie alle zeichnen sich durch einen massiven Verlust dieses Gewebes bei gleichzeitiger Zunahme der Fettmasse…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.