Non-IPF-Lungenfibrose: Die Progredienz mit Antifibrotika aufhalten?
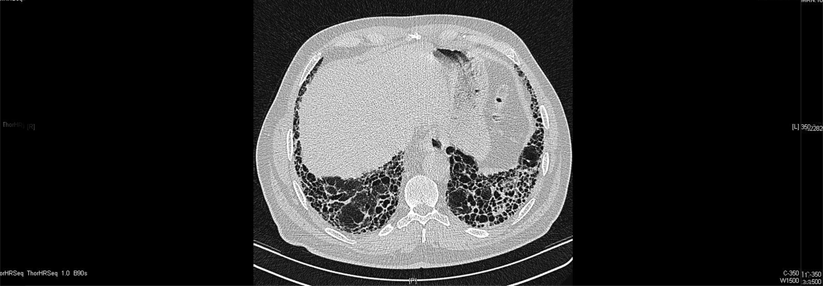
 Nicht nur bei der IPF kommt es zur progredienten Lungenfibrose.
© Science Photo Library/Alvin Telser
Nicht nur bei der IPF kommt es zur progredienten Lungenfibrose.
© Science Photo Library/Alvin Telser
Der Protoyp der progressiven fibrosierenden interstitiellen Lungenerkrankung ist die idiopathische Lungenfibrose (IPF). Doch es gibt noch weitere interstitielle Lungenerkrankungen (ILD), die jeweils in einer Subgruppe von Patienten mit zunehmender Fibrosierung einhergehen. Dazu gehören u.a. die chronische Hypersensitivitäts-Pneumonitis, mit Autoimmunerkrankungen assoziierte ILD sowie die idiopathische unspezifische interstitielle Pneumonie (NSIP). In den meisten, aber nicht allen Fällen lassen sie sich durch eine immunsuppressive Therapie stabilisieren oder sogar bessern.
Antifibrotische Medikamente wie Pirfenidon und Nintedanib mindern den jährlichen Verlust an forcierter Vitalkapazität (FVC) bei Patienten mit IPF um etwa 50 %. Die Hypothese, dass dies auch bei anderen Formen der fibrosierenden ILD funktioniert, wurde im vergangenen Jahr für Nintedanib bei Sklerodermie-assoziierter ILD bestätigt. Weitere Studien brachten Evidenz für eine Wirksamkeit dieser Substanz gegen mehrere ILD-Varianten, die trotz Erhaltungstherapie progredient verliefen.
In der Studie INBUILD, an der Patienten mit jeglicher Form einer progressiven ILD abseits der IPF teilnahmen, sank die FVC unter Nintedanib in 52 Wochen um 81 ml ab, unter Placebo um 188 ml – unabhängig von der zugrunde liegenden Pathologie. Weniger konsistent ist die Datenlage für Pirfenidon.
Auf dem dritten International Summit for Interstitial Lung Diseases haben ILD-Experten einen Konsensus zur vorliegenden Evidenz erarbeitet. Um die Basis für ein erfolgreiches Management von ILD zu schaffen, fassten Dr. Peter M. George von der Interstitial Lung Disease Unit am Royal Brompton and Harefield NHS Foundation Trust in London und Mitarbeiter die wichtigsten Ergebnisse nun in einem Positionspapier zusammen.
6-Minuten-Gehtest und DLCO ebenfalls nutzen
Wegweisend für die Definition einer progredienten Fibrose waren die Einschlusskriterien der INBUILD-Studie:
- FVC-Abfall ≥ 10 % des Sollwerts in den vorangegangenen 24 Monaten
- relativer FVC-Abfall zwischen 5 % und 10 % und Zunahme der respiratorischen Beschwerden in den vorangegangenen 24 Monaten
- relativer FVC-Abfall zwischen 5 % und 10 % sowie Zunahme der Fibrosierung in der HRCT
- Zunahme klinischer Symptome und Zunahme der Fibrosierung in der HRCT
Zusätzliche Informationen liefern der Abfall der Diffusionskapazität für Kohlenmonoxid (DLCO, vor allem in Verbindung mit einem FVC-Verlust) und die 6-Minuten-Gehstrecke, deren Rückgang allerdings oft auch andere Gründe hat. Um die Diagnose im klinischen Alltag stellen zu können, geben die Autoren klare Merkmale an die Hand (s. Kasten unten).
Kriterien der progressiven Fibrose
- relativer Abfall der FVC um mindestens 10 %
- relativer Abfall der FVC um mindestens 5 % plus Abfall der DLCO um mindestens 15 %
- relativer Abfall der FVC um mindestens 5 % plus zunehmende Fibrose im HRCT
- relativer Abfall der FVC um mindestens 5 % plus Progression der Symptome
- Progression der Symptome plus zunehmende Fibrose in der hochauflösenden CT
Quelle: George PM et al. Lancet Respir Med 2020; 8: 925-934; DOI: 10.1016/S2213-2600(20)30355-6
Was die Progression trotz Therapie begünstigt
- Usual-interstitial-pneumonia (UIP)-Muster der Fibrose
- ausgedehnte Traktionsbronchiektasen im HRCT
- rasche Krankheitsprogression
- keine Besserung oder Stabilisierung unter initialer Therapie
- Vorliegen eines short telomere syndroms
- höheres Alter
- bei systemischer Sklerose: höheres Alter zum Zeitpunkt der Diagnose, kurzer Krankheitsverlauf, schwarzamerikanische Ethnizität, gastroösophagealer Reflux
- bei rheumatoider Arthritis: Rauchen
- bei rheumatoider Arthritis und systemischer Sklerose: ausgedehnte interstitielle Lungenerkrankung im HRCT
- bei chronischer Hypersensitivitäts-Pneumonitis: kein identifizierbares Antigen, steigendes Alter
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).